Introduzione
Il Triangolo di Zinberg è un modello concettuale fondamentale per comprendere gli effetti delle sostanze psicoattive e il fenomeno delle dipendenze. Sviluppato dallo psichiatra americano Norman E. Zinberg negli anni ’60 e ’70, questo modello mette in relazione tre fattori interdipendenti – la Droga, il Set e il Setting – nel determinare l’esperienza e gli esiti dell’uso di sostanze. Prima del contributo di Zinberg, prevaleva una visione semplicistica e allarmistica: si riteneva che le droghe fossero intrinsecamente capaci di “hijackare” l’individuo, portando inevitabilmente alla dipendenza e alla distruzione personale. Zinberg sfidò questa prospettiva monodimensionale dimostrando che gli effetti di una droga non dipendono solo dalla sua chimica, ma anche dalle caratteristiche dell’individuo che la assume e dal contesto sociale e ambientale in cui avviene il consumo.
In altre parole, non è soltanto la sostanza in sé a causare dipendenza o danni, ma anche i “cage” (le “gabbie” ambientali e sociali) in cui le persone si trovano
Questa guida scientifica estesa esaminerà in profondità il Triangolo di Zinberg e le sue implicazioni, con un tono didattico e rigoroso. Inizieremo descrivendo la storia del modello e il contesto in cui emerse. Successivamente analizzeremo dettagliatamente ciascuno dei tre vertici – Droga, Set e Setting – evidenziando come ognuno contribuisca agli effetti psicofisici dell’uso di sostanze. Approfondiremo poi le implicazioni cliniche, psicologiche e socioculturali del modello, mostrando come abbia influenzato la comprensione delle dipendenze e l’approccio terapeutico.
In questa guida vedremo anche come il Triangolo di Zinberg trovi applicazione pratica nella prevenzione e riduzione del danno, e in che modo fornisca una cornice teorica utile per i trattamenti terapeutici delle dipendenze. Esploreremo la relazione tra il modello di Zinberg e i criteri diagnostici formali (ad esempio il DSM-5-TR per i disturbi da uso di sostanze), nonché un confronto con altri modelli interpretativi delle dipendenze (dal modello bio-psico-sociale alla teoria della self-medication, fino ai modelli comportamentali e neurobiologici).
Dedicheremo inoltre sezioni specifiche alle politiche sulle droghe, considerando come il paradigma Drug-Set-Setting abbia contribuito a orientare approcci più umani e pragmatici (come l’antiproibizionismo e la de-stigmatizzazione del consumatore di sostanze). Approfondiremo le connessioni con le neuroscienze delle dipendenze, discutendo come i fattori del Triangolo di Zinberg si intrecciano con i meccanismi del sistema della ricompensa cerebrale, i neuroadattamenti indotti dalle droghe e la plasticità neurale. Un capitolo sarà dedicato alle sostanze psichedeliche, ambito in cui i concetti di set e setting sono particolarmente noti: confronteremo l’uso ricreativo, quello terapeutico e quello tradizionale-rituale di queste sostanze, evidenziando l’importanza del contesto nel modulare esperienze ed esiti. Infine, esamineremo come cultura e identità individuale influenzino il rapporto con le sostanze, dal significato sociale attribuito al loro uso fino all’impatto dello stigma sull’identità di chi ne fa uso.
La guida è organizzata in sezioni e sottosezioni con intestazioni chiare, per facilitare la consultazione come fosse un manuale. Troverete inoltre schemi e riferimenti a studi scientifici per supportare i concetti chiave (ad esempio, verrà presentato un grafico concettuale del Triangolo stesso). L’obiettivo è fornire una trattazione completa e approfondita – circa 100 minuti di lettura – che sia originale e al contempo ricca di riferimenti autorevoli. Prepariamoci dunque a “scavare” a fondo nel pensiero di Norman Zinberg e nelle sue ramificazioni, per comprendere meglio la complessità del rapporto tra esseri umani e droghe.

Origini e Sviluppo del Modello di Norman Zinberg
Per contestualizzare il Triangolo di Zinberg, è utile ripercorrere le circostanze storiche e le motivazioni che portarono Norman E. Zinberg a formulare il suo modello. Norman Zinberg (1922-1989) era un medico psichiatra e professore di psichiatria clinica alla Harvard University di Boston, nonché uno dei principali clinici nel campo delle dipendenze al Cambridge Hospital nel Massachusetts.
Negli anni ’60 e ’70 Zinberg si trovò ad operare in un periodo di profondi cambiamenti culturali: da un lato l’esplosione del consumo di sostanze psicoattive (sia in contesti ricreativi controculturali che tra i militari impegnati in Vietnam), dall’altro un clima scientifico e politico dominato da visioni rigide e allarmistiche sul fenomeno droga. Le droghe venivano generalmente dipinte come forze irresistibili e devastanti, e la società oscillava tra approcci moralistici (vedere la dipendenza come colpa personale) e approcci medico-patologici semplicistici (vedere la sostanza come un “demone” biochimico che inevitabilmente crea assuefazione).
La domanda chiave che Zinberg iniziò a porsi fu: le droghe sono davvero intrinsecamente ingestibili per l’essere umano moderno, tali che il loro uso porta inevitabilmente alla rovina e alla dipendenza?.
Questa domanda nasceva dall’osservazione che l’esperienza quotidiana sembrava più variegata di quanto i paradigmi dominanti ammettessero: non tutti coloro che provavano una sostanza finivano dipendenti, e molti utilizzatori riuscivano a controllare il proprio consumo senza gravi conseguenze. Zinberg era incuriosito dal fatto che, accanto ai casi di abuso e dipendenza conclamata, esistevano modelli di consumo moderato o non distruttivo, persino per droghe considerate altamente rischiose come eroina o cocaina. Tuttavia, la ricerca accademica dell’epoca prestava poca attenzione a questi casi di consumo controllato: prevaleva un approccio che Zinberg stesso definì in seguito “farmacocentrico“, ovvero concentrato quasi esclusivamente sulle proprietà farmacologiche della sostanza e sul suo potenziale di causare dipendenza, trascurando gli altri fattori.
Zinberg trasse ispirazione anche da importanti ricerche coeve che mettevano in luce il ruolo del contesto nell’uso di droghe. Un esempio classico proviene dagli studi sui psichedelici negli anni ’60: lo psicologo Timothy Leary dimostrò nel 1966 che variando opportunamente certe condizioni di contesto era possibile trasformare un’esperienza tipicamente negativa in una positiva, anche usando una sostanza potente come il DMT. In quell’esperimento, Leary preparò una stanza confortevole (coperta di drappeggi colorati, musica adeguata) e fornì supporto umano ai partecipanti; con queste accortezze oltre il 90% dei soggetti riferì un’esperienza piacevole, mentre in ambienti ordinari la stessa sostanza spesso generava episodi di panico o angoscia. L’idea di “Set e Setting” – ovvero l’importanza dello stato mentale e dell’ambiente per determinare l’effetto di una droga – cominciava così a prendere piede proprio negli ambienti della ricerca psichedelica. Zinberg era certamente al corrente di questi sviluppi (partecipò egli stesso a studi su stati alterati di coscienza e co-curò nel 1974 un volume sugli “Alternate States of Consciousness“), e intuì che tali concetti potevano avere una portata generale, non limitata agli allucinogeni.
Un altro impulso determinante venne dalle osservazioni sul campo dei comportamenti di consumo in contesti reali. Il caso dei soldati americani in Vietnam divenne emblematico: durante la guerra, molti militari di stanza in Vietnam avevano iniziato a fare uso abituale di eroina (facilmente reperibile in loco) e una percentuale significativa sviluppò una vera dipendenza fisica. Ci si aspettava dunque che al loro rientro in patria avrebbero costituito una massa di tossicodipendenti cronici. Sorprendentemente, avvenne il contrario: uno studio governativo riportò che circa l’88% dei soldati che erano stati classificati come “dipendenti” in Vietnam non ricaddero nell’uso di eroina una volta tornati negli Stati Uniti. In altre parole, la stragrande maggioranza riuscì a smettere spontaneamente appena cambiato il contesto, senza particolari interventi terapeutici. Questo risultato, pubblicato negli anni ’70 dal gruppo di Lee Robins, fu un colpo alle teorie puramente farmacologiche: se l’eroina in sé avesse un potere inesorabile, come spiegare che tanti consumatori quotidiani riuscivano a interromperne l’uso al ritorno a casa? Zinberg vide in ciò una conferma della sua ipotesi: il Setting – l’ambiente fisico, sociale e culturale – può amplificare o mitigare il rischio di addiction. In Vietnam i soldati vivevano uno scenario estremo di stress, paura, alienazione e facile accesso alla droga; tornati nel contesto familiare e civile, molti non sentivano più il bisogno di usare eroina o riuscirono a gestirne diversamente l’assunzione.
Parallelamente, anche studi sugli animali suggerivano l’importanza delle condizioni ambientali. Verso la fine degli anni ’70, lo psicologo Bruce K. Alexander condusse il famoso esperimento di “Rat Park”: creò per alcuni ratti un ambiente di vita ampio e stimolante (una sorta di “parco divertimenti” per roditori, con spazio per socializzare, giochi, cibo abbondante) e li mise di fronte a due dispenser d’acqua – uno normale e uno con morfina zuccherata. I risultati furono illuminanti: i ratti cresciuti nel parco consumavano molta meno morfina rispetto a quelli tenuti in gabbie isolate e spoglie; addirittura, i ratti precedentemente resi dipendenti dalla morfina in gabbia, una volta trasferiti nel Rat Park, preferivano tornare all’acqua pura nonostante manifestassero qualche lieve segno di astinenza. L’interpretazione proposta da Alexander fu che l’isolamento sociale e lo stress ambientale giocavano un ruolo cruciale nello sviluppo della dipendenza, più delle proprietà intrinseche della sostanza. Egli sintetizzò provocatoriamente che “non è la sostanza chimica a causare la dipendenza, ma la gabbia in cui l’organismo si trova”. Questi risultati giunsero dopo che Zinberg aveva già avviato i suoi studi, ma rientrano nello stesso filone culturale che enfatizzava fattori ambientali e sociali.
Forte di queste premesse, tra la fine degli anni ’70 e i primi anni ’80 Zinberg condusse una serie di ricerche sistematiche sui modelli di consumo controllato di sostanze illegali. Intervistò e studiò da vicino utilizzatori non dipendenti di varie droghe – da consumatori occasionali di eroina che mantenevano lavori stabili, a frequentatori di LSD che non manifestavano problemi psichiatrici, fino a fumatori di marijuana ben integrati socialmente. Nel 1984 raccolse i risultati e la teoria maturata in oltre vent’anni di lavoro nel libro “Drug, Set, and Setting: The Basis for Controlled Intoxicant Use” (tradotto in italiano nel 2020 come “Droga, set e setting. Le basi del consumo controllato di sostanze psicoattive”). In questo testo Zinberg presentò il Triangolo di Zinberg come rappresentazione grafica della sua teoria, illustrando come le conseguenze psicofisiche dell’assunzione di una droga siano il prodotto dell’interazione tra tre fattori: (1) le caratteristiche intrinseche della Droga (es. effetti farmacologici, potenza, purezza), (2) il Set, cioè le caratteristiche della persona che consuma (es. stato mentale, aspettative, costituzione fisica, personalità, motivazioni) e (3) il Setting, ossia il contesto ambientale, sociale e culturale in cui avviene il consumo.
Questo schema triadico forniva una cornice chiara per comprendere la variabilità delle esperienze e spiegare perché, ad esempio, la stessa sostanza può causare esiti molto diversi in persone e situazioni differenti.
La pubblicazione delle idee di Zinberg avvenne in un momento cruciale: gli anni ’80 videro sia l’intensificarsi della “War on Drugs” negli Stati Uniti, sia l’emergere di approcci alternativi come la riduzione del danno. Il lavoro di Zinberg, con la sua enfasi sui fattori psicosociali, fu inizialmente controcorrente rispetto alla linea dura proibizionista, ma col tempo guadagnò autorevolezza accademica e influenzò molto il nascente movimento di harm reduction. Egli mostrò con dati e testimonianze che esiste una pluralità di modelli di consumo – non solo l’abuso compulsivo – e che persino per le droghe illegali più demonizzate molti utenti sviluppavano strategie di autocontrollo e regole per gestire l’assunzione. Questo implicava che le proprietà chimiche “additive” delle sostanze non bastano a spiegare da sole perché alcune persone ne facciano un uso moderato e altre compulsivo: bisogna guardare anche alla psicologia dell’individuo e soprattutto al contesto e alle regole sociali che lo circondano.
In sintesi, il Triangolo di Zinberg nacque per riscrivere la prospettiva scientifica sulle droghe, spostando l’attenzione dalla sola sostanza al rapporto triangolare droga–utilizzatore–ambiente. Questa visione più ampia e sfumata rivoluzionò la concezione del consumo di droghe nella ricerca e nella clinica. Ancora oggi, a distanza di decenni, lo schema di Zinberg viene utilizzato come strumento esplicativo in ambiti che vanno dalla prevenzione nelle scuole all’analisi delle politiche sulle droghe. Nei capitoli successivi esamineremo nel dettaglio ciascuno dei tre vertici del triangolo e come concorrono a determinare l’esperienza con le sostanze psicoattive.

I Tre Elementi del Triangolo di Zinberg: Droga, Set e Setting
Il modello di Zinberg può essere visualizzato come un triangolo le cui tre punte rappresentano i fattori chiave che influenzano gli effetti di una droga e l’esperienza del consumatore. Questi fattori sono:
- Droga (Drug) – la sostanza in sé, con le sue proprietà chimiche e farmacologiche.
- Set – l’insieme dei fattori relativi all’individuo che consuma, incluse condizioni fisiche, psicologiche ed emotive.
- Setting – il contesto in cui avviene il consumo, comprendendo l’ambiente fisico, sociale e culturale.
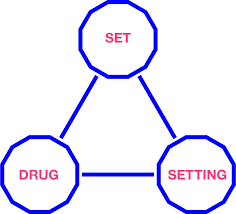
Figura: Rappresentazione schematica del Triangolo di Zinberg. Ogni vertice (Droga, Set, Setting) rappresenta uno dei tre fattori interdipendenti che determinano l’esperienza e gli effetti dell’assunzione di sostanze psicoattive.
Zinberg sottolineò che questi tre elementi sono interdipendenti e formano un sistema: cambiamenti in uno influenzano gli altri e, soprattutto, la risultante finale – cioè gli effetti psichici e comportamentali del consumo – è il prodotto della loro interazione. Per capire appieno questa dinamica, approfondiamo ciascun fattore separatamente.
Fattore “Droga”: la sostanza e le sue caratteristiche
Il primo vertice del triangolo è costituito dalla Droga, ossia dalla sostanza psicoattiva stessa. Questo include tutte le proprietà farmacologiche e chimiche intrinseche della sostanza che influenzano gli effetti sul corpo e sulla mente. Tra le caratteristiche rilevanti possiamo elencare:
- Composizione chimica e meccanismo d’azione: ogni droga ha bersagli neurorecettoriali specifici e modalità d’azione differenti sul sistema nervoso centrale. Ad esempio, gli oppiacei come la morfina o l’eroina attivano i recettori oppioidi μ, causando analgesia ed euforia, mentre gli psicostimolanti come la cocaina bloccano il reuptake della dopamina aumentando la stimolazione del sistema di ricompensa Queste differenze neurochimiche si traducono in effetti soggettivi diversi (sedazione vs. eccitazione, allucinazioni vs. anelgesia, ecc.) e influenzano anche il potenziale di abuso (per esempio, sostanze che rilasciano dopamina molto rapidamente tendono a creare un rinforzo più forte).
- Potenza e dose: la quantità di principio attivo e la potenza della sostanza determinano l’intensità dell’effetto. Alcune droghe sono attive a dosaggi di milligrammi (es. LSD attivo già a 0,1 mg), altre richiedono grammi. Dose più alte generalmente amplificano gli effetti e i rischi acuti. Il concetto di overdose è legato al superamento della dose compatibile con le funzioni vitali o psichiche: ad esempio, un’eccessiva dose di eroina può deprimere pericolosamente il centro respiratorio portando ad arresto respiratorio.
- Purezza e adulteranti: nel caso di sostanze illegali, la purezza è un fattore cruciale. Una droga tagliata con altre sostanze può avere effetti imprevedibili o più tossici. Per esempio, la presenza di fentanyl (oppioide molto potente) nell’eroina di strada ha causato molte overdose accidentali perché gli utilizzatori assumono involontariamente una “droga” più potente di quanto credano. La purezza incide anche sul dosaggio effettivo di principio attivo assunto.
- Modalità di assunzione (farmacocinetica): il modo in cui la sostanza entra nell’organismo influenza significativamente l’effetto. Vie di somministrazione più rapide nel portare il farmaco al cervello (come l’iniezione endovenosa o l’inalazione) producono un “picco” di concentrazione plasmatica più rapido e intenso, spesso correlato a un maggiore “rush” e a un potenziale di dipendenza più alto, ma di durata più breve. Al contrario, l’ingestione orale porta a un assorbimento più lento e a effetti più graduali e prolungati. Ad esempio, fumare crack (cocaina base) provoca un’euforia quasi istantanea ma breve, mentre ingerire un oppiaceo a lento rilascio dà un effetto più attenuato e duraturo. Queste differenze di farmacocinetica (velocità di assorbimento, emivita, capacità di attraversare la barriera emato-encefalica) rientrano nel fattore Droga.
- Tolleranza e dipendenza fisica: alcune sostanze provocano adattamenti fisiologici con l’uso ripetuto (tolleranza) e sindromi da astinenza alla sospensione (dipendenza fisica). Queste proprietà farmacologiche variano: la nicotina e gli oppiacei generano rapidamente dipendenza fisica con sintomi di astinenza marcati, mentre altre droghe come allucinogeni classici (LSD, psilocibina) non producono significativa dipendenza fisica. Il potenziale di tolleranza/astinenza è parte delle caratteristiche della droga – il cosiddetto profilo di dipendenza della sostanza. Ad esempio, l’alcol e i sedativi ipnotici (benzodiazepine, barbiturici) hanno astinenze pericolose per la vita (delirium tremens, convulsioni), mentre l’astinenza da cannabis è relativamente mite (irritabilità, insonnia).
In sintesi, il fattore Droga riguarda “cosa fa la sostanza” in termini farmacologici: quale neurotrasmettitore altera, quanto velocemente, con quali effetti sul comportamento e sul corpo. Un errore comune – che Zinberg criticava – è il riduzionismo farmacologico, ovvero attribuire tutto il potere causale alla sostanza stessa, come se gli esseri umani fossero tabule rase su cui la droga “scrive” inevitabilmente la dipendenza. Zinberg riconosce certamente l’importanza della droga (ad esempio, egli distingue tra sostanze che accelerano, rallentano o distorcono l’esperienza cosciente), ma sostiene che le proprietà farmacologiche da sole non spiegano l’esperienza completa né il destino dell’utente. Due persone che assumono la stessa dose della stessa sostanza possono avere reazioni e conseguenze molto diverse – ed è qui che entrano in gioco gli altri due vertici: il Set e il Setting.
Fattore “Set”: l’individuo, la mente e il corpo del consumatore
Il termine Set, nel gergo di Zinberg ripreso dalla letteratura psichedelica, si riferisce allo “stato” interno del soggetto che consuma la sostanza. In senso ampio, il Set comprende tutte le caratteristiche personali e situazionali dell’individuo che possono influenzare l’effetto della droga. Possiamo distinguere componenti del Set di natura più fisica/biologica e componenti di natura psicologica/emotiva:
- Fattori biologici individuali: ciascun organismo reagisce in modo peculiare alle sostanze. Elementi come il peso corporeo, il sesso e la costituzione fisica generale incidono (ad esempio, una persona di corporatura minuta o disidrata può risultare più sensibile a una certa dose). La genetica gioca un ruolo importante: esistono differenze genetiche nel metabolismo delle droghe (come quelle negli enzimi epatici CYP450, ADH/ALDH per l’alcol, ecc.) che fanno sì che alcuni individui metabolizzino più lentamente o più rapidamente certe sostanze. Un esempio classico è la variante dell’enzima ALDH2 in molti individui di origine est asiatica, che causa un accumulo di acetaldeide dopo l’assunzione di alcol: queste persone sperimentano vampate, nausea e tachicardia con piccole quantità di alcol, il che conferisce loro una sorta di “protezione” biologica dall’abuso di alcol. Un altro esempio: varianti del recettore μ-oppiaceo (gene OPRM1) possono influenzare la risposta soggettiva agli oppiacei, rendendo alcuni più sensibili agli effetti euforici e altri meno.
- Anche la tolleranza individuale pre-esistente (che dipende da uso pregresso) rientra in questi fattori: un consumatore esperto di una sostanza avrà spesso una risposta attenuata rispetto a un neofita, a parità di dose, per adattamenti fisiologici.
- Stato di salute fisica e mentale: le condizioni generali della persona al momento dell’uso contano molto. Zinberg menziona la condizione psicofisica e il funzionamento generale dell’organismo come parte del Set. Ad esempio, essere affaticati, malnutriti o malati può accentuare la tossicità di una sostanza. Anche uno stato mentale alterato preesistente (ansia, depressione, psicosi latente) modula l’esperienza: una persona già molto ansiosa potrebbe reagire male a uno stimolante o a un allucinogeno, sviluppando un attacco di panico. Viceversa, un individuo sereno e preparato potrebbe gestire meglio gli effetti.
- Personalità, tratti psicologici e vulnerabilità: aspetti relativamente stabili dell’individuo – come i tratti di personalità – influenzano il rapporto con le droghe. Ad esempio, persone con alto tratto di sensation-seeking (ricerca di sensazioni forti) possono essere più propense a sperimentare sostanze e a ricercarne gli effetti intensi. Individui con tratti impulsivi o con bassa tolleranza alla frustrazione potrebbero avere maggior difficoltà a moderare l’assunzione una volta iniziata (la scarsa capacità di controllo degli impulsi è un noto fattore di rischio per lo sviluppo di dipendenze). Al contrario, soggetti con alta coscienziosità e strategie di coping adattive possono riuscire a porsi limiti più facilmente. Non esiste un “profilo di personalità unico dell’adicto”, ma la ricerca ha evidenziato correlazioni: ad esempio, tratti come impulsività e negatività affettiva (tendenza a provare emozioni negative) sono spesso associati a disturbi da uso di sostanze, mentre tratti come la cooperatività sociale possono essere fattori protettivi. La presenza di disturbi mentali pregressi (disturbo d’ansia, disturbo depressivo, disturbo borderline di personalità, ecc.) rientra nel Set e può predisporre all’uso di sostanze come forma di auto-medicazione (vedi oltre la teoria della self-medication). Ad esempio, soggetti con disturbo post-traumatico da stress possono essere più inclini a usare sedativi o alcol per sedare i sintomi; chi soffre di fobia sociale può abusare di alcol o stimolanti per sentirsi più disinibito in contesti sociali.
- Aspettative, conoscenze e atteggiamenti verso la sostanza: questa è una componente chiave del Set in senso stretto. Ciò che una persona si aspetta di provare può influenzare potentemente l’esperienza effettiva. L’effetto placebo e nocebo nelle droghe ricreative è ben documentato: se un individuo crede fermamente che una certa pillola gli darà euforia e sicurezza, è più probabile che questi sentimenti emergano, anche indipendentemente dall’effetto farmacologico reale (entro certi limiti). Ad esempio, studi sull’alcol dimostrano che le aspettative sugli effetti (es. “bere mi renderà socievole e allegro”) possono condizionare il comportamento del bevitore quasi quanto l’alcol stesso, specialmente a dosi basse o moderate. Nel contesto degli psichedelici, le aspettative (positive o negative) possono modulare enormemente l’esito: chi assume LSD con paura di “impazzire” o convinto che vedrà mostri è più a rischio di un bad trip rispetto a chi l’assume con curiosità positiva e preparazione. Le conoscenze pregresse sulla sostanza sono importanti: una cosa è lanciarsi in un’esperienza ignota senza informazioni (magari sovrastimando o sottostimando gli effetti), un’altra è un consumo informato in cui la persona sa cosa potrebbe accadere (riducendo così l’ansia dell’ignoto e potenzialmente interpretando in modo più sereno gli effetti). Atteggiamenti culturali interiorizzati giocano la loro parte: se una persona ha interiorizzato un grande senso di colpa o peccato associato all’uso di droga (magari per educazione religiosa o morale), potrebbe reagire con paranoia o disgusto verso se stesso durante l’effetto, peggiorando l’esperienza. Viceversa, chi vede quella sostanza come qualcosa di accettabile o addirittura sacro (ad es. l’ayahuasca per un nativo amazzonico) vi si approccerà con un mindset molto diverso.
- Motivazioni e obiettivi dell’uso: strettamente legato alle aspettative, c’è il motivo per cui la persona sta assumendo la droga. Il perché si consuma influenza come la sostanza agirà sul soggetto. Se qualcuno assume anfetamina per migliorare la performance allo studio o sul lavoro, potrebbe sperimentare concentrazione e produttività, mentre se la stessa dose viene presa da un’altra persona per svagarsi in discoteca, l’effetto verrà incanalato verso l’euforia e il ballo. Chi beve alcol “per dimenticare” un dolore emotivo potrebbe finire col sentirsi peggio (effetto disforico), mentre chi beve per festeggiare con gli amici tenderà a sentirsi euforico (almeno fino a un certo punto). In generale, le droghe possono essere usate con varie finalità: alleviare stress, auto-curare sintomi psicologici, esplorare la mente, incrementare il piacere sociale, conformarsi al gruppo, ribellarsi a norme, ecc. Queste motivazioni fanno parte del Set e modulano l’esperienza e anche i rischi a lungo termine. Ad esempio, l’uso strumentale per sedare un malessere interiore (tipico dell’auto-medicazione) spesso implica un rischio più alto di instaurare dipendenza, perché la persona affida sistematicamente alla sostanza la regolazione delle emozioni negative. Al contrario, un uso motivato dalla ricerca occasionale di divertimento in un contesto positivo, in una persona equilibrata, ha minori probabilità di sfociare in uso compulsivo.
Riassumendo, il fattore Set concerne “chi è e come sta la persona che consuma”. Zinberg enfatizzò che molti effetti collaterali o problemi attribuiti alle droghe in realtà dipendono dallo stato mentale e fisico dell’utente. La stessa quantità di cannabis può provocare un attacco di panico in un soggetto emotivamente fragile o inesperto, e invece solo un rilassamento e lieve euforia in un consumatore abituale in un ambiente confortevole. Analogamente, un soggetto con problemi psichiatrici latenti (ad esempio predisposizione alla psicosi) potrebbe slatentizzare sintomi gravi con sostanze che altri tollerano bene. Questa variabilità individuale spiega perché, ad esempio, il decorso dell’uso di sostanze differisce tanto tra le persone: solo una minoranza di chi sperimenta una droga sviluppa una dipendenza conclamata. Studi epidemiologici mostrano che solo circa il 10-20% degli utilizzatori di sostanze diventano dipendenti in senso clinico, suggerendo che vi sono differenze personali (genetiche, psicologiche, sociali) che rendono alcuni più vulnerabili di altri. Il modello di Zinberg incorpora questi aspetti nel vertice del Set, ricordandoci di valutare sempre chi è l’utilizzatore – con la sua storia, il suo stato emotivo, le sue aspettative – quando analizziamo gli effetti di una droga.
Fattore “Setting”: il contesto ambientale, sociale e culturale
Il terzo vertice del triangolo, Setting, riguarda tutto ciò che è esterno all’individuo ma che ne circonda l’esperienza durante l’uso di sostanze. Comprende il luogo fisico, le circostanze sociali immediate e il più ampio contesto culturale e normativo. Possiamo articolare il concetto di Setting su più livelli:
- Ambiente fisico e condizioni esterne: dove si trova la persona quando consuma la sostanza? Il setting fisico può includere la stanza o locale, l’illuminazione, i suoni, la presenza o assenza di comodità e sicurezza ambientale. Un ambiente confortevole, familiare e sicuro tende a favorire esperienze più positive e a ridurre i rischi acuti. Ad esempio, consumare un allucinogeno in una stanza accogliente, con musica rilassante e colori caldi, è molto diverso dal farlo in un luogo rumoroso, freddo o sconosciuto. Le ricerche mostrano che ambienti arricchiti e sereni possono mitigare reazioni avverse: come nell’esperimento citato prima, decorare uno spazio in modo piacevole e curare elementi sensoriali (musica, luci) portò la maggior parte dei partecipanti a vivere un trip DMT gradevole. Al contrario, situazioni caotiche o percepite come pericolose possono innescare ansia e paranoie anche con sostanze che di per sé non produrrebbero tali effetti. Non solo: l’ambiente fisico include anche eventuali strumenti e rituali associati al consumo. Ad esempio, l’atto di preparare l’eroina (sciogliere la polvere, caricare la siringa) spesso avviene in un setting ben preciso e quell’ambiente, con i suoi stimoli sensoriali, può diventare un trigger condizionato per il craving. È noto che molti tossicodipendenti riferiscono che “basta entrare in una certa stanza o vedere un certo oggetto per scatenare la voglia di droga”, a causa dell’associazione ambiente-droga creata dalla ripetizione.
- Contesto sociale immediato: con chi sta consumando la persona? C’è una grande differenza tra usare una sostanza da soli oppure in compagnia. La presenza di altre persone – amici, sconosciuti, gruppi – può influire sia psicologicamente che tramite pressioni o supporto pratico. Un esempio: bere alcol in solitudine a casa potrebbe portare più facilmente a introspezioni cupe o sonnolenza, mentre bere la stessa quantità con amici in un clima festoso produce euforia e disinibizione collettiva. La dinamica di gruppo può anche imporre norme implicite: se tutti in un gruppo consumano in modo moderato, il nuovo arrivato tenderà ad adeguarsi; viceversa, in un contesto di sballo estremo, l’individuo potrà sentirsi spinto a esagerare. La presenza di una figura di supporto è cruciale in certi setting: si pensi al “trip sitter” nelle sessioni psichedeliche, ovvero una persona sobria e fidata che rassicura e assiste l’utente; questa figura può prevenire molti incidenti e contenere l’ansia del consumatore. Nella pratica clinica odierna con psichedelici, si insiste su avere sempre almeno un terapeuta o facilitatore presente durante l’esperienza, proprio come elemento di setting sicuro. Anche la qualità delle relazioni sociali circostanti conta: consumare una sostanza con persone fidate e amichevoli riduce il rischio di brutte esperienze rispetto al farlo in mezzo a sconosciuti o persone percepite come ostili. Un utente di anfetamine in un rave può vivere un brutto viaggio se intorno a sé scoppiano risse o c’è polizia aggressiva, mentre si sentirà esaltato e al sicuro se è circondato da amici che ballano con lui e da personale sanitario pronto ad aiutare (come avviene nei festival che adottano misure di harm reduction). In ambienti sociali, inoltre, agisce la pressione dei pari: la subcultura di appartenenza trasmette valori e regole sul consumo . Alcune comitive di amici hanno la regola non detta di non lasciar mai solo qualcuno che si sente male, oppure di non far guidare chi ha bevuto; altri ambienti, più disfunzionali, potrebbero invece normalizzare comportamenti pericolosi.
- Contesto culturale e normativo: questo è un livello più ampio di Setting, che include la società e la cultura in cui la scena del consumo è inserita. Fanno parte di questo contesto le leggi e politiche sulle droghe, l’atteggiamento sociale (stigmatizzante o tollerante) verso i consumatori, le tradizioni o rituali culturali legati all’uso di sostanze, e la disponibilità delle stesse nel tessuto sociale. Ad esempio, vivere in una società in cui la droga che si usa è severamente illegale e stigmatizzata implica di solito un setting di consumo nascosto, clandestino, spesso in condizioni igienico-sanitarie precarie e con costante paura dell’arresto o del giudizio. Questo contesto “ostile” può accentuare i danni: pensiamo a un eroinomane che è costretto a iniettarsi di corsa in un bagno pubblico lurido per evitare di essere scoperto – il rischio di overdose o infezioni è molto maggiore rispetto a un ipotetico setting in cui potesse consumare in un luogo pulito e con calma. Viceversa, in culture dove una certa sostanza è regolata e integrata socialmente, l’uso tende ad avvenire in spazi e con modalità più sicure. Un esempio noto in ambito antropologico è quello di alcune culture tradizionali con l’alcol: tra i Camba della Bolivia studiati da Dwight Heath, i periodici episodi di ubriachezza collettiva nei festival avevano un significato rituale e sociale positivo, e non erano visti come patologici; benché bevessero enormi quantità di rum in gruppo, ciò rinsaldava i legami comunitari e aveva un contesto strutturato e limitato ai festeggiamenti, con poca ricaduta distruttiva sulla vita quotidiana. Questo contrasta con il modello patologico occidentale dove l’ubriachezza solitaria e frequente è segno di alcolismo. Dunque la cultura definisce ciò che è considerato abuso e fornisce (o meno) “vie di uscita” rituali che incanalano l’uso in forme accettabili. Inoltre, a livello macrosociale, fattori come la disponibilità economica e l’accesso influenzano l’uso: società e quartieri con facile reperibilità di una droga (es. metanfetamina negli USA rurali, crack nelle periferie urbane) creano un setting dove l’uso è più comune. Anche fattori come disoccupazione, instabilità abitativa, conflitti armati o disastri sono parte del contesto: studi mostrano che ambienti sociali con alti livelli di stress psicosociale (povertà, discriminazione, traumi collettivi) hanno tassi più alti di uso di sostanze . Ad esempio, la marginalizzazione sociale (razzismo, esclusione, mancanza di supporto) è un potente fattore contestuale: persone che vivono in comunità emarginate e prive di opportunità hanno un rischio maggiore di sviluppare dipendenze, in parte perché la droga diventa un adattamento a un ambiente poco vivibile
- Regole e rituali sociali informali: un aspetto fondamentale evidenziato da Zinberg è che attorno all’uso di ogni droga si sviluppano, all’interno delle comunità di utilizzatori, delle norme sociali e dei rituali che costituiscono una sorta di meccanismo di controllo. Egli definì social sanctions (sanzioni sociali) i valori e le regole condivise sul come, quando e quanto sia accettabile usare, e social rituals (rituali sociali) i comportamenti strutturati che accompagnano l’uso Questi elementi insieme formano i controlli sociali informali sul consumo. Ad esempio, nella società generale esistono rituali per l’uso di alcol: il brindisi, l’aperitivo, il “beviamoci su”, con regole implicite come “non bere al mattino”, “bevi solo in compagnia per festeggiare”, ecc. Tali rituali esercitano una moderazione sul consumo. Zinberg scoprì che anche per le droghe illegali, all’interno delle subculture, si sviluppano regole simili. Nei suoi studi, identificò quattro funzioni fondamentali che le sanzioni e i rituali svolgono per promuovere un consumo controllato:
- Definire e limitare la quantità/frequenza d’uso: ad esempio molti consumatori controllati di oppiacei adottavano la regola “mai più di X volte a settimana” o “non usare tutti i giorni” Un rituale collegato a tale sanzione era limitare l’uso al fine settimana (il cosiddetto weekend user). Così si evita di sviluppare tolleranza e dipendenza fisica. La prima funzione quindi è imporre moderazione e condannare l’uso compulsivo e fuori controllo.Limitare l’uso a determinati contesti sicuri: c’è il detto “good place, good time, good people” per gli psichedelici. Molti gruppi adottavano massime come: “fumare marijuana solo la sera dopo che i bambini dormono”, oppure “prendere LSD solo in natura o in ambienti rilassanti e con amici fidati”. Due esempi di rituali in linea con questa funzione sono andare in campagna con amici per trip psichedelici e evitare di guidare o fare attività pericolose mentre si è alterati. In questo modo si riducono le probabilità di incidenti e bad trips. Dunque la seconda funzione dei controlli sociali è confinare l’uso a setting fisici e sociali considerati appropriati e sicuri.Prevenire effetti negativi identificandoli e gestendoli: i gruppi sviluppano conoscenze empiriche sui possibili “effetti collaterali” e come mitigarli. Un esempio classico tra gli eroinomani controllati era la regola: “usa prima una piccola dose di ogni nuovo lotto di droga per valutarne la potenza prima di fare la dose piena”. Questo rituale di “saggiare” un oppiaceo riduce il rischio di overdose. I fumatori di cannabis imparano a dosare i tiri per non diventare troppo fatti e ansiosi. Anche pratiche come non mescolare troppi depressori (es. oppiacei e benzodiazepine) o assicurarsi di essere idratati quando si prende MDMA sono precauzioni diffuse in certe scene. Tali rituali e sanzioni incarnano una sorta di manuale informale di sicurezza che gli utenti si tramandano.Separare il consumo dalla vita ordinaria e dalle responsabilità: molti utenti controllati tengono nettamente distinto il tempo e il luogo della droga dal resto della propria vita produttiva (lavoro, famiglia). Ad esempio, sanzioni come “non spendere più di un certo budget mensile in droga” o “non usare mai durante l’orario di lavoro/scuola” servono a confinare la sostanza entro limiti che non compromettano le altre funzioni di vita. Rituali complementari possono essere: usare solo la sera e nei weekend (così da non intaccare le performance diurne), oppure fare un certo “rituale di chiusura” per tornare sobri prima di rientrare a casa. Questa compartimentalizzazione protegge gli altri ruoli dell’individuo (genitore, studente, lavoratore) dal venire travolti dall’uso di droga.
In conclusione, il Setting racchiude “dove, con chi e sotto quali regole si usa la droga”. Zinberg dimostrò che il contesto può essere tanto determinante quanto la droga stessa nel plasmare l’esperienza e gli esiti. Un ambiente di guerra (come il Vietnam) può spingere a usare massicciamente un oppiaceo per fuggire dal trauma, mentre un ambiente pacifico può aiutare la stessa persona a farne a meno. Un consumo accompagnato da rituali e controlli sociali può rimanere moderato, laddove in assenza di tali strutture lo stesso consumo degenera in compulsione. Zinberg attaccò apertamente quello che definì il “farmacocentrismo” della visione dominante: l’idea che la droga sia il solo colpevole. Egli scrisse che per comprendere l’uso di droga bisogna vedere il quadro completo: la chimica conta, ma conta altrettanto chi la assume e dove/come la assume. Il Triangolo di Zinberg è la rappresentazione visiva di questo approccio sistemico e psicosociale all’uso di sostanze.

Implicazioni Cliniche e Psichiatriche del Modello
L’introduzione del modello Drug-Set-Setting ha avuto profonde ripercussioni in ambito clinico e psichiatrico, influenzando il modo in cui i professionisti della salute mentale comprendono e trattano i disturbi da uso di sostanze. In questa sezione esamineremo come il Triangolo di Zinberg abbia contribuito a una visione più olistica del paziente con dipendenza, mettendo in luce aspetti prima trascurati nella pratica clinica.
1. Valutazione diagnostica più ampia: Tradizionalmente, la diagnosi di tossicodipendenza tendeva a focalizzarsi principalmente sul comportamento di consumo e sui sintomi fisici di dipendenza (tolleranza, astinenza). L’approccio di Zinberg incoraggia i clinici a condurre una valutazione che includa esplicitamente elementi di set e setting. Ciò significa, ad esempio, che durante l’anamnesi il professionista dovrebbe esplorare non solo che sostanza e quanta ne usa il paziente, ma anche in quali circostanze la usa (da solo? con amici? al lavoro? in risposta a quali stati d’animo?) e quali sono le sue aspettative ed emozioni legate all’uso. Questa raccolta di informazioni sul contesto e sul vissuto soggettivo offre un quadro diagnostico molto più ricco, che può evidenziare fattori causali e di mantenimento della dipendenza. Ad esempio, un paziente che riferisce di usare cocaina solo quando si sente depressivo e isolato, chiudendosi in camera, presenta uno scenario diverso rispetto a un paziente che la usa in contesti mondani per disinibizione sociale. Il primo caso potrebbe rivelare una comorbilità depressiva significativa e un uso come auto-medicazione, che va trattata di conseguenza; il secondo caso potrebbe richiedere un intervento sul circolo vizioso di vita notturna e amicizie che normalizzano la droga. Così, il modello Zinberg porta il clinico a considerare la diagnosi non semplicemente come presenza di X sintomi su un elenco, ma come comprensione ecologica della vita del paziente con la sostanza. In psichiatria contemporanea, ciò è in linea con l’approccio bio-psico-sociale: valutare fattori biologici (es. predisposizioni genetiche, condizioni mediche), psicologici (tratti di personalità, stati affettivi) e sociali (ambiente familiare, lavorativo, culturale). Il Triangolo di Zinberg rappresenta un’applicazione specifica di questo principio alla tossicodipendenza, focalizzando l’attenzione del clinico su elementi psicosociali spesso sottovalutati.
2. Pianificazione del trattamento personalizzata: Conoscere i fattori di set e setting permette di sartorializzare l’intervento terapeutico. Ad esempio, se emerge che un paziente consuma principalmente per gestire l’ansia sociale (Set), il trattamento dovrà includere tecniche per affrontare quell’ansia (psicoterapia, training assertivo, forse farmaci ansiolitici non dipendentigeni) così da ridurre il bisogno della droga per quel fine. Oppure, se un paziente ricade sempre quando torna nel suo vecchio quartiere dove frequentava certi amici (Setting), il piano di trattamento dovrà prevedere strategie molto concrete per gestire quel contesto: magari un trasferimento temporaneo, l’inserimento in un ambiente protetto come una community terapeutica, oppure lavorare su come rifiutare le offerte di droga da parte degli amici o evitare i luoghi a rischio. In altre parole, il modello guida l’identificazione dei trigger ambientali e sociali e dei bisogni psicologici sottostanti, che diventano bersagli dell’intervento. Tradotto nella pratica, ciò significa che programmi di trattamento efficaci integrano diversi componenti:
- Interventi medici-farmacologici per il fattore Droga (ad es. terapia sostitutiva con metadone per ridurre il craving di eroina, farmaci per attenuare i sintomi astinenziali, etc.),
- Psicoterapia e supporto emotivo per il fattore Set (colloqui motivazionali, terapia cognitivo-comportamentale per ristrutturare le aspettative sulla sostanza e sviluppare coping, terapia per eventuali traumi o disturbi psichiatrici concomitanti),
- Interventi socio-ambientali per il fattore Setting (coinvolgimento della famiglia per creare un ambiente domestico di sostegno, invio a gruppi di auto-aiuto o a nuove reti sociali “sobrie”, formazione lavorativa per cambiare routine di vita, etc.). Questo approccio multi-modale discende direttamente dalla concezione integrata di Zinberg: non ci si limita a “disintossicare” il paziente dalla sostanza, ma si lavora sul suo mondo interno e su quello esterno per massimizzare le chance di recupero.
3. Importanza della relazione terapeutica e dell’empatia: Il modello di Zinberg, enfatizzando il ruolo del set, implica anche che l’atteggiamento del curante e l’ambiente di cura fanno parte del “setting terapeutico” e possono influire sull’esito. Nella pratica psichiatrica sulle dipendenze, c’è una crescente consapevolezza che la stigmatizzazione e un approccio giudicante verso il paziente sono deleteri. Ad esempio, se un paziente percepisce che il medico o il terapeuta lo considerano un “irrecuperabile” o provano disapprovazione morale, è meno probabile che si fidi e aderisca al trattamento – di fatto si crea un setting negativo che può portare ad esiti peggiori. Al contrario, un approccio empatico, di alleanza terapeutica forte, può essere trasformativo: molti pazienti con SUD riferiscono che sentirsi finalmente compresi e non giudicati è stata la chiave per aprirsi al cambiamento. Khantzian, lo psichiatra della teoria della self-medication, notava che “comprendere e far sentire compreso” è un antidoto potente alla sofferenza e all’uso di sostanze. In sostanza, il clinico deve fornire un setting terapeutico sicuro, accogliente e rispettoso che contrasti magari anni di ambienti ostili e stigma vissuti dal paziente. Questo concetto è interiorizzato ad esempio nei moderni programmi a bassa soglia e nei servizi di riduzione del danno, dove l’operatore offre supporto pratico e accettazione incondizionata della persona anche se sta ancora usando droghe. La destigmatizzazione in ambito clinico – ad esempio usare termini come “persona con disturbo da uso di sostanze” invece di “drogato” – è parte di creare un setting di cura positivo che incoraggi il paziente a collaborare senza vergogna.
4. Prevenzione delle ricadute centrata su set e setting: Un importante utilizzo clinico del modello è nell’elaborazione dei piani di prevenzione delle ricadute. La terapia cognitivo-comportamentale per le dipendenze insegna ai pazienti a riconoscere e gestire i trigger interni ed esterni. Questo non è altro che applicare il concetto di set e setting:
- I trigger interni (umore negativo, pensieri disfunzionali, sensazioni fisiche di craving) sono collegati al Set.
- I trigger esterni (vedere per strada l’ex spacciatore, litigare con un familiare, trovarsi con amici che offrono da bere) appartengono al Setting.
In terapia si allenano strategie come il coping emotivo (trovare alternative alla sostanza per fronteggiare rabbia, tristezza, noia) e il refusal skill (abilità di resistere alle offerte e di evitare situazioni a rischio). Tutto ciò è direttamente informato dal triangolo: per mantenere l’astinenza o un uso controllato, la persona deve modificare qualcosa nel proprio set (ad esempio sviluppare nuove abilità di gestione dello stress, coltivare motivazioni salutari, rafforzare l’autostima) e nel proprio setting (evitare luoghi e compagnie pericolose, riorganizzare la propria vita quotidiana con attività sane, magari cambiare ambiente se quello attuale è tossico). Anche l’uso di farmaci anti-craving (come naltrexone per alcolici o oppiacei) può essere visto in quest’ottica come intervento sul “fattore droga”, riducendone l’effetto gratificante, mentre parallelamente si interviene su set e setting.
5. Inquadramento psichiatrico integrato delle dipendenze: Zinberg era psichiatra e ha contribuito a radicare l’idea che le dipendenze rientrino a pieno titolo nella salute mentale, non siano semplicemente questioni di volontà o di vizi morali. Il suo modello, evidenziando aspetti psicologici (set) e sociali (setting), di fatto avvicina il trattamento delle dipendenze a quello di altri disturbi psichiatrici, dove è routine considerare fattori precipitanti ambientali e vulnerabilità individuali. Ad esempio, nel trattamento di un disturbo depressivo il clinico considera la personalità del paziente, gli eventi di vita, il supporto familiare ecc., non si limita a dare un antidepressivo. Analogamente, per un disturbo da uso di sostanze, grazie a Zinberg c’è più attenzione a trattare comorbidità psichiatriche sottostanti (i disturbi dell’umore, d’ansia, ADHD, disturbi di personalità co-occorrenti sono frequenti e se non trattati rendono la remissione dalla dipendenza molto più difficile) e a coinvolgere la dimensione sociale (ad esempio contattare i servizi sociali per migliorare le condizioni di vita del paziente, fornire aiuto per l’alloggio o l’occupazione se queste mancanze alimentano la dipendenza). In pratica clinica questo si traduce nell’approccio doppia diagnosi, dove equipe multidisciplinari affrontano contemporaneamente la dipendenza e gli altri disturbi mentali.
6. Riduzione del danno in contesti clinici: Un aspetto clinico ulteriore è la crescente collaborazione tra servizi di cura e approcci di riduzione del danno, che discende in parte dalla comprensione del setting. Gli operatori sanitari hanno imparato a portare interventi protettivi nel setting del paziente quando questi non riesce a modificare subito il proprio. Ad esempio, programmi di scambio siringhe e stanze del consumo sicuro (dove i consumatori possono iniettarsi sotto supervisione sanitaria) riconoscono che se una persona sta consumando per strada in condizioni rischiose, migliorare quel setting può salvare vite anche se la persona non è ancora astinente. Questa mentalità era sostenuta implicitamente da Zinberg: se non si può eliminare la droga, almeno si intervenga sull’ambiente e sul supporto durante l’uso. Allo stesso modo, i medici prescrittori di terapie sostitutive (metadone, buprenorfina) offrono una “droga legale e controllata” creando un setting più sicuro (il paziente non deve più procurarsi eroina di strada di incerta composizione, ma assume un oppiaceo a dosaggio stabilito in un contesto medico, riducendo rischi di overdose e comportamenti criminali). Questo è un cambiamento radicale rispetto all’idea old-style di cura che esigeva l’astinenza totale immediata: incorporare la riduzione del danno significa riconoscere i continuum di utilizzo e il peso del contesto.
In conclusione, il Triangolo di Zinberg ha insegnato ai clinici a guardare il paziente nella sua interezza e nel suo ecosistema. Ciò ha portato a interventi più umani, efficaci e individualizzati. L’uso di sostanze viene oggi inteso non solo come risultato di una molecola che crea dipendenza, ma come un comportamento significativo inserito nella storia di vita dell’individuo e nel suo ambiente. Per la psichiatria e la psicologia clinica, questo ha rappresentato un allontanamento da approcci rigidi e standardizzati, aprendo la strada a trattamenti integrati e alla collaborazione multidisciplinare (medici, psicologi, assistenti sociali, educatori) per affrontare le dipendenze su più fronti.
Implicazioni Psicologiche e di Salute Mentale
Il modello di Zinberg non ha influenzato solo l’ambito clinico in senso stretto, ma anche la nostra comprensione psicologica del perché le persone usano droghe e di come la mente interagisce con le sostanze. In questa sezione approfondiremo alcune implicazioni in termini di processi psicologici, motivazionali e dinamiche intrapsichiche, molte delle quali alludono a teorie e concetti della psicologia e della psichiatria contemporanea.
1. Comprensione delle motivazioni sottostanti (versante Set): Grazie a Zinberg si è data maggiore importanza alle motivazioni individuali per l’uso di sostanze. Questo ha stretto legami con la teoria della self-medication (auto-medicazione) di Khantzian.
La self-medication hypothesis suggerisce che molte persone sono attratte da una particolare droga perché allevia temporaneamente sofferenze psicologiche specifiche (es. l’eroina per sedare rabbia e dolore emotivo, la cocaina per superare sentimenti di depressione o introversione). Il concetto di set di Zinberg – includendo gli stati emotivi e i bisogni dell’individuo – offre una cornice a questa idea: l’uso della droga è visto come adattamento (per quanto disadattivo sul lungo termine) a un problema interno. Ciò ha portato a considerare chi fa uso di sostanze non come un “edonista irresponsabile”, ma spesso come un individuo che sta cercando di gestire emozioni insostenibili o carenze psicologiche. Questa consapevolezza è fondamentale in psicoterapia: invece di focalizzarsi moralisticamente sul comportamento di assunzione, il terapeuta esplora con il paziente “cosa fa per te la droga? Che bisogno sta soddisfacendo?”. Spesso la droga può dare un senso di controllo, di conforto, di identità o di fuga da un trauma. Riconoscere questo – e farlo riconoscere al paziente – è l’inizio di un lavoro di sostituzione di quella funzione con mezzi più sani. Per esempio, un paziente può scoprire che dietro la sua cocainomania c’è un disperato bisogno di sentirsi competente e energico perché soffre di un vuoto depressivo, quindi il percorso psicologico consisterà nel trattare la depressione e nel trovare altri modi per sentirsi efficace (sport, successi professionali, espressione creativa), togliendo “carburante” alla motivazione di usare cocaina.
2. Aspettative ed effetto placebo/nocebo (versante Set): Un contributo notevole del concetto di set è l’attenzione al ruolo delle aspettative cognitive nell’esperienza della droga. La psicologia cognitiva e sociale ha studiato a fondo come le aspettative influenzino perfino gli effetti fisiologici di sostanze come l’alcol. Ad esempio, se a soggetti in un esperimento viene somministrato un placebo dicendo loro che è alcol, molti manifesteranno segni di ebbrezza comportamentale (maggiore disinibizione, loquacità, aggressività) semplicemente perché credono di aver bevuto, anche se il drink era analcolico. Allo stesso modo, soggetti convinti di assumere un ansiolitico possono sentirsi più rilassati, o al contrario se credono di aver preso un forte stimolante possono accusare tachicardia e ansia anche con una sostanza neutra. Ciò avviene perché le aspettative attivano schemi mentali e anche risposte neurobiologiche coerenti (il classico effetto placebo/nocebo). Nel campo delle droghe ricreative, ciò implica che la “fama” di una droga e le credenze del consumatore ne modulano l’effetto. Se un adolescente ha sentito dire che fumare crack dà un piacere irresistibile e lo trasforma in un “superman” invincibile, quando proverà crack può effettivamente mal interpretare l’esperienza – magari sentendosi semplicemente agitato, ma scambiando quell’agitazione per l’“onnipotenza” che si aspettava e quindi esagerando nel consumo per inseguire quell’idea. Al contrario, se una persona ha paura che una certa sostanza la farà star male (bad trip), parte già con ansia anticipatoria che può poi concretizzare quell’incubo. Set e aspettative sono dunque bersagli di intervento anche preventivo: programmi di prevenzione efficaci cercano di dare informazioni realistiche sugli effetti delle droghe, proprio per correggere aspettative distorte (esagerate in positivo o in negativo). In terapia, lavorare sulle aspettative può significare ristrutturare cognitivamente le credenze del paziente – ad esempio aiutandolo a capire che l’alcol non “lo rende davvero più amabile e interessante” ma è una percezione fallace, così da ridurre la sua convinzione di averne bisogno nei contesti sociali.
3. Condizionamento e craving (versante Setting): Il Triangolo di Zinberg, includendo il contesto ambientale, ha portato attenzione ai meccanismi di condizionamento classico e operante nelle dipendenze. Ormai è ben documentato che lo stimolo ambientale associato alla droga può acquisire la capacità di scatenare risposte fisiologiche e comportamentali nel consumatore (fenomeno del cue-induced craving). Ad esempio, vedere un ago, tornare nel solito bar, o anche percepire certi odori e suoni legati al precedente uso di droga, può far venire un desiderio intenso di assumere (craving) e persino produrre reazioni corporee simili all’effetto della droga o ai sintomi da astinenza. Questo avviene perché il cervello ha appreso l’associazione: le cues ambientali diventano parte dell’esperienza drogastica. Uno dei risultati più affascinanti nel condizionamento riguarda la tolleranza condizionata: l’organismo può imparare a prepararsi agli effetti di una droga quando si trova nel contesto abituale di assunzione, sviluppando una risposta compensatoria. Se però la stessa dose viene presa in un contesto completamente nuovo, quella preparazione non avviene e la droga risulta più potente, il che spiega alcuni casi di overdose in situazioni insolite nonostante la dose “solita” (questo fenomeno fu descritto da Siegel nel contesto delle overdose da eroina in ambienti nuovi)appstate.edu. Per la psicologia, questi dati sottolineano l’importanza di includere il contesto nelle terapie: tecniche come l’estinzione delle associazioni (tramite esposizione controllata ai trigger senza consumo, per indebolire il craving) derivano direttamente dalla comprensione di quanto il setting guidi il comportamento. Le terapie cognitivo-comportamentali utilizzano esercizi di cue exposure: ad esempio, far tenere in mano una siringa pulita al paziente in terapia, facendogli praticare tecniche di rilassamento e resistere all’impulso, per “spezzare” l’automatismo tra vedere la siringa e usare la droga. Ancora, gruppi di recupero incoraggiano spesso i membri a cambiare radicalmente routine e ambiente (alcuni dicono “devi cambiare le persone, i posti e le cose” associati alla tua vita da utilizzatore) per evitare di innescare i pattern condizionati. Tutto questo riflette la consapevolezza che la dipendenza è in parte un comportamento appreso legato a specifiche situazioni e che disimpararlo richiede modifiche ambientali e nuovi apprendimenti.
4. Identità e stigma (versante Setting socioculturale): Psicologicamente, il contesto culturale modella l’identità individuale. Un consumatore di droghe può trovarsi etichettato come “tossico”, “drogato” dalla società, interiorizzando questo stigma nella propria identità. Secondo la teoria dell’etichettamento (Howard Becker, Erving Goffman), le etichette devianza attribuite dall’esterno possono diventare un’identità master per l’individuo, spingendolo a conformarsi ancor più al ruolo di “dipendente” perché sente di non poter sfuggire a quella definizione. Il modello di Zinberg, evidenziando l’influenza del setting culturale, implica che lo stigma sociale è esso stesso un fattore di mantenimento della dipendenza. Infatti, chi si sente emarginato e giudicato negativamente può rifugiarsi ancor più nell’unico contesto dove si sente accettato – spesso il sottogruppo dei consumatori – e nell’unico mezzo di conforto a portata di mano – la sostanza. Studi psicologici hanno confermato che la percezione di stigmatizzazione è associata a minori probabilità di cercare trattamento e a maggiori tassi di ricaduta. Rimuovere lo stigma (ad esempio tramite linguaggio rispettoso e campagne di sensibilizzazione) crea un setting culturale in cui la persona può iniziare a immaginare un’identità diversa da quella di “drogato”, e ciò è psicologicamente motivante. Nel contempo, anche l’identità di gruppo può essere positiva: frequentare un gruppo di Narcotici Anonimi o una comunità terapeutica fornisce un nuovo senso di appartenenza (“sono parte dei recuperanti”) che sostituisce quello vecchio (“facevo parte dei tossici di quartiere”). Questo transito identitario è cruciale nel consolidare il cambiamento. In sintesi, Zinberg ha gettato luce su come la dimensione culturale e sociale condizioni il senso di sé del consumatore, aprendo la strada a interventi psicologici e di salute pubblica volti a migliorare l’autostima e la reintegrazione sociale delle persone con dipendenza.
5. Adattamento e resilienza: Da una prospettiva psicologica, il Triangolo di Zinberg suggerisce di vedere l’uso di droghe come un tentativo di adattamento a fattori stressanti o bisogni (lo evidenziava anche Bruce Alexander con l’idea dell’addiction come adattamento a un ambiente “invivibile”). Questo sposta il discorso su concetti di resilienza e vulnerabilità: perché alcuni di fronte agli stessi stressori (perdita del lavoro, traumi, pressione sociale) trovano rifugio nelle droghe e altri no? La risposta sta nei fattori protettivi di personalità e nelle risorse di coping. Il modello di Zinberg incoraggia i programmi preventivi e terapeutici a potenziare la resilienza individuale (fattore Set) e le risorse ambientali (fattore Setting) cosicché le droghe non siano più percepite come l’unica o principale strategia di adattamento. Ciò può significare, a livello individuale, insegnare abilità di problem solving, regolare le emozioni, creare significato di vita; a livello sociale, offrire supporto comunitario, opportunità di realizzazione, un ambiente meno stressante e più connesso. In una prospettiva salutogenica (focalizzata sui fattori di salute), la lezione di Zinberg è che per prevenire l’abuso di sostanze bisogna coltivare persone e ambienti sani. Un adolescente con buona autostima, supporto familiare e sbocchi ricreativi difficilmente svilupperà una dipendenza grave anche se sperimenterà delle droghe, rispetto a un coetaneo isolato, privo di sostegno, con traumi non elaborati.
6. Distinzione tra uso e abuso – fluidità delle categorie: Zinberg ha anche stimolato i psicologi a riflettere sulla differenza tra uso, uso problematico e dipendenza. Prima si parlava di “tossicodipendenza” in modo un po’ binario: ce l’hai o non ce l’hai. Oggi, grazie anche a contributi come il suo, si tende a vedere un continuum. Molti consumatori attraversano fasi, possono oscillare tra periodi di uso controllato e periodi di abuso a seconda dei cambiamenti nel set e setting della loro vita. Per esempio, uno studente può fare uso smodato di alcol all’università (setting: cultura del binge drinking, set: giovane stressato dall’adattamento), poi una volta laureato e inserito in un contesto lavorativo stabile ridurre drasticamente senza intervento clinico. Questo succede più spesso di quanto la narrazione classica “una volta tossico per sempre tossico” lasci intendere. Psicologicamente, ciò insegna a evitare profezie auto-avverantesi e a coltivare la speranza e l’auto-efficacia nei pazienti: sapere che esistono casi di recovery spontanea o di controllo possibile fa capire a chi è in difficoltà che non è destinato ineluttabilmente al peggioramento. Molti terapeuti usano ad esempio strategie di reframing: se un paziente ha ridotto per qualche mese l’uso, poi è ricaduto, si sottolinea che non è stato un fallimento totale ma c’è stata una fase di controllo – quindi quell’esperienza dimostra che può farcela di nuovo, magari con più supporto. In questo senso, concetti come “non esiste un unico modello inevitabile di dipendenza” (affermazione in linea con Zinberg) servono a contrastare il fatalismo e a rafforzare la motivazione intrinseca al cambiamento.
In definitiva, il Triangolo di Zinberg ha arricchito la prospettiva psicologica sulle droghe mostrando che il consumo non è un atto isolato ma un fenomeno inserito in un sistema di significati personali e influenze esterne. Ciò ha portato a interventi più centrati sulla persona – client-centered – e a comprendere che per cambiare un comportamento di dipendenza occorre spesso cambiare la storia che c’è dietro e attorno a quel comportamento. Di qui l’importanza di trattare le ferite emotive, di costruire alleanze sociali positive e di lavorare sul mindset: la guarigione dalla dipendenza non è solo questione di volontà e chimica, ma anche di identità ritrovata, di nuove prospettive interiori e di connessioni umane ripristinate.
Implicazioni Socioculturali e Antropologiche del Modello
Oltre agli aspetti clinici e psicologici individuali, il Triangolo di Zinberg ha importanti ricadute sul modo in cui comprendiamo il rapporto tra droghe e società. In questa sezione esploreremo le implicazioni socioculturali del modello, cioè come fattori collettivi – cultura, norme sociali, politiche, dinamiche di gruppo – interagiscono con l’uso di sostanze. Adotteremo anche uno sguardo antropologico e sociologico per vedere come differenti contesti culturali hanno incanalato l’uso di droghe in modi peculiari.
1. Relatività culturale dell’uso di sostanze: Una prima implicazione fondamentale è che il significato e le conseguenze dell’uso di droga dipendono dalla cultura. Zinberg e altri ricercatori (come i sociologi Becker, Lindesmith e vari antropologi) hanno evidenziato che ciò che è considerato “abuso” in una cultura può essere considerato normale o addirittura virtuoso in un’altra. Ad esempio, l’uso di alcol in contesti sacri: nelle cerimonie cristiane l’alcol (vino) è parte integrante del rituale religioso e bere un sorso di vino nella comunione è considerato un atto spirituale, mentre in un contesto islamico tradizionale anche una minima assunzione di alcol è vista come riprovevole e peccaminosa. Questo illustra come il giudizio sociale sull’atto del consumo (e quindi il setting culturale) influenza la percezione di quell’atto. Nell’antropologia delle sostanze, casi classici come quello citato dei Camba boliviani mostrano che una stessa sostanza (alcol) può essere integrata in un sistema di valori comunitari: lì le ubriacature collettive rafforzavano identità e coesione, e non portavano a stigma verso l’individuo ubriaco, a patto che avvenissero nei tempi e luoghi socialmente previsti. Questo contrasta con, ad esempio, il contesto dei nativi americani post-colonizzazione, dove l’alcol introdotto dagli europei, fuori da un qualsiasi contesto rituale tradizionale e in una situazione di trauma sociale, ha portato devastazione. L’approccio culturale allo studio delle dipendenze, favorito anche dall’apertura concettuale di Zinberg, ci insegna dunque che per capire e affrontare efficacemente l’uso di droga, bisogna considerare la cultura locale: credenze, simboli, pratiche condivise. Politiche e interventi che hanno successo in una cultura possono fallire in un’altra se non vi è sensibilità alle differenze (un esempio: campagne anti-droga modellate su valori occidentali individualisti che non trovano presa in società più comunitarie, o viceversa).
Inoltre, sul piano antropologico, Zinberg ha ispirato ricerche sulle subculture giovanili e le loro regole. Howard S. Becker già nel 1953 descrisse come i fumatori di marijuana imparano a “sentirsi fatti” e a godere dell’effetto attraverso l’interazione con altri fumatori esperti. Viene trasmesso un know-how culturale: come aspirare, come riconoscere l’effetto, cosa aspettarsi, come interpretare i sintomi. Questo è Set e Setting in azione: la subcultura definisce l’esperienza soggettiva e stabilisce se essa è piacevole o sgradevole. Dove la società mainstream demonizzava la marijuana, i jazzisti e poi gli hippie ne costruirono una narrazione positiva e un rituale sociale (il “fumo di gruppo” come condivisione pacifica). Lo stesso è avvenuto con altre droghe: pensiamo alla subcultura rave degli anni ‘90 che ha costruito intorno all’ecstasy (MDMA) un setting di musica elettronica, ballo e cameratismo che esaltava gli effetti empatici della sostanza, controbilanciando i possibili effetti negativi con supporti reciproci (come distribuire acqua per prevenire colpi di calore, o creare chill-out rooms per calmarsi se l’effetto era troppo intenso). Tutto questo affonda nel concetto di Zinberg: le subculture sviluppano micro-setting strutturati che possono ridurre i danni e amplificare i benefici percepiti di una droga, o viceversa contesti socio-culturali deteriorati possono far emergere il lato peggiore di una sostanza.
2. Ruolo delle norme sociali e della legislazione: Sul piano sociologico, il modello triadico ha alimentato l’idea che i sistemi di norme e leggi siano parte del problema e parte della soluzione. Zinberg sottolineava che la proibizione assoluta di una droga spesso la relega fuori dal tessuto sociale, impedendo lo sviluppo di quelle social sanctions e rituals di controllo che invece esistono per le sostanze legali. Ad esempio, l’alcol è legale in molte società e col tempo attorno ad esso sono sorte regole informali (e formali) su come usarlo: limiti d’età, non guidare in stato di ebbrezza (legge), non bere al mattino (norma informale), il brindisi, il bere lentamente sorseggiando ecc. Per l’eroina o la cocaina, essendo clandestine, tali meccanismi sociali di moderazione non si sono diffusi nel pubblico e l’uso rimane spesso confinato a contesti devianti dove semmai vigono contro-norme (ad esempio, nei gruppi di strada di spacciatori l’eroina può diventare un rito di iniziazione all’illegalità). Zinberg e colleghi (come Wayne Harding) hanno argomentato che il proibizionismo elimina le possibilità di controllo sociale perché pone l’uso al di fuori della sfera della vita pubblica e legale. Questa visione ha implicazioni nelle politiche: suggerisce che un approccio più pragmatico – come la regolamentazione legale o forme di decriminalizzazione – potrebbe permettere di implementare regole e rituali di riduzione del danno su larga scala. Ad esempio, quando i Paesi Bassi hanno tollerato i coffee shop per la cannabis, hanno di fatto creato un setting controllato per l’uso: un luogo pubblico con orari, divieti per i minori, ambiente rilassato, dose massima vendibile, niente droghe pesanti nello stesso locale. Questo ha fornito ai consumatori di cannabis un contesto più sicuro che comprare da spacciatori per strada, e ha mantenuto un certo distacco tra la cultura della cannabis e quella delle droghe pesanti. Similmente, la decriminalizzazione portoghese (dal 2001) ha spostato il consumatore dall’identità di criminale a quella di paziente bisognoso, riducendo lo stigma e incoraggiando l’uso dei servizi: potremmo dire che ha cambiato il setting normativo attorno alla droga, con benefici misurabili (calo di overdose, HIV, incarcerazioni). Zinberg non visse per vedere queste riforme, ma il suo lavoro ha fornito solide basi concettuali per esse, mostrando che non è la “molecola maledetta” a determinare tutto, ma come la società la gestisce. Un autore commentò che il modello di Zinberg sfida le concezioni moralistiche e semplicistiche dell’addiction e “continua a sfidarle” perché l’opposizione spesso non viene da evidenze scientifiche contrarie, ma da prospettive morali e ideologiche alternative (come il dogma del modello unicamente medico o morale).
3. De-stigmatizzazione e percezione pubblica: Il Triangolo di Zinberg fornisce anche un potente strumento per educare il pubblico e combattere gli stereotipi sui consumatori di droghe. Spiegare che la dipendenza è frutto di un’interazione complessa e non di malvagità individuale o “sostanze demoniache” favorisce una visione più compassionevole. Ad esempio, quando si divulga che la maggioranza dei soldati dipendenti dall’eroina in Vietnam ha smesso al ritorno, la gente può iniziare a capire che l’ambiente stressante e la situazione estrema erano determinanti – non è che quei soldati fossero “senza forza di volontà” o che l’eroina li avesse “irreversibilmente schiavizzati” per magia; cambiato contesto, molti hanno recuperato il controllo. Questo rompe il mito dell’“una dose e sei perduto” e umanizza i consumatori (quei soldati erano ragazzi normali in condizioni anormali). Societalmente, ridurre stigma significa che più persone in difficoltà cercheranno aiuto e che le comunità saranno più inclini a sostenere politiche di salute pubblica piuttosto che di punizione. Negli ultimi anni, ad esempio, vi è un movimento per chiamare le persone “persone che usano droghe” invece di termini dispregiativi, e per includerle nelle decisioni di policy (lo slogan “Nothing about us without us” nelle conferenze sulle droghe). Questa inclusione deriva dal riconoscimento che la loro voce conta per creare ambienti di recupero efficaci – in linea con Zinberg che già negli anni ‘70 intervistava a lungo i consumatori stessi per capire le loro strategie.
4. Influenza dei cambiamenti socio-economici: Il setting include anche le ampie trasformazioni strutturali della società. L’antropologia medica osserva che ondate di abuso di sostanze sono spesso correlate a cambiamenti macro-strutturali: urbanizzazione rapida, crisi economiche, dislocazioni culturali. Zinberg nella sua analisi storica notò come l’uso di droghe illegali aumentò negli anni ‘60-’70 in parallelo con tumulti sociali, guerre, movimenti giovanili – segno che erano fenomeni interconnessi. Più tardi, altri hanno documentato come “diseases of despair” (malattie della disperazione come overdose da oppiacei, alcolismo, suicidi) aumentino in aree colpite dalla deindustrializzazione e dalla disoccupazione. Ad esempio, negli USA la crisi degli oppiacei sintetici (Oxycontin, fentanyl) ha devastato comunità rurali impoverite: il contesto di mancanza di prospettive e dolore sociale ha creato terreno fertile per l’abuso di analgesici potenti. Questo riconduce al modello: l’ambiente socioeconomico avverso è parte del Setting e può spingere intere popolazioni verso la dipendenza. Politicamente, ciò implica che interventi solo sanitari non bastano; servono anche politiche sociali (lavoro, istruzione, riduzione delle disuguaglianze) per rimuovere i “cattivi setting” che generano epidemie di droga.
5. Subculture, identità di gruppo e droga: Una considerazione sociologica ulteriore è come i gruppi a volte formino la propria identità intorno all’uso di sostanze. Pensiamo a movimenti culturali come i Beatnik con la cannabis e benzodrine negli anni ‘50, gli Hippie con LSD e marijuana negli ’60, i punk con eroina e anfetamine, i raver con ecstasy negli ’90. In questi casi la droga diventa un simbolo di identità collettiva e di distinzione dal mainstream. Questo fenomeno è un intreccio di set e setting: il set condiviso (valori, ideologie del gruppo: es. “espandere la mente” per gli hippie, o “non futuro” per i punk) e il setting subculturale (raduni, festival, concerti, squat) definiscono come la droga è usata e percepita. La droga in sé a volte assume significati politici – come atto di ribellione o di appartenenza. Zinberg con il suo schema consente di decodificare questi fenomeni: ad esempio, LSD negli ambienti hippie produceva spesso esperienze mistiche positive perché setting e set erano calibrati a ciò (comunità pacifiste, luoghi naturali, guida spirituale, musica psichedelica ad hoc); la stessa LSD se usata in esperimenti militari come arma chimica (ci furono test segreti nei ’60) o in contesti clinici freddi poteva portare deliri paranoidi e malessere – l’opposto. Le subculture fungono da incubatori di set e setting specifici che plasmano l’esperienza collettiva della droga. Per i ricercatori e i policy-maker, capire questo è essenziale: non si può estrapolare la droga dal contesto sociale in cui è immersa. Per intervenire su un problema di droga in una subcultura, bisogna lavorare con quel gruppo, entrare nella loro logica e magari trovare alternative culturali. Un esempio notevole fu il movimento di rave alternativo a metà anni ’90 in UK: quando si vide che molti giovani morivano per l’ecstasy in rave illegali, invece di demonizzare semplicemente l’ecstasy alcuni attivisti proposero e crearono eventi dance sobrie (senza droga) o con forte presenza di riduzione del danno, dove si valorizzava la musica e la socialità senza necessità di MDMA – in pratica provando a cambiare il setting e l’approccio culturale mantenendo però l’identità di gruppo giovane.
6. Politiche sulle droghe e approcci sociali: (Questo punto verrà sviluppato ancor più nella sezione successiva dedicata alle politiche, ma lo anticipiamo brevemente qui in ottica socioculturale). Una società può scegliere di affrontare il “problema droga” in modi diversi: come questione criminale, come questione sanitaria, come questione di diritti umani o come combinazione di questi. Il modello di Zinberg, evidenziando la dimensione ambientale e sociale, ha dato sostegno intellettuale alla visione della droga come fenomeno sociale da gestire, piuttosto che nemico da combattere con la guerra. Ha anche offerto un argomento forte per le politiche di riduzione del danno e di regolamentazione legale: se i rischi dipendono in gran parte dal contesto, allora migliorando il contesto (regole, luoghi controllati, qualità della sostanza) si possono ridurre i danni senza attendere di eliminare completamente la droga, cosa forse impossibile. In molti ambienti progressisti viene citato ad esempio il lavoro di Zinberg per sostenere interventi come: sale di consumo, test delle sostanze ai festival, educazione realistica nelle scuole (che spiega il triangolo ai ragazzi anziché dire solo “just say no”), cannabis club regolati, ecc. Tutte misure che non giustificano la droga ma cercano di rendere il suo uso compatibile con la salute pubblica, riconoscendo la normalità storica dell’uso di intossicanti (in tutte le culture e tempi l’uomo ha cercato sostanze per alterare la mente, demonizzarlo non l’ha mai cancellato, come nota anche l’OMS). Così, socialmente, il modello favorisce un approccio pragmatico e umano.
In sintesi, sul piano socioculturale Zinberg ci lascia diverse lezioni: che droghe e società si co-determinano; che la forma patologica della dipendenza non è un destino ineluttabile ma un prodotto di certi ambienti e mancanza di controlli sociali; che coinvolgere la comunità e la cultura è indispensabile per prevenire e ridurre i problemi di droga; e che c’è bisogno di un cambio di paradigma nelle politiche per allinearsi a questa visione più complessa. Nel prossimo capitolo approfondiremo proprio le implicazioni nelle politiche sulle droghe e come il Triangolo di Zinberg abbia ispirato strategie di intervento pubblico.
Applicazioni del Modello nella Prevenzione, Riduzione del Danno e Trattamento delle Dipendenze
Il modello Drug-Set-Setting non è soltanto uno strumento teorico, ma ha anche guidato l’elaborazione di strategie pratiche per affrontare l’uso di sostanze a vari livelli: dalla prevenzione all’interno delle comunità, agli interventi di riduzione del danno per chi consuma attivamente, fino alle terapie per chi sviluppa una dipendenza. In questa sezione esamineremo come ciascun vertice del triangolo possa essere sfruttato per ideare interventi efficaci e integrati, offrendo esempi concreti.
Prevenzione: educare su Droga, Set e Setting e costruire resilienza
Nell’ambito della prevenzione, il modello di Zinberg suggerisce un approccio educativo e socio-relazionale molto diverso dalla classica propaganda del terrore. Invece di puntare esclusivamente sulla demonizzazione della sostanza (“Droga cattiva, non farlo e basta”), strategie preventive basate su Zinberg cercano di:
- Informare correttamente sulle sostanze (Droga): fornire conoscenze realistiche sulle diverse droghe, i loro effetti reali a breve e lungo termine, i potenziali rischi e i segni di dipendenza. Ad esempio, spiegare ai giovani come agisce il THC sul cervello, quali sono gli effetti acuti (rilassamento, alterazione percezione tempo), quali i rischi (deficit di memoria, ansia, rischio dipendenza in una minoranza, impatto su cervello in sviluppo, ecc.). L’educazione basata sui fatti aiuta a formare aspettative più corrette (parte del Set) e riduce il fascino dell’ignoto. Un giovane che conosce i veri effetti dell’ecstasy sarà meno propenso a credere a consigli pericolosi di amici (“prendine due insieme per un super sballo”) perché saprà della questione della disidratazione, ipertermia, ecc. Programmi come “Safety First” o altri curricoli di educazione alla droga nelle scuole incorporano il triangolo, insegnando agli studenti a ragionare in termini di sostanza-persona-contesto: ad esempio fanno fare esercizi tipo “analizza una situazione in cui c’è qualcuno che offre droga a una festa, discuti quali fattori di persona e contesto influenzano la decisione e l’esito”. Questo sviluppa pensiero critico anziché obbedienza cieca.
- Promuovere un Set sano (life skills): molte iniziative preventive oggi includono il potenziamento delle abilità di vita nei giovani. Ciò significa addestrare competenze socio-emotive come gestire lo stress, risolvere problemi, comunicare assertivamente, prendere decisioni etiche, avere pensiero critico rispetto alla pressione dei pari. Queste abilità fungono da fattori di protezione – in termini di set, aumentano la capacità dell’individuo di fronteggiare situazioni senza ricorrere alla sostanza e di avere un mindset equilibrato. Programmi come il Life Skills Training (LST), usato in molte scuole, hanno mostrato efficacia nel ridurre l’iniziazione a sostanze: insegnano a rifiutare offerte di droga con role-playing, a sfatare miti (“non hai bisogno di sballarti per divertirti”), a gestire l’ansia da prestazione, etc. In altre parole, si lavora sul “set potenziale” prima ancora che il ragazzo entri in contatto con le droghe: se acquisisce fiducia in sé, alternative di svago, capacità di gestire le emozioni, sarà meno vulnerabile al fascino o all’utilizzo problematico delle sostanze.
- Intervenire sui Setting giovanili: un aspetto innovativo è creare ambienti comunitari che offrano contesti positivi per i giovani, riducendo la probabilità che cerchino rifugio nelle droghe. Esempi: centri giovanili, spazi di aggregazione creativa, eventi musicali e sportivi senza alcol/droghe (o con stretta supervisione), coinvolgimento dei pari (peer education). Se un quartiere pericoloso viene riqualificato con spazi di socialità sani, si modifica il setting quotidiano dei ragazzi e si riduce il tempo passato in strada a rischio di finire in giri di spaccio o di imitare comportamenti devianti. Anche le famiglie fanno parte del setting: programmi di prevenzione familiare insegnano ai genitori a comunicare con i figli su questi temi, a dare supporto emotivo e anche a stabilire regole (sanctions) chiare sull’uso. Un esempio è il programa Strengthening Families, che ha mostrato risultati nel ridurre l’abuso di alcol e droghe tra gli adolescenti, lavorando sia coi ragazzi che coi genitori per migliorare il clima familiare (un setting protettivo funge da “cuscinetto” contro le pressioni esterne). In contesti scolastici, prevenzione significa anche politiche scolastiche sul setting: feste scolastiche senza alcol, sorveglianza attiva del bullismo (perché il bullismo è un fattore che spinge poi alcuni a rifugiarsi nelle sostanze), offrire attività extra-curriculari che incanalino energie (teatro, sport, volontariato).
- Offrire modelli di ruolo e normative comunitarie: se la comunità adotta attivamente norme contro l’abuso (ad es. un quartiere può attivarsi per chiudere locali notturni malsani, o organizzare trasporti sicuri per evitare che i giovani guidino ubriachi) e se ci sono figure di riferimento che testimoniano uno stile di vita sano, i giovani ne sono influenzati. Il concetto di sanctions & rituals di Zinberg può essere applicato costruttivamente: ad esempio, si può introdurre il “rito” che alle feste paesane c’è sempre cibo abbondante servito con l’alcol (rituale per ridurre ubriacature), oppure i bar possono offrire cocktail analcolici creativi come opzione normale (rituale di bevuta sociale senza sballo). Norme come “designated driver” (chi guida non beve) sono entrate nella coscienza pubblica in molti luoghi – questo è un esempio di come la società può creare sanzioni positive che salvano vite.
In generale, la prevenzione ispirata al Triangolo mira a equipaggiare l’individuo e circondarlo di ambienti favorevoli prima che si verifichi il problema, riducendo la probabilità che un eventuale incontro con le droghe porti a conseguenze gravi. Si riconosce realisticamente che non si può impedire a tutti i giovani di sperimentare (un po’ come non si può impedire ai giovani di avere comportamenti sessuali rischiosi, quindi li si educa e li si dota di mezzi contraccettivi e di protezione). Similmente, li si dota di conoscenza, senso critico, supporto sociale – i “contraccettivi” psicologici contro la dipendenza, per così dire.
Riduzione del Danno: agire sul Setting e informare sul Droga
La riduzione del danno (harm reduction) è quell’insieme di politiche e interventi che puntano a diminuire le conseguenze negative dell’uso di droghe, senza necessariamente eliminare l’uso in sé. È un approccio profondamente in linea con il modello di Zinberg, perché parte dal presupposto che migliorando il contesto del consumo e guidando l’utente si possano prevenire molti danni, anche se la persona continua a fare uso. Alcune applicazioni del triangolo nella riduzione del danno:
- Interventi sul “fattore Droga”: assicurare che le sostanze usate siano il più pure e dosabili possibile. Esempi: i servizi di drug checking, presenti in alcuni Paesi (Svizzera, Spagna, Olanda, ecc.) permettono ai consumatori di far analizzare anonimamente pastiglie o polveri per conoscerne i componenti (ad es. scoprire se l’“ecstasy” contiene PMA o altre sostanze pericolose, o qual è la concentrazione di MDMA). Sapendo questo, l’utente può decidere di non consumare o di farlo con molta cautela. Questo riduce overdose e intossicazioni acute. Un altro esempio è la distribuzione di siringhe sterili e materiali per fumo/iniezione: queste misure non cambiano la droga in sé, ma agiscono sul vettore e sulla purezza microbiologica, prevenendo malattie infettive (HIV, epatite) e infezioni batteriche. In alcuni luoghi si forniscono kit per fumare crack più sicuri (pipe invece di tubi di metallo tossico, filtri, bocchini monouso). In altri, si sta sperimentando persino la fornitura controllata di sostanza pura agli utilizzatori dipendenti (safe supply): ad esempio cliniche in Canada somministrano diacetilmorfina (eroina farmaceutica) o idromorfone in luogo dell’eroina di strada, garantendo dose nota e purezza, il che elimina overdose da adulteranti. In sintesi, queste azioni modificano il fattore droga portandolo in una sfera controllata: si va dal test alle sostanze al fornire direttamente sostanze certificate. È un cambiamento radicale di prospettiva rispetto al “tolleranza zero”, ma basato sull’evidenza che adulteranti e ignoranza di dose causano molti dei decessi. Zinberg sosteneva già che le caratteristiche chimiche non spiegano tutto e che la società può mitigare i pericoli legati a esse.
- Interventi sul “fattore Setting”: qui rientrano tutte quelle misure che cercano di creare attorno al consumo un ambiente più sicuro. Le stanze del consumo sicuro (Supervised Injection Facilities) ne sono un esempio emblematico: invece di iniettarsi in strada o in luoghi degradati, le persone possono farlo in un centro pulito, sotto la supervisione di personale sanitario che in caso di overdose interviene immediatamente con naloxone e primo soccorso. Questo ha dimostrato di ridurre mortalità per overdose e comportamenti a rischio (le persone iniettandosi in un luogo tranquillo tendono anche a fare più attenzione e a non condividere aghi). E ancora, i servizi di outreach nelle feste e discoteche forniscono spazi “chill-out” con acqua, aria fresca e volontari/trainer pronti ad aiutare chi è in difficoltà psicologica durante un trip o un high (ad esempio il Progetto Zendo ai festival fornisce supporto psicologico peer per crisi da psichedelici). Un contesto musicale con staff di emergenza medica preparato, aree di riposo e messaggi sulla sicurezza (“fai pause di 15 minuti dal ballo, bevi acqua ma non troppa, attenzione al colpo di calore”) ha un tasso molto più basso di incidenti rispetto a uno scenario analogo senza queste misure. Anche l’istituzione di luoghi e orari dedicati può essere harm reduction: ad esempio, in alcune città ci sono parchi dove è tollerato fumare cannabis lontano da zone frequentate da bambini – un compromesso che evita arresti inutili e riduce conflitti con i residenti. Un altro intervento di setting è il Housing First per i senzatetto con dipendenza: fornire una casa stabile, senza imporre prima la sobrietà, crea un contesto di vita dignitoso che da solo porta spesso a riduzioni nell’uso di sostanze e consente di agganciare meglio la persona ai servizi.
- Interventi sul “fattore Set” del consumatore attivo: la riduzione del danno non trascura l’individuo. Molti programmi offrono educazione e counseling ai consumatori, anche se non hanno (ancora) intenzione di smettere. Ad esempio, nei servizi di scambio siringhe spesso lavorano operatori pari (ex utilizzatori o utilizzatori attuali formati) che parlano con chi viene a prendere aghi, danno consigli su come iniettare in modo meno rischioso, come riconoscere i segni di overdose, come prendersi cura della propria salute (test HIV/epatiti regolari, etc.). Offrono anche supporto emotivo di base, ascolto – questo migliora il mindset del consumatore facendolo sentire meno emarginato e più capace di autogestirsi. Programmi come il Motivational Interviewing (colloquio motivazionale) sono spesso impiegati: l’operatore esplora con la persona i pro e contro del suo consumo, la aiuta a ridurre comportamenti rischiosi (es. se uno beve e guida, si cerca di convincerlo almeno a non guidare quando ha bevuto, come passo intermedio). Si tratta di incontrare il consumatore dove si trova, mentalmente e fisicamente. Anche i gruppi di utenti (es. associazioni di consumatori di sostanze) fanno riduzione del danno condividendo esperienze e folk wisdom su come mantenere un certo controllo. Così l’individuo viene aiutato a imparare da altri pari e a interiorizzare magari qualche sanzione e rituale protettivo. Ad esempio, alcune comunità di fumatori di crack auto-organizzate hanno elaborato linee guida come “non fumare mai in presenza di bambini”, “mangia e dormi regolarmente anche se fumi”, “non spendere più del X% del reddito in crack” – possono sembrare indicazioni minime, ma per persone che altrimenti si sarebbero trascurate completamente sono passi per contenere il danno e mantenere funzioni di vita (questo rispecchia i quattro punti di Zinberg su sanzioni e rituali per controllare l’uso).
- Esempi di successo e prove di efficacia: Ci sono ormai molte evidenze a favore delle misure di harm reduction. Ad esempio:
- La disponibilità diffusa di naloxone (antidoto per overdose da oppiacei) ai consumatori e ai loro familiari fa parte della riduzione del danno: insegna loro come riconoscere un’overdose e somministrare l’antidoto immediatamente. Programmi di naloxone take-home hanno salvato migliaia di vite riducendo i tempi di intervento.
- La riduzione del danno nel consumo di alcol su campus universitari ha visto iniziative come distribuire gratuitamente acqua e snack durante le feste, avere trasporti notturni gratuiti per chi ha bevuto, e campagne peer (“buddy system”: non lasciare mai l’amico ubriaco da solo). Queste strategie hanno ridotto incidenti stradali e malori.
- Paesi che adottano molti interventi di harm reduction (aghi sterili, stanze sicure, sostitutivi, counseling) come la Svizzera, hanno tassi di mortalità per droga molto più bassi e minori infezioni rispetto a paesi proibizionisti puri.
- Nel contesto HIV, l’harm reduction è stata riconosciuta dall’ONU come essenziale: dove sono stati introdotti scambio siringhe e terapia sostitutiva, la trasmissione HIV tra utilizzatori di droghe è calata drammaticamente.
Tutto questo riflette la saggezza del modello Zinberg: se non puoi eliminare la droga, lavora su ciò che puoi influenzare – la persona e l’ambiente. La riduzione del danno è l’applicazione pragmatica di quell’idea. È importante notare che non è in conflitto con il trattamento tradizionale, anzi spesso è un ponte verso di esso: creando fiducia e stabilizzando la salute del consumatore, lo si mette nelle migliori condizioni per eventualmente intraprendere una terapia di recupero quando sarà pronto.
Trattamenti Terapeutici: integrare Droga, Set e Setting
Nel campo specifico del trattamento delle dipendenze (riabilitazione, terapia, recupero), il Triangolo di Zinberg ha promosso approcci multidimensionali. Abbiamo già trattato alcuni aspetti clinici e psicologici, qui li declineremo in termini di interventi terapeutici strutturati:
- Trattamenti farmacologici (aspetti Droga): per molte dipendenze esistono farmaci efficaci che agiscono o sostituendo la sostanza o riducendone gli effetti. Ad esempio:
- La terapia sostitutiva con oppiacei (metadone, buprenorfina) fornisce un oppiaceo a lunga durata e dosaggio stabile, togliendo l’altalena di overdose/astinenza e permettendo al paziente di uscire dal ciclo compulsivo. Questo interviene sul livello biochimico (droga) rendendo l’effetto più gestibile. Zinberg stesso fu un sostenitore del metadone come mezzo per restituire un setting di vita normale al paziente dipendente.
- I farmaci anti-craving: ad esempio naltrexone per alcol e oppiacei (blocca i recettori mu, attenuando il piacere e prevenendo l’effetto se la persona ricade), acamprosato per l’alcol (riduce l’irrequietezza cerebrale durante l’astinenza), vareniclina per nicotina (stimola parzialmente i recettori nicotinici riducendo piacere del fumo). Questi medicinali agiscono sul fattore Droga rendendo la sostanza meno “necessaria” o gradevole. Anche farmaci per comorbidità psichiatriche (antidepressivi, ansiolitici non benzodiazepinici, stabilizzatori dell’umore) sono cruciali: trattano il Set (l’eventuale depressione/ansia del paziente) ma migliorano indirettamente anche la gestione della droga.
- Disulfiram (Antabuse) per l’alcol è un esempio estremo: agendo sul metabolismo dell’alcol, crea reazioni avverse se uno beve. È un intervento su Droga (rende la bevanda tossica se consumata) ma ha senso solo con contorno di supporto psicologico e contesto controllato, altrimenti il paziente sospende il farmaco. Ciò evidenzia come ogni intervento sul fattore droga deve integrarsi con gli altri.
- Psicoterapia individuale e di gruppo (aspetti Set): la gamma di terapie psicologiche per le dipendenze è ampia. Alcune delle più efficaci:
- La Cognitive Behavioral Therapy (CBT) specifica per SUD aiuta il paziente a identificare pensieri e situazioni che scatenano l’uso, a sviluppare strategie cognitive e comportamentali alternative e a risolvere problemi pratici. Ad esempio, il paziente impara a fare problem solving per affrontare un litigio senza ricorrere alla droga, o a mettere in discussione pensieri come “non posso divertirmi senza bere” sostituendoli con prospettive più realistiche. La CBT incorpora concetti di set/setting: insegna a evitare i trigger ambientali (setting) e a gestire quelli interni (set).
- La Motivational Enhancement Therapy (MET) lavora sullo stato motivazionale del paziente, aiutandolo a risolvere l’ambivalenza verso il cambiamento. È basata sull’ascolto empatico e sul far emergere dal paziente i suoi valori e obiettivi (spesso latenti sotto la scorza della dipendenza). Questa terapia agisce molto sul Set – aumenta la consapevolezza di sé, l’auto-efficacia e la convinzione di poter avere una vita migliore senza la droga.
- Le terapie psicodinamiche o di approfondimento esplorano le radici emotive e relazionali dell’uso di sostanze (traumi, relazioni familiari, conflitti interiori). Anche se tradizionalmente le dipendenze erano considerate difficili da trattare con metodi psicoanalitici, approcci più moderni (ad esempio la Trauma-Informed Therapy, o la Attachment-based Therapy) riconoscono che per molti pazienti risolvere vecchie ferite (traumi d’infanzia, abusi, abbandoni) riduce il bisogno di auto-medicarsi con droghe. Quindi, in un contesto di recupero, lavorare sul Set profondo (chi è la persona, quali dolori e bisogni ha) può consolidare una guarigione.
- La terapia di gruppo (non necessariamente 12 Passi, ma anche gruppi condotti da terapeuti, o gruppi di skills training) crea un micro-setting di sostegno. Sentirsi parte di un gruppo di pari che condividono il percorso spezza l’isolamento e fornisce feedback sociali. Ad esempio, nei gruppi CBT, i membri si scambiano consigli su come hanno superato certe situazioni (arricchimento di rituali e sanzioni condivisi). Nei gruppi 12 Passi (come AA, NA), c’è un forte elemento spirituale e di comunità: questo reimposta completamente il setting sociale del paziente, dandogli una nuova “famiglia” di sostegno sobrio e un nuovo quadro valoriale (che per alcuni è cruciale).
- Terapie familiari: spesso usate soprattutto con adolescenti (Multidimensional Family Therapy, Adolescent Community Reinforcement Approach) ma utili anche con adulti se la famiglia è coinvolta. Coinvolgere i familiari serve a sanare dinamiche disfunzionali (ad esempio codipendenza, conflitti, ipercritica o facilità a innescare stress) e a trasformare la famiglia in un setting supportivo invece che fattore scatenante. Spesso i familiari imparano a bilanciare controllo e supporto, a capire la natura della dipendenza (riducendo stigma e colpevolizzazioni) e a sostenere attivamente il recupero (ad es. monitorando l’aderenza al trattamento, partecipando a incontri di Al-Anon o gruppi per famiglie).
- Interventi sul Setting di vita (riabilitazione psicosociale): Oltre alla psicoterapia, molti programmi di trattamento includono componenti di reinserimento sociale e modifica ambientale. Ad esempio:
- Inserire il paziente in un programma residenziale (comunità terapeutica, rehab): qui viene completamente cambiato il suo setting quotidiano per un periodo, isolandolo da tentazioni e vecchie routine, e dandogli uno spazio strutturato dove adottare nuove abitudini. Le comunità spesso hanno una routine di gruppo, mansioni lavorative, regole di convivenza – di fatto forniscono sanzioni e rituali positivi al posto di quelli nocivi. L’idea è che trascorrendo abbastanza tempo in un setting “pulito” e solidale, l’individuo possa poi rientrare nella società con maggiore resilienza.
- L’approccio del Community Reinforcement (CRA) e varianti simili lavorano per arricchire l’ambiente di vita dell’individuo con rinforzi positivi alternativi alla droga. Ad esempio, aiutare il paziente a trovare un lavoro o un hobby appagante, incoraggiarlo a sviluppare nuove amicizie al di fuori del giro di uso, organizzare attività piacevoli senza sostanze. Viene anche coinvolto un “significant other” sobrio (partner, amico, familiare) come sostegno. In questo modo, la ricompensa naturale e le connessioni sociali prendono il posto della ricompensa artificiale della droga.
- Interventi occupazionali e educativi: per una persona che ha passato anni nella dipendenza, spesso è necessario ricostruire aspetti di vita pratica – completare gli studi, imparare competenze lavorative, cercare un impiego, trovare una casa. Questi interventi (spesso svolti da educatori professionali, assistenti sociali, job coach) sono essenziali perché modificano il setting socio-economico. Dare alla persona stabilità finanziaria e scopo quotidiano riduce il rischio di ricaduta. Per esempio, un ex alcolista che trova un lavoro in un ambiente non propenso all’alcol, e magari si iscrive anche a una squadra sportiva amatoriale nel tempo libero, avrà un contesto di vita con meno spazio e necessità per l’alcol.
- Contingency Management: è una tecnica comportamentale che agisce sul setting di rinforzi immediati. Si stabiliscono ricompense tangibili per comportamenti positivi (come buoni spesa, piccole somme, premi) legati all’astinenza verificata (ad es. test urine negative). Questo sfrutta i principi del condizionamento operante: poiché la droga dava gratificazione, ora se ne fornisce una alternativa sana per consolidare il nuovo comportamento. Studi hanno dimostrato notevole efficacia di questa tecnica nel mantenere le persone in trattamento e nell’astinenza a breve termine. Critici dicono che “paga le persone per fare ciò che dovrebbero comunque”, ma in realtà è un modo per riprogrammare il contesto di ricompense attorno all’individuo. A lungo termine, l’idea è che con la stabilizzazione, l’individuo trovi poi gratificazioni intrinseche (orgoglio, miglior salute, relazioni riparate) e non abbia più bisogno dei premi esterni.
- Trattamenti integrati per patologie concomitanti: molte persone con dipendenza hanno altre problematiche (es. disturbo da stress post-traumatico, disturbi dell’umore, dolore cronico, ecc.). Programmi integrati (ad es. Dual Diagnosis programs) offrono trattamenti congiunti: psicoterapia del trauma + gestione della dipendenza, trattamento del dolore + terapia sostitutiva, etc. Questo riflette il concetto che non si può isolare la dipendenza dal resto del contesto di vita e salute del paziente. Ad esempio, un veterano di guerra con PTSD ed alcolismo beneficerà di un setting terapeutico che contemporaneamente gli fornisca un gruppo di supporto tra pari veterani (setting di comprensione), terapia EMDR per il PTSD (lavoro sul set emotivo del trauma) e counseling per l’alcol (affrontare la droga). Separare queste cose sarebbe meno efficace.
- Follow-up e supporto a lungo termine: prevenire ricadute sul lungo periodo spesso richiede un supporto continuativo. Molti pazienti trovano questo nei gruppi di mutuo aiuto (12 Passi o laici) dove possono recarsi regolarmente per condividere difficoltà e mantenersi allerta. I servizi più avanzati offrono anche recovery coaching, ossia figure mentori (spesso ex dipendenti recuperati) che seguono l’individuo nella sua vita quotidiana, aiutandolo a navigare sfide come cercare lavoro, gestire relazioni, usare il tempo libero, ecc. È un ulteriore esempio di intervenire sul setting personale: avere qualcuno da chiamare quando si ha un craving o un problema riduce la probabilità di isolarsi e cedere.
In sintesi, il trattamento efficace delle dipendenze oggi è quasi sempre multicomponente: unisce farmaci, psicoterapia, supporto sociale e cambiamenti ambientali. Questo rispecchia la logica del Triangolo di Zinberg: per spezzare il circolo della dipendenza bisogna agire su tutte le facce del triangolo. Se si trascurasse un fattore, il rischio di fallimento aumenterebbe. Ad esempio, solo disintossicare fisicamente (Droga) senza dare strumenti psicologici né cambiare l’ambiente spesso porta a ricadute. Solo fare psicoterapia senza affrontare la dipendenza fisica e senza alterare i contesti di vita altrettanto. Il messaggio chiave è che la dipendenza è un fenomeno bio-psico-sociale, e dunque la guarigione deve essere bio-psico-sociale. Questo concetto, oggi ampiamente accettato, è stato fortemente supportato dalle intuizioni di Norman Zinberg e di altri teorici integrativi.
Relazione con il DSM-5-TR e i Criteri Diagnostici del Disturbo da Uso di Sostanze
Il DSM-5-TR (Diagnostic and Statistical Manual of Mental Disorders, 5a edizione, Text Revision) è attualmente il manuale diagnostico di riferimento in psichiatria per definire i disturbi, inclusi i Disturbi da Uso di Sostanze (SUD). Può sembrare che un modello olistico come quello di Zinberg sia distante dalle tassonomie formali come il DSM; in realtà ci sono punti di contatto e differenze interessanti, e il modello di Zinberg può integrare la diagnosi DSM fornendo una comprensione più completa del paziente.
1. Criteri diagnostici DSM-5-TR per SUD: Il DSM-5 (e la sua revisione testuale DSM-5-TR) definisce un Disturbo da Uso di Sostanza attraverso 11 criteri che riflettono un pattern maladattivo di utilizzo, raggruppati in quattro categorie principali
- Controllo compromesso: uso in quantità maggiori o per più tempo del previsto; desiderio di ridurre ma falliti tentativi; molto tempo speso per procurare, usare o recuperare dalla sostanza; craving intenso.
- Compromissione sociale: fallimento nell’adempiere obblighi lavorativi, scolastici o familiari a causa dell’uso; uso continuato nonostante problemi sociali o interpersonali causati o esacerbati dall’effetto della sostanza; abbandono o riduzione di attività sociali, professionali o ricreative per usare.
- Uso rischioso: uso ricorrente in situazioni fisicamente pericolose (es. guidare in stato di intossicazione); uso continuato nonostante la consapevolezza di avere un problema fisico o psicologico probabilmente causato o aggravato dalla sostanz.
- Criteri farmacologici: sviluppo di tolleranza (bisogno di dosi maggiori per ottenere l’effetto o diminuzione dell’effetto con la stessa dose); e presenza di sintomi di astinenza caratteristici alla cessazione, oppure assunzione della sostanza (o simile) per alleviare l’astinenza.
Per fare diagnosi, occorre la presenza di almeno 2 criteri su 11. Il DSM-5-TR inoltre prevede specifier di gravità (lieve se 2-3 criteri, moderato 4-5, grave ≥6). Questa impostazione riflette già un continuum di severità, in linea con quanto sottolineavamo con Zinberg che non c’è un confine netto tra uso e dipendenza ma gradi variabili.
Come si rapporta questo con Zinberg? Notiamo subito che i criteri DSM includono conseguenze sociali e situazionali (es. problemi interpersonali, uso in situazioni pericolose), nonché elementi psicologici (craving, falliti tentativi di controllo) e bio-farmacologici (tolleranza e astinenza). Dunque, la diagnosi formale già considera dimensioni relative a Droga (tolleranza/astinenza sono l’impatto biologico della sostanza), Set (craving è un fenomeno interno soggettivo; perdita di controllo è parzialmente legata a fattori di autocontrollo, impulsività ecc.), e Setting (problemi sociali e uso in contesti pericolosi richiamano ambiente e circostanze). In un certo senso, il DSM definisce il Disturbo come la situazione in cui l’interazione tra droga, individuo e contesto ha raggiunto esiti disfunzionali visibili. Per esempio, il criterio “fallimento nel ruolo lavorativo o familiare” di fatto segnala che il Setting sociale dell’individuo è compromesso dall’uso; i criteri sul rischio indicano che la persona sta usando in contesti impropri (es. mettersi alla guida – Setting); i criteri di controllo compromesso indicano che il Set (la volontà, la capacità decisionale) è sopraffatto dalla droga; i criteri farmacologici indicano che la Droga ha imposto cambiamenti biologici nel Set corporeo.
Tuttavia, il DSM non elabora oltre su perché l’individuo è arrivato a quel punto; si limita a descrivere i sintomi. E qui entra l’utilità del triangolo: mentre il DSM-5-TR ti dice cosa cercare per dire “questa persona ha un disturbo da uso di X”, il modello di Zinberg ti aiuta a capire come ci è arrivata e come funziona la situazione della persona.
2. Arricchimento della valutazione diagnostica: Un clinico che usa il DSM effettuerà un assessment strutturato per verificare quei 11 criteri. Ma un clinico che pensa anche in termini di Drug-Set-Setting esplorerà, in parallelo,:
- Aspetti relativi alla Droga specifica: Cosa sta usando esattamente? Quanto? Con quale purezza? Con quali altri sostanze eventualmente? (questo va oltre il DSM che dice solo “che droga”). Ad esempio, due diagnosi entrambe di “disturbo da uso di oppiacei grave” possono differire: uno magari assume eroina fumata occasionalmente e molte benzodiazepine, un altro inietta fentanili di strada; la prognosi e i rischi acuti differiscono molto. Una valutazione in stile Zinberg approfondirà queste differenze per poterle affrontare (es. per il primo soggetto bisognerà monitorare anche la dipendenza da benzo, per il secondo soggetto altissimo rischio overdose – harm reduction con naloxone, etc.).
- Aspetti di Set: Quali sono le condizioni psicologiche del paziente? Ci sono disturbi psichiatrici concomitanti? Come descrive lui la funzione della sostanza nella sua vita (lo calma? lo attiva? gli dà sicurezza? gli toglie i ricordi traumatici?). Qual è il suo livello di motivazione al cambiamento? Quali risorse personali ha (interessi, valori, capacità)? Il DSM non chiede nulla di tutto ciò direttamente, ma integrarlo è essenziale per un buon piano terapeutico.
- Aspetti di Setting: Qual è il suo ambiente familiare? Ci sono altri consumatori in casa o nel gruppo di amici? Ha un lavoro, una routine strutturata? Ha casa? La comunità in cui vive come vede l’uso (stigma fortissimo? accettazione?), e la persona ha supporto sociale o è isolato? Ci sono situazioni specifiche ad alto rischio (es. passa ogni giorno davanti al bar dove beveva, oppure lavora come barista circondato da alcol)? Queste informazioni non compaiono direttamente nella diagnosi DSM, ma uno psichiatra dovrebbe annotarle come fattori psicosociali. Il DSM-5 incoraggia di usare gli “specifiers” e i “modificatori” ambientali. Ad esempio, per i disturbi da sostanza il DSM prevede di specificare se la persona è “in un ambiente controllato” (es. carcere, rehab) o “in remissione in un contesto non controllato”. Questa notazione riflette proprio l’importanza del Setting: un paziente astinente da 6 mesi in carcere non viene considerato “in remissione” piena, c’è la specificazione “in ambiente controllato” perché sappiamo che il contesto impediva l’uso ma la sua vulnerabilità non è necessariamente risolta. Viceversa, se uno è in remissione in libertà, è un segno clinicamente più robusto. Ecco un punto di contatto: il DSM riconosce, seppur in maniera schematica, che l’ambiente può facilitare o impedire l’uso (tanto da entrare nella definizione di remissione).
3. Utilizzo del triangolo nel trattamento secondo DSM: Il DSM-5-TR non dà linee guida di trattamento (è un manuale diagnostico, non terapeutico). Ma la valutazione in ottica Zinberg serve a modulare gli obiettivi del trattamento per quel paziente. Ad esempio:
- Se il paziente soddisfa criteri DSM per disturbo da uso di alcol moderato, ma la valutazione rivela che beve eccessivamente solo in determinati contesti (es. dopo il lavoro, al bar con colleghi, per stress lavorativo), l’intervento potrà essere mirato a modificare quel setting e quell’abitudine (cambiare routine dopo lavoro, gestione dello stress).
- Il DSM darebbe la stessa diagnosi di “disturbo da uso di alcol moderato” ad un altro paziente che beve ogni sera a casa da solo per insonnia e tristezza: tecnicamente stessa gravità. Ma il modello di Zinberg fa capire che qui il traino è interno (depressione, insonnia), per cui il focus sarà sul Set (trattare depressione, trovare alternative per dormire).
- In pratica clinica, spesso si compilano anche strumenti standardizzati che includono dimensioni ambientali, come l’ASI (Addiction Severity Index) che ha sezioni su lavoro, famiglia, legale, psichiatrico, medico: questo rispecchia l’approccio integrato. Il Triangolo offre la logica dietro: punteggio alto alla sezione “ambiente familiare problematico” significa che occorre intervenire su Setting familiare; punteggio alto in “psichiatrico” richiama Set interno; e ovviamente punteggio su “uso di sostanze” riflette la gravità del fattore Droga.
4. Concordanze tra DSM-5 e modello Zinberg: Il DSM-5, aggiornandosi dal DSM-IV, ha fatto alcuni passi concettuali in linea con l’approccio di Zinberg:
- Ha unificato abuso e dipendenza in un unico continuum (prima c’erano diagnosi separate “abuso” vs “dipendenza”): questo riconosce che non c’è una soglia netta di salto qualitativo, e permette di includere i casi di uso problematico moderato, riflettendo che c’è una pluralità di modelli di uso (concetto zinbergiano) e non solo il “tutto o nulla”.
- Ha aggiunto il criterio del craving, quindi riconosce l’importanza di un fenomeno soggettivo interno come segno centrale della dipendenza (spostamento da un criterio puramente comportamentale a uno psicologico).
- Ha sottolineato i fattori ambientali e contestuali nella sezione introduttiva e nei capitoli: il DSM-5 infatti include in ogni capitolo di disturbi delle note su fattori di rischio ambientali. Nel capitolo SUD, vengono citati: disponibilità di sostanza, contesto socioeconomico, gruppi di pari, ecc., come elementi che aumentano il rischio di sviluppare il disturbo (concorda con studi epidemiologici: es. disoccupazione, instabilità abitativa, traumi, sono tutti fattori di rischio riconosciuti).
- Il DSM-5-TR inoltre parla della comorbidità e della necessità di valutare la persona nella sua globalità (utilizzando ad es. le V-codes per problemi psicosociali: problemi abitativi, relazionali, occupazionali). Questi non fanno parte formalmente della diagnosi, ma un clinico li segnala. Ecco che un disturbo da uso di cocaina con V-code “mancanza di dimora” e “problemi coniugali” indica un quadro in cui Setting sfavorevole (senza casa stabile, conflitti familiari) richiede attenzione, oltre al disturbo stesso.
5. Differenze e limiti: Nonostante queste concordanze, il DSM rimane uno strumento che formalizza quando c’è un disturbo, mentre non entra nelle cause specifiche. Il modello di Zinberg può colmare quei vuoti esplicativi ma non sostituisce la diagnosi. Ad esempio:
- Uno potrebbe non soddisfare pienamente i criteri DSM (diciamo usa in modo rischioso ma ha ancora controllo e niente astinenza, quindi non ha ancora 2 criteri) – quindi niente diagnosi SUD – ma il modello di Zinberg direbbe comunque di guardare a quell’uso in ottica triadica per prevenire progressioni. Il DSM è categoriale, il modello è dimensionale e interpretativo.
- Il DSM non fornisce indicazioni su come pesare i fattori ambientali vs individuali. Ad esempio, due persone con stesso numero di criteri SUD possono avere storie diversissime: uno nato in contesto marginale, iniziato alle droghe da ragazzino dal padre tossicodipendente (setting e predisposizioni genetiche), un altro sviluppa dipendenza da oppiacei dopo che come adulto professionista ha ricevuto prescrizioni per un dolore cronico (droga potentissima facilmente disponibile, set iniziale sano poi adulterato dalla tolleranza). La diagnosi SUD sarà la stessa, ma le implicazioni su prevenzione e intervento no. Qui il triangolo aiuta a contestualizzare la diagnosi in ciascun caso. Il clinico dovrebbe scrivere nella formulazione del caso: “Disturbo da uso di oppiacei grave, insorto in contesto iatrogeno, attualmente mantenuto da dipendenza fisica e dall’isolamento sociale secondario, in un individuo con scarso coping emotivo”. Questa è la lingua discorsiva che affianca il codice DSM.
- Il DSM non dà misure di outcome; il modello di Zinberg invece può aiutare a definire il successo del trattamento in modo più ampio: non solo “astinenza sì/no” (che il DSM considererebbe remissione se >12 mesi), ma miglioramento delle condizioni di vita (setting), miglioramento salute mentale (set) e riduzione rischi (droga). Per es., se un paziente con dipendenza grave da eroina passa all’uso controllato di metadone, lavora, e non compie atti illegali, per Zinberg potrebbe essere un esito positivo (ha controllo, fattori di contesto stabilizzati), sebbene il DSM tecnicamente direbbe “disturbo da uso di oppiacei in trattamento agonista, in remissione parziale”. Quindi il modello consente di considerare anche esiti come riduzione del danno e funzionalità che il DSM non codifica.
In conclusione, il Triangolo di Zinberg non sostituisce i criteri diagnostici DSM-5-TR, ma li arricchisce di significato clinico. Il DSM definisce cosa è patologico e ne misura la gravità su un continuum, però non spiega il perché per quella persona, né come intervenire su misura. Zinberg fornisce un framework per porsi le domande giuste e per ricordare che la diagnosi è l’inizio, non la fine, di capire un paziente. Un bravo clinico userà il DSM per inquadrare il problema, ma poi penserà in termini di Droga-Set-Setting per intervenire efficacemente. Possiamo dire che il DSM descrive la “punta dell’iceberg” fenomenologico, mentre il modello di Zinberg aiuta a illuminare la parte sommersa: i fattori causali e contestuali sottostanti al quadro di dipendenza osservabile.
Confronto con Altri Modelli Interpretativi delle Dipendenze
La comprensione delle dipendenze si è sviluppata attraverso diversi modelli teorici nel corso del tempo. Il Triangolo di Zinberg (drug-set-setting) è uno di questi approcci, con un forte accento sugli elementi psicosociali e contestuali. In questa sezione confronteremo il modello di Zinberg con alcuni altri modelli influenti, evidenziando somiglianze, differenze e possibili integrazioni. I modelli che considereremo includono: il modello bio-psico-sociale, i modelli comportamentali (o di apprendimento), il modello della “self-medication” e accenneremo anche al modello del “brain disease” (malattia cerebrale) e al modello morale, per completezza storica.
Modello Bio-Psico-Sociale
Il modello bio-psico-sociale (BPS) delle malattie, proposto da George Engel nel 1977, è un quadro generale che afferma che la salute e la malattia risultano dall’interazione di fattori biologici, psicologici e sociali. Nel contesto delle dipendenze, il BPS è ampiamente accettato come paradigma: riconosce, ad esempio, che la vulnerabilità alla dipendenza deriva da predisposizioni biologiche (genetica, neuroadattamenti cerebrali), da fattori psicologici (personalità, traumi, stati emotivi) e da influenze sociali (ambiente familiare, cultura, accessibilità delle droghe).
Somiglianze con il Triangolo di Zinberg: Di fatto, il modello di Zinberg può essere visto come un’applicazione specifica del modello BPS al fenomeno droga. Droga copre in gran parte l’aspetto biologico (farmacologia della sostanza, effetti sul cervello, caratteristiche chimiche che portano a tolleranza/astinenza), Set corrisponde all’aspetto psicologico (stato mentale, personalità, motivazioni) e Setting all’aspetto sociale (ambiente, norme, contesto culturale). Entrambi i modelli sottolineano l’interdipendenza di questi livelli. Il BPS tuttavia è un metaparadigma piuttosto generico: dice “considera tutto”, ma non dettaglia come questi fattori interagiscono in un caso specifico. Il Triangolo di Zinberg offre una visualizzazione concreta e specifica all’ambito del consumo di sostanze. Possiamo dire che Zinberg ha reso operativo il BPS nel campo delle dipendenze, in un’epoca in cui ancora dominavano modelli monofattoriali (es. la teoria esclusivamente biologica o quella morale).
Differenze e utilità specifica: Il modello BPS è molto ampio e qualitativo; il Triangolo di Zinberg invece è più orientato a spiegare la variabilità degli effetti acuti della sostanza e l’evoluzione del rapporto con la sostanza nel breve-medio termine. Per esempio, il BPS direbbe: “le cause della dipendenza da alcol di Mario includono predisposizione genetica (padre alcolista), tratti depressivi (psicologico) e disoccupazione (sociale)”. Il Triangolo di Zinberg direbbe qualcosa di complementare: “quando Mario beve, gli effetti e i rischi dipendono dal tipo di alcol (gradazione, velocità di assunzione), dal suo set (è depresso quando inizia a bere? cosa si aspetta dall’alcol?) e dal setting (beve da solo a casa o con amici al bar?)”. Dunque, il BPS abbraccia più il prima (fattori di rischio generali), Zinberg abbraccia il durante e dopo l’uso (come si manifesta e perpetua il consumo). In pratica, però, sono visioni che si integrano molto bene. Non a caso la maggior parte dei trattamenti moderni è descritta come “biopsicosociale”, incorporando elementi sullo stile di Zinberg.
Modelli Comportamentali (Apprendimento e Condizionamento)
I modelli comportamentali vedono la dipendenza essenzialmente come un comportamento appreso tramite i meccanismi di rinforzo e condizionamento. In chiave comportamentista classica, le droghe sono potentissimi rinforzatori positivi (per gli effetti di euforia, piacere) e rinforzatori negativi (per la rimozione di stati di astinenza o emozioni spiacevoli). Il soggetto apprende ad associarne l’uso a certi stimoli (condizionamento classico) e a ripeterlo per ottenere certe conseguenze (condizionamento operante). Ad esempio, B.F. Skinner e altri hanno descritto la dipendenza come un caso di comportamento rinforzato, mentre scienziati come Wikler e Siegel hanno elaborato spiegazioni condizionate per fenomeni come tolleranza e craving.
Somiglianze: Il modello di Zinberg non contraddice quello comportamentale, anzi lo incorpora nel concetto di Setting e in parte di Set. Quando Zinberg parla di “rituali e sanzioni sociali” che modulano l’uso, in termini comportamentali si potrebbe tradurre così: i rituali sociali forniscono segnali discriminativi e pattern di risposta che strutturano il comportamento di uso, e le sanzioni fungono da punizioni o non-rinforzi che sopprimono l’uso eccessivo. Il concetto di condizionamento classico appare nel modello di Zinberg attraverso l’analisi dell’importanza dell’ambiente: come abbiamo discusso, cues ambientali condizionate possono scatenare craving o tolleranza condizionataappstate.eduappstate.edu. Questo è pienamente riconosciuto nel Triangolo (fattore Setting) e persino misurato in studi ispirati a Zinberg: per esempio, l’esperimento di Alexander con Rat Park è formulato in termini comportamentali (i ratti in un ambiente stimolante trovano alternative alla droga come rinforzo, quelli isolati no). Dunque, Zinberg e i comportamentisti concordano su “la dipendenza è un comportamento appreso nell’interazione con l’ambiente”. Inoltre, i modelli comportamentali più moderni includono la nozione di controllo del comportamento e funzioni del comportamento, che sono parallele alle idee di Set (funzioni interne, come alleviare un’emozione). Tecniche comportamentali come il contingency management si basano esplicitamente sui principi di rinforzo ed hanno mostrato efficacia – il loro successo supporta l’idea che la dipendenza risponda alle leggi dell’apprendimento operante.
Differenze: Il modello comportamentale “puro” è a-teorico su quello che succede nella mente o sul contesto sociale più ampio: si concentra su stimolo-risposta-conseguenza. Potrebbe ridurre la persona a un organismo che reagisce a rinforzi, senza considerare esperienza soggettiva e significato sociale se non come fattori di contorno. Il Triangolo di Zinberg, invece, include dimensioni soggettive (aspettative, motivazioni) e normative (culture, regole). Una differenza pratica: un comportamentista anni ‘60 tipicamente ignorava fenomeni come le credenze del soggetto, ritenendole “epifenomeni”, mentre Zinberg darebbe importanza alle credenze (aspettative) nella modulazione dell’effetto. Oggi i modelli sono più integrati: es. la teoria cognitivo-comportamentale (che unisce cognizioni e apprendimento) è molto vicina allo spirito di Zinberg perché considera sia i processi di condizionamento sia le interpretazioni cognitive (aspettative). Ad esempio, la Expectancy Theory in ambito alcol (di Alan Marlatt e altri) sostiene che la gente beve in base alle sue aspettative di rinforzo e alle sue capacità di coping – unisce apprendimento (ha imparato che l’alcol “funziona” per certi scopi) e psicologia (credenze, coping). Questo è praticamente un parallelo del Triangolo: la persona con le sue credenze (set) consuma e trova rinforzi (droga) in un contesto dove ha certe opportunità di coping (setting).
Un limite dei modelli comportamentali classici era non spiegare perché solo una minoranza di persone che sperimentano droghe sviluppano dipendenza, nonostante le droghe siano rinforzatori potenti. O perché alcuni interrompono l’uso di fronte a punizioni (es. problemi di salute) e altri no. Il Triangolo offre uno schema per incorporare variabilità individuali (set) e contestuali (setting) che modulano la semplice dinamica rinforzo/punizione. Ad esempio, persona A e B provano eroina, entrambe sperimentano forte rinforzo positivo; ma A in un contesto con forti sanzioni sociali (famiglia severa, paura legale) e con strategie di coping alternative (set robusto) smetterà, B in un contesto marginale senza punizioni effettive continuerà. Il comportamentista può spiegarlo solo se includendo quei fattori come variabili, cosa che in effetti la scienza del comportamento fa includendo storia di apprendimento e ambiente corrente.
In sintesi, Zinberg e il modello comportamentale sono complementari: Zinberg dà la cornice ampia e qualitativa, i comportamentisti forniscono molti dettagli sui meccanismi e interventi pragmatici. Oggi raramente si contrappongono, anzi il trattamento ideale mescola l’analisi funzionale comportamentale del consumo con la comprensione psicosociale di contesto e individuo.
Modello della Self-Medication (Auto-cura)
Il modello della Self-Medication, proposto principalmente dal psichiatra Edward Khantzian a metà anni ’80, sostiene che gli individui sviluppano dipendenze come tentativo di auto-curare sofferenze emotive o disturbi psichici sottostanti. L’ipotesi è che c’è una predisposizione, spesso un disturbo di fondo (depressione, ansia, trauma, deficit di regolazione emotiva) e che la persona “sceglie” inconsciamente una droga particolare perché allevia specifici stati dolorosi (esempio: l’eroina calma rabbia e aggressività, la cocaina contrasta sentimenti di vuoto e depressione, l’alcol allevia ansia sociale, la cannabis mitiga pensieri ossessivi, ecc.).
Somiglianze: Il modello di Zinberg e quello self-medication sono molto allineati nel porre l’accento sul fattore Set. Entrambi vedono l’uso di sostanze non come un evento casuale o puramente biochimico, ma come significativamente motivato da stati interni. Zinberg afferma che il perché una persona assume una droga – i suoi stati d’animo, aspettative, motivazioni – è determinante nell’effetto e nel rischio di dipendenza. La teoria di Khantzian approfondisce proprio questo “perché” in termini psicodinamici: p. es. un paziente con trauma può usare oppiacei per intorpidire il dolore emotivo, uno con forti sentimenti di inadeguatezza può usare stimolanti per sentirsi più competente, ecc. In un certo senso, il modello self-medication si occupa di uno specifico sottoinsieme di fattori di Set: i disturbi e le sofferenze emotive. È complementare perché Zinberg non era orientato in senso psicodinamico specifico, mentre Khantzian inquadra il set in termini di difese dell’Io, deficit, ecc. Ambedue però arrivano a un messaggio comune: per risolvere la dipendenza occorre affrontare i bisogni psicologici che questa sta soddisfacendo malamente. Ad esempio, come già detto, chiedere “che effetto positivo ottieni dalla droga?” e “cosa sostituisce/compensa?” è una domanda centrale in self-medication e coerente con Zinberg.
Differenze: Il modello di self-medication si focalizza primariamente sui fattori individuali psicologici e psichiatrici, tende a dare meno rilievo al contesto sociale o alle proprietà specifiche di rinforzo della droga (anche se Khantzian riconosceva che la droga scelta è importante: es. chi usa sedativi vs stimolanti lo fa per motivi diversi). Zinberg invece ha un approccio più bilanciato: considera il set, ma altrettanto la droga e il setting. In altre parole, Khantzian potrebbe dire: “le cause della dipendenza di Tizio sono la sua depressione e traumi, la droga è uno strumento che ha trovato per lenire”, mentre Zinberg direbbe “vero, ma c’è anche il fatto che quell’ambiente familiare e quella sostanza disponibile in quell’epoca hanno contribuito”. Il rischio del modello self-medication se preso isolatamente è di trascurare che la sostanza in sé possa creare col tempo problemi indipendenti (ad es. neuroadattamenti che mantengono la dipendenza anche quando il motivo originale è alleviato) e che l’ambiente modella opportunità (non tutti con depressione diventano dipendenti: forse non hanno accesso facile a droga, o hanno supporto sociale). In pratica comunque, Khantzian e Zinberg erano colleghi psichiatri e divulgatori di idee simili: entrambi puntavano a spostare la narrativa dall’“euforia colpevole” all’“uso come tentativo di stare meglio” – in uno scenario (anni ‘70-’80) in cui i tossicodipendenti erano visti come edonisti incoscienti o degenerati, questa era una re-framing rivoluzionaria e più empatico.
Integrazioni: Oggi nella clinica si utilizzano entrambe le prospettive:
- Valutazione psichiatrica per disturbi co-occorrenti (depressione, ansia, ADHD, PTSD) è standard, perché trattarli è cruciale per la remissione (questo è self-medication approach: se curi la sofferenza di base, togli “benzina” alla dipendenza).
- Al contempo, si riconosce che anche se tutti i disturbi di base sono trattati, rimane la componente abitudinaria/condizionata e biologica della dipendenza. Per esempio, puoi curare la depressione che portava uno a bere, ma potrebbe comunque avere craving per l’alcol la sera semplicemente perché è abituato da anni a farlo a quell’ora guardando la TV – qui entra in gioco il modificare environment e routine (Zinberg’s setting) e spezzare l’abitudine (comportamentale).
- Entrambi i modelli insieme spingono verso un trattamento integrato: psicoterapia per elaborare i vissuti (self-medication), farmaci se necessari per disturbi mentali (biologia), cambiamento stili di vita e ambienti (setting).
In conclusione, il modello self-medication e quello di Zinberg si allineano bene: il primo può essere visto come un arricchimento del fattore Set con concetti psicodinamici e di psichiatria dell’Io. Il Triangolo di Zinberg fornisce un contesto più ampio in cui collocare quell’intuizione, ricordandoci di non trascurare le altre due dimensioni.
Modello Neurobiologico (“Brain Disease Model of Addiction”)
Negli ultimi decenni ha preso molto piede, specialmente presso organizzazioni come NIDA (National Institute on Drug Abuse), il concetto della dipendenza come “malattia cronica del cervello”. Questo modello mette l’accento sui cambiamenti neuroadattativi indotti dalle droghe nei circuiti della ricompensa, dello stress e del controllo esecutivo. Secondo scienziati come Nora Volkow e George Koob, l’uso ripetuto porta a:
- Sensibilizzazione del sistema di “incentive salience” (stimoli associati alla droga dominano l’attenzione e la motivazione).
- Desensibilizzazione del sistema di ricompensa naturale (ridotta dopamina basale, anedonia).
- Iperreattività dei sistemi di stress (CRF) nell’amigdala che rende lo stato di astinenza/emozioni negative più intenso.
- Compromissione della corteccia prefrontale (funzioni esecutive indebolite, minore controllo inibitorio).
Queste modifiche neuro-circuitali, in questo modello, spiegano il comportamento compulsivo e le ricadute anche dopo periodi di astinenza: il cervello “di un dipendente” viene definito in uno stato diverso da quello “di un non dipendente”. È un modello prevalentemente biologico, benché i suoi proponenti riconoscano che fattori sociali e comportamentali iniziano l’uso, comunque definiscono la dipendenza una malattia cerebrale cronica recidivante.
Convergenze con Zinberg: A prima vista, il “brain disease model” sembra distante dall’approccio psicosociale di Zinberg. Tuttavia:
- Anche Zinberg riconosceva la dimensione biologica intrinseca della droga. Il suo “fattore Drug” comprende, per esempio, che tutte le droghe d’abuso aumentano la dopamina nel nucleus accumbens come meccanismo di rinforzo. Egli non ha mai negato le basi neurochimiche del piacere o della tolleranza. Quindi il modello del cervello può essere visto come un approfondimento del perché le droghe sono rinforzanti e di cosa succede biologicamente nel fattore Droga con uso cronico.
- Alcuni elementi del brain model riflettono concetti di Set e Setting: ad esempio, il ruolo dei trigger ambientali (cue) nei circuiti dopaminergici condizionati – questo è setting che diventa biologia (un setting associato nel tempo produce rilascio dopaminico e craving). Oppure lo stress sociale cronico riduce i recettori D2 striatali rendendo l’individuo più vulnerabile alla dipendenza (un fattore ambientale che modella il cervello predisponendo all’uso come coping).
- Il brain model spiega anche il fenomeno evidenziato da Zinberg che fuori dal contesto l’uso può cambiare: per esempio, i veterani in Vietnam erano dipendenti perché il cervello si era adattato all’eroina, ma tornando a casa la maggior parte ha smesso; alcuni neurobiologi direbbero: perché i cues vietnamiti scomparsi e il minor stress hanno permesso un “reset” parziale, più la giovane età ha favorito plasticità e recupero. In molti, i circuiti non erano ancora così “fissati” e l’ambiente positivo li ha aiutati a recuperare – dunque anche il modello biologico può includere la reversibilità data dal cambiamento di environment (oggi si studia la neuroplasticità anche nel recupero: cervello può riorganizzarsi se le droghe cessano e se nuovi apprendimenti avvengono).
- Tuttavia, il brain model in senso stretto tende a minimizzare l’importanza di fattori sociali e psicologici una volta che la dipendenza è instaurata: direbbe che in quel punto la persona ha un deficit di controllo biologico e ha bisogno soprattutto di trattamenti medici (farmaci, stimolazione cerebrale, ecc.). Questo contrasta con Zinberg che sostiene sempre la plasticità e l’interdipendenza: anche un cervello “adattato” può essere influenzato da set e setting per migliorare (es. le terapie psicosociali funzionano proprio inducendo cambiamenti cerebrali inversi alla dipendenza).
- Un punto di differenza è l’insistenza del brain model sul carattere cronico e recidivante inevitabile della dipendenza (talvolta paragonato a diabete o asma): Zinberg probabilmente sarebbe più ottimista sulla possibilità di controllo o remissione, come indicato dalla sua enfasi sui consumi controllati e sui contesti che permettono recupero. Egli mostrò evidenze che non tutti diventano cronici e che molti possono riprendere controllo se cambiano circostanze, ciò contrasta con una visione deterministica cerebrale. In realtà, anche i neuroscienziati non negano le remissioni, ma sottolineano che la vulnerabilità di fondo resta. Forse la verità sta nel mezzo: i cervelli cambiano con la dipendenza, ma possono in buona misura guarire in molti casi, specialmente se supportati da ambienti e interventi adeguati – e qui è la sintesi dei due modelli.
Integrare i modelli: Oggi molti esperti cercano di unire la prospettiva neuro con quella psicosociale. Ad esempio, parlano di “neurobiologia del contesto”: come fattori sociali (povertà, traumi) influenzino circuiti di stress e ricompensa predisponendo all’addiction. O di “allostasi sociale”: come ambienti disfunzionali spingano l’individuo a cercare allostaticamente sollievo in droghe (in parallelo con l’allostasi del cervello di Koob dove l’omeostasi del piacere cambia setpoint verso il basso, Koob stesso ha riconosciuto che stress prolungato per cause esterne alimenta il ciclo additivo).
In pratica clinica, il brain model ha portato a investimenti in farmaci e tecniche mediche, ma i tassi di successo migliorano nettamente quando associati a trattamenti psicosociali che in sostanza modificano set e setting. Il motto di un approccio integrativo potrebbe essere: “change the brain by changing the environment and the mind” oltre che con farmaci. E questo è proprio il messaggio di Zinberg.
Modello Morale e Modello Legale-Punitivo
Pur non citati esplicitamente nella richiesta, per completare il confronto è utile menzionare il modello morale (ormai obsoleto in ambito scientifico, ma purtroppo ancora presente nel senso comune) e il correlato modello legale-punitivo (War on Drugs). Nel modello morale, l’uso di droghe è visto come un vizio, un peccato o una scelta deliberata sbagliata; il dipendente è colpevole di mancanza di volontà o di valori morali. Nel modello punitivo, la società risponde punendo il comportamento deviante come deterrente.
Contrasto con Zinberg: Il Triangolo di Zinberg è praticamente l’antitesi di queste visioni. Esso rifiuta la spiegazione semplicistica “è colpa della persona malvagia o debole”, così come l’idea “la droga è un demone esterno che possiede chi cede alla tentazione” (versione quasi demonologica che fu il sottotesto di molta propaganda). Invece, Zinberg dimostra con evidenze che non tutti reagiscono uguale a una droga proprio perché dipende dal contesto e dal set. Questo leva la colpa dal singolo (“sei tu che non sai resistere”) e la distribuisce su un sistema di fattori. Non assolve la persona da responsabilità, ma la spiega e la umanizza. Anche la società ha la sua parte: se l’ambiente è tossico, aumenta il rischio. Norme sociali e leggi rigide possono peggiorare la situazione (Zinberg criticava il proibizionismo rigido perché impediva i controlli sociali, come menzionato). Il modello morale isolava l’individuo e la sostanza come fattori di colpa (o il diavolo tentatore, letteralmente la “droga” personificata), Zinberg insiste sulla relazione dinamica: è un triangolo, non un punto, quindi non c’è un solo colpevole facile.
Evoluzione storica: Fortunatamente, in ambito professionale il modello morale è superato: OMS, ONU e sistemi sanitari parlano di dipendenza come disturbo di salute. Però, nelle politiche e nell’opinione pubblica, e perfino in alcuni programmi riabilitativi “vecchia scuola”, echi del modello morale persistono (stigmatizzazione, punizione come deterrente primario). Zinberg e modelli simili hanno offerto strumenti potentissimi per combattere lo stigma: quando spieghi ad esempio che l’isolamento sociale e lo stress spingono la dipendenza (Rat Park, i veterani in Vietnam, etc.), la risposta logica non è “puniamo il tossico”, ma “miglioriamo la società e aiutiamo il soggetto a reintegrarsi”. Quindi, il contrasto non poteva essere più marcato:
- Modello morale: colpa individuale, soluzione = punizione o conversione morale.
- Modello Zinberg & co: fenomeno multifattoriale, soluzione = supporto terapeutico, cambiamento ambientale, educazione.
Modello 12 Passi vs Zinberg: Una nota su un approccio molto diffuso, quello dei 12 Passi (Alcolisti Anonimi, Narcotici Anonimi), che è una sorta di modello a sé stante, con elementi spirituali e pratici. I 12 Passi non si allineano perfettamente a nessuna delle categorie sopradescritte: considerano la dipendenza come malattia (nel senso di perdita di controllo) ma con un lato spirituale/morale (affidarsi a un “Potere superiore”, ammettere i torti, fare ammenda). In AA si dice “perché alcuni diventano alcolisti e altri no? Non importa, siamo allergici all’alcol, abbiamo perso il controllo, sta a noi seguirne l’astinenza giorno per giorno”. È un modello più pragmatico ed esistenzialista. Come si rapporta a Zinberg?:
- Similitudine: Riconosce l’importanza del contesto sociale di recupero (meeting = nuovo setting pro-sobrietà con rituali positivi: testimonianze, chip di sobrietà come rinforzi simbolici). Quindi, senza saperlo, integrano concetti di setting e set (cambiamento di identità: da persona persa a persona in recupero con una fratellanza).
- Diversità: Meno interesse per cause psicologiche specifiche (“non importa se ti drogavi per ansia o per divertimento, ora sei qui per smettere e basta”). Più rigido su droga: astinenza totale come unico obiettivo – non contemplerebbe modelli di uso controllato che Zinberg invece studiava.
- Approccio morale/spirituale: i 12 Passi fanno leva su concetti come inventario morale, riparare danni, etc., che hanno un sapore morale (ma in chiave auto-miglioramento e umiltà, non giudizio esterno). Quindi, è un mix. Zinberg offrirebbe a un aderente ai 12 passi magari la comprensione del perché è arrivato lì; i 12 Passi offrono a Zinberg una testimonianza di come comunità sociali possono fornire setting e set per guarire senza nemmeno bisogno di farmaci.
Riassumendo i confronti:
- Zinberg vs Bio-psico-sociale: fortemente allineati; Zinberg è una declinazione BPS specifica per droghe e sul momento dell’uso.
- Zinberg vs Comportamentale: complementari; la scienza comportamentale spiega i meccanismi di apprendimenti dietro il triangolo, ma Zinberg include dimensioni cognitive e sociali che i comportamentali duri non consideravano originariamente.
- Zinberg vs Self-medication: fortemente complementari; self-med spiega in dettaglio il “Set” ferito e come la droga funge da cura, Zinberg mantiene la visione globale (e aggiunge che anche dopo guarigione psicologica, i fattori ambientali e biologici vanno gestiti).
- Zinberg vs Brain disease: prospettive diverse che possono integrarsi; Zinberg porta il cervello nel mondo reale, e il modello biologico porta spiegazioni scientifiche ai concetti di Zinberg. Andrebbero usati entrambi: uno per convincere i medici e i politici che è una questione medica (ridurre stigma, aumentare risorse), l’altro per ricordare a tutti che la prevenzione e la cura coinvolgono persona e ambiente oltre al cervello.
- Zinberg vs Morale/punitivo: diametralmente opposti; il successo di Zinberg e modelli simili ha aiutato a scalzare la visione morale in ambito sanitario, ma essa persiste in alcune politiche repressive. Il modello di Zinberg supporta politiche di salute pubblica, non di punizione.
In definitiva, il Triangolo di Zinberg si inserisce tra i modelli più integrativi e moderni, e appare quasi come sintesi tra l’estremo biologico e l’estremo sociologico: tiene insieme la chimica e la cultura. Molti modelli attuali, consapevolmente o meno, stanno convergendo su questa visione integrata, che oggi appare di buon senso (ma che negli anni ‘70 era rivoluzionaria).

Implicazioni per le Politiche sulle Droghe, la De-stigmatizzazione e la Regolamentazione delle Sostanze
Il modello di Norman Zinberg, con il suo approccio scientifico equilibrato, non ha solo influenzato clinici e ricercatori, ma ha anche contribuito a ridefinire il discorso pubblico e le politiche sulle droghe. In questa sezione esamineremo come il Triangolo di Zinberg abbia fornito basi concettuali per politiche più umane ed efficaci, in particolare riguardo a:
- De-stigmatizzazione dei consumatori di sostanze (framing dell’uso di droga non come devianza morale ma come fenomeno complesso);
- Antiproibizionismo e riforma delle leggi sulle droghe (critica al “farmacocentrismo” nelle leggi e ricerca di soluzioni alternative alla guerra alla droga);
- Regolamentazione legale e controllo di qualità delle sostanze (affrontare il fattore “Droga” a livello di politica);
- Riduzione del danno a livello di sanità pubblica (programmi di salute pubblica ispirati alla considerazione di set e setting);
- Equità sociale e prevenzione (considerare i fattori ambientali macro – es. povertà, discriminazione – come questioni di giustizia sociale collegate alle politiche antidroga).
De-stigmatizzazione e Cambiamento Culturale
Come discusso, uno degli effetti più importanti del modello di Zinberg è stato quello di umanizzare la figura del consumatore di droghe. Comprendere che l’effetto di una sostanza non è una maledizione automatica, ma dipende dal contesto e dalla persona, aiuta a scardinare l’idea del drogato come un “altro” moralmente inferiore o irrimediabilmente perso. Zinberg mostrò, con la sua ricerca sui consumatori controllati, che c’è una vasta gamma di persone che usano sostanze – la maggior parte senza rovinarsi la vita – e che chi sviluppa problemi spesso è vittima di circostanze sfavorevoli. Questo messaggio, diffuso attraverso i suoi scritti e conferenze, ha influenzato movimenti di opinione e la retorica delle politiche progressiste sulle droghe:
- Si è passati sempre più a considerare la dipendenza come malattia (di competenza medica) o quantomeno come comportamento umano spiegabile, e non come “criminalità” o “peccato”. Questo ha portato paesi a rivedere il linguaggio: ad esempio, varie agenzie governative (incluso negli USA il ONDCP e il NIDA) promuovono l’uso di un linguaggio non stigmatizzante (dire “persona con disturbo da uso di sostanze” invece di “drogato”, ecc.). Queste linee guida sono il riflesso istituzionale della comprensione che stigma e colpevolizzazione aggravano il problema (come notato anche da Khantzian: la vergogna alimenta l’addiction).
- Campagne pubbliche di informazione hanno iniziato a includere il tema di Set e Setting in modo semplificato: ad esempio spiegando ai genitori e insegnanti che fattori di vita (traumi, difficoltà scolastiche, isolamento) possono portare i giovani all’uso, e che è importante creare ambienti protettivi. Oppure articoli su media generalisti che citano il concetto di Rat Park: “non è solo la droga, è la gabbia – offriamo migliori opportunità ai giovani e avremo meno dipendenze”. Questo parallelo (gabbie vs parchi) è stato reso popolare anche da giornalisti come Johann Hari, che nel suo TED Talk “Everything you think you know about addiction is wrong” racconta l’esperimento Rat Park e conclude “The opposite of addiction is not sobriety, it’s connection” – un messaggio molto zinbergiano sul ruolo dei legami sociali.
- La de-stigmatizzazione ha poi reso politicamente più accettabile passare da un approccio penale a uno sanitario. Molte nazioni e città hanno adottato slogan del tipo: “Trattiamo i tossicodipendenti come pazienti, non come criminali”. Il caso portabandiera è il Portogallo, che nel 2001 ha decriminalizzato l’uso e possesso personale di tutte le droghe, spostando le risorse su servizi sanitari. Questa riforma fu ispirata dai fallimenti del modello punitivo e supportata dalla comprensione che punire gli individui non risolve i problemi sociali sottostanti. I risultati in Portogallo, a oltre vent’anni, includono: calo drastico di overdose, calo delle infezioni HIV, lieve calo della prevalenza di uso problematico, aumento di persone in trattamento volontario. Questo “modello portoghese” è spesso citato come esempio di applicazione di buon senso di concetti di Zinberg: gli individui colti con droga vanno davanti a commissioni di dissuasione (psicologi, assistenti sociali) invece che in tribunale, e si valuta il loro setting personale – se hanno lavoro, famiglia, se serve aiuto (Set) – e li si indirizza a servizi pertinenti (cura, sostegno sociale) invece di punirli.
- Un altro aspetto di de-stigmatizzazione è la spinta a includere le persone che usano droghe nel dialogo politico. Ovvero, considerarli stakeholder e non soggetti da emarginare. Questo riflette un riconoscimento del loro agency e competenza su come migliorare il setting del loro uso (molte idee di riduzione del danno sono nate da utilizzatori stessi). Così si vedono conferenze internazionali dove ex-utilizzatori parlano di come le misure li hanno aiutati, o gruppi di consumatori organizzati (es. associazioni di people who use drugs che dialogano con i comuni per implementare stanze del consumo, etc.). Tutto ciò aiuta a demolire stereotipi (si vede che sono persone lucide, con analisi sensate, non “zombie”).
Critica al Proibizionismo e Riforma delle Leggi sulle Droghe
Il Triangolo di Zinberg ha fornito un framework critico verso l’approccio proibizionista tradizionale, che negli anni ’70-’80 ruotava intorno all’idea “se eliminiamo la droga (oggetto malvagio) risolviamo il problema”. Zinberg definì tale visione “farmacocentrica” e la criticò apertamente. Egli evidenziò che il proibizionismo pone tutta l’enfasi sul lato “Droga” (bandire la sostanza, demonizzarla) trascurando Set e Setting – anzi, peggiorando il Setting perché:
- Crea un mercato nero in cui non c’è controllo su purezza e forza (quindi aumenta overdose e danni sanitari, come si discute nella sezione successiva).
- Emargina i consumatori etichettandoli come criminali, il che li spinge lontano dai sistemi di supporto e li intrappola in un setting deviante dove circolano regole opposte a quelle di controllo (es. in prigione o nelle strade impareranno a essere peggiori consumatori, non moderati).
- Non distingue tra diversi modelli di uso. Norme proibizioniste spesso trattano allo stesso modo chi fuma una canna occasionalmente e chi spaccia eroina: questo non solo è ingiusto, ma impedisce di concentrare risorse sui casi problematici. Zinberg sottolineava che esistevano “pluralità di modelli di consumo e non un modello unico di dipendenza” – le leggi, invece, tendevano a un approccio monolitico (tolleranza zero per tutti).
- Mantenendo la droga nell’ombra, impedisce anche di fare informazione sincera e scientifica (in contesti proibizionisti duri la prevenzione scolastica era per lo più spauracchio e disinformazione, p. es. il programma DARE negli USA raccontava anche falsità tipo “un tiro di marijuana e potresti morire” – messaggi che toglievano credibilità e non affrontavano i veri fattori di rischio).
Nel tempo, ispirati da queste osservazioni:
- Molti esperti ed ex policy-makers sono diventati critici della War on Drugs ed hanno proposto soluzioni di depenalizzazione o legalizzazione regolata. In letteratura troviamo affermazioni come: “Zinberg’s research challenges the notion of addiction commonly used to justify prohibition”. Cioè, se non è vero che la droga “ti prende e ti distrugge inevitabilmente”, allora l’intero impianto ideologico che giustifica il proibizionismo crolla, perché si basa sullo spauracchio dell’inevitabilità.
- Organizzazioni internazionali (es. Global Commission on Drug Policy, composta da ex capi di stato e intellettuali) citano concetti analoghi a quelli di Zinberg per raccomandare di spostare risorse dalla repressione alla salute. Questa Commissione ad esempio ha pubblicato rapporti dichiarando la War on Drugs fallita e suggerendo: legalizzare cannabis, considerare modelli di regolazione per altre sostanze, investire in servizi sociali.
- Alcuni paesi hanno intrapreso vie di regolamentazione legale: Uruguay e Canada hanno legalizzato la cannabis ricreativa, molti stati USA anche; il risultato atteso e in parte riscontrato è un miglior controllo del prodotto (droga regolata come fattore, es. THC etichettato) e una riduzione di arresti e carriere criminali per consumatori (miglioramento setting sociale per utenti). La legalizzazione della cannabis è spesso presentata nei discorsi politici proprio come misura per “portare sotto controllo qualcosa che ora è in mano al crimine, e trattare i consumatori come cittadini normali non come delinquenti”.
- Sul fronte di sostanze pesanti, sebbene nessun paese le abbia legalizzate per uso ricreativo, esistono progetti pilota di prescrizione medica controllata (di eroina in Svizzera, di stimolanti in alcune parti del Canada per utenti cronici resistenti): queste nascono dalla considerazione “se l’individuo non riesce a smettere, almeno diamogli la droga in setting sanitario per ridurre i danni collaterali”. È un’eresia per il proibizionista ortodosso, ma i risultati sono positivi in termini di salute e riduzione criminalità.
Zinberg anticipò molte di queste idee quando raccomandava di “sviluppare la ricerca sui modelli d’uso non-dipendenti” e criticava il farmacocentrismo. Era di fatto un pioniere di un approccio che oggi potremmo chiamare politiche evidence-based vs politiche ideologiche.
Va detto che il suo approccio è stato abbracciato in misura diversa nel mondo:
- L’Europa e il Canada, in linea di massima, hanno applicato molti concetti (riduzione danno, decriminalizzazione parziale, servizi sociali).
- Gli USA stanno cambiando più lentamente (a lungo hanno avuto politiche punitive dure, anche se a livello di singoli stati c’è innovazione come la legalizzazione cannabis e i tribunali di trattamento alternativi al carcere).
- L’Asia e il Medio Oriente sono in gran parte ancora su modelli repressivi (con alcune eccezioni come la sperimentazione di riduzione danno in Iran per l’HIV). L’adozione di concetti zinbergiani lì è minima ed è un problema, perché sono paesi con punizioni severe (fino alla pena di morte per traffico) e altissimi tassi di stigma. Tuttavia, anche in quelle regioni l’evidenza li sta spingendo gradualmente a introdurre qualche misura pragmatica (es. paesi come la Malaysia e la Thailandia hanno iniziato a testare la distribuzione di metadone o i programmi di community-based treatment).
- Degno di nota, alcune nazioni (es. Filippine di Duterte) hanno tragicamente ignorato tutta la scienza e fatto politiche di violenza extragiudiziale contro i consumatori, col risultato di migliaia di morti e nessun beneficio socio-sanitario.
Insomma, c’è un’enorme variabilità globale. Ma il contributo di Zinberg rimane una pietra miliare citata in letteratura per spingere verso politiche basate sulla riduzione del danno e diritti umani.
Regolamentazione delle Sostanze e Controllo di Qualità
Affrontare il fattore Droga a livello politico significa regolare l’offerta: come viene prodotta, venduta e controllata la sostanza. La prospettiva di Zinberg, ridimensionando il potere assoluto della sostanza, invita a considerare che non esistono droghe buone o cattive in sé, ma condizioni d’uso più o meno sicure. Da ciò deriva l’idea di creare condizioni strutturali più sicure tramite regolamentazione:
- Controllo di purezza e dose: Se sappiamo (da Zinberg) che la potenza e adulterazione incidono sugli esiti, una politica saggia è stabilire standard di purezza. Questo avviene ad esempio in cannabis legale: venduta con etichetta THC/CBD, testata per pesticidi e muffe. Per farmaci legali, ovviamente esiste da sempre (farmacopea). Il sogno di alcuni riformatori è applicare qualcosa di simile anche ad altre droghe attualmente illegali – se non vendute liberamente, almeno fornite in contesti medici o associazioni di consumatori (ci sono proposte di *“Club” per cocaina o MDMA, sul modello dei Cannabis Social Club, dove i membri producono e controllano qualità per uso proprio).
- Limitazione dell’accesso per ridurre uso impulsivo: Regolamentare permette anche di mettere barriere: età minima, luoghi autorizzati, orari, quantità per persona. Queste misure (già in atto per alcol, tabacco) riducono esposizione e rendono il contesto più monitorato. Zinberg direbbe: meglio che la persona consumi in un coffee-shop con regole (setting semi-controllato) che in un parcheggio buio. E infatti la differenza si vede: nei coffee-shop olandesi raramente avvengono violenze o incidenti, i clienti sono in un luogo pubblico pacifico; se la stessa persona comprasse in strada e fumasse chissà dove, sarebbe più vulnerabile a situazioni di rischio (aggressioni, ecc).
- Informazione al punto di vendita: Un vantaggio di luoghi regolati è poter fornire informazione e cultura del consumo sicuro. Ad esempio, in alcuni paesi, nei negozi di cannabis legale ci sono opuscoli e il venditore stesso consiglia (es. sconsiglia THC alto a un principiante, indica non guidare, etc.). Questo reintroduce quelle “sanzioni e rituali” di cui parlava Zinberg, ma formalizzate: es. un budtender potrebbe dire “prendine un poco e aspetta 10 minuti, vedi come va prima di farne di più” – di fatto insegnando l’autoregolazione di dose.
- Separazione dei mercati: Un argomento a favore della regolamentazione (sollevato anche da Grazia Zuffa in contesti italiani) è il cosiddetto “effetto gateway” dovuto al mercato illegale: attualmente, un ragazzo che vuole cannabis spesso si rivolge a uno spacciatore che magari offre anche cocaina o altro, introducendolo a droghe più pesanti. Se invece la cannabis è in negozio, il contatto con il mondo illegale per quella sostanza è eliminato, e quindi non c’è promozione di altre droghe. Questo è un esempio di modifica del Setting su larga scala: riduci l’esposizione a sottoculture delinquenziali e sostanze peggiori. I dati post-legalizzazione in alcuni stati USA indicano ad esempio un calo nelle prescrizioni di oppioidi e un calo nell’uso di alcol tra i giovani – non ancora conclusivi, ma suggeriscono che una sostanza più sicura come la cannabis legalizzata può paradossalmente sostituirne altre più rischiose in certi contesti (es. preferire cannabis all’alcol può ridurre incidenti stradali data la differente tipologia di intossicazione).
- Riduzione del crimine e della violenza: Indirettamente, regolamentare toglie proventi alla criminalità organizzata e riduce conflitti. La violenza legata alla droga è spesso lotta tra gang per territorio o atti commessi da dipendenti disperati per denaro (spesso a causa dei prezzi al mercato nero). In modelli come quello svizzero di prescrizione eroina, si vide che i partecipanti ridussero drasticamente i reati (perché non dovevano più procurarsi la dose illegalmente né finanziarla illegalmente). L’Uruguay, che legalizzò la cannabis nel 2013, mirava dichiaratamente a sottrarre mercato ai narcotrafficanti e avere una società più sicura. Quindi, un Setting regolato porta benefici di ordine pubblico – aspetto che convincerà magari i politici attenti alla sicurezza più di argomenti umanitari.
Naturalmente, la regolamentazione deve essere calibrata per minimizzare i rischi: pubblicità limitata per non incoraggiare l’uso (imparando dagli errori con alcol e tabacco), programmi di monitoraggio e risposta rapida (se appare un prodotto con problemi, c’è un’autorità che interviene). È un approccio di riduzione del danno a livello macro: non si illude di eliminare la droga, ma la incanala in un alveo controllato riducendo i danni collaterali.
Siamo ancora lontani da un mondo in cui tutte le sostanze sono regolate come alcol e tabacco. Ma il dibattito sta crescendo: un report del 2019 dell’ente di ricerca britannico Transform ha presentato possibili modelli di regolamentazione per ogni droga (dalla vendita farmaceutica con ricetta per gli stimolanti, ai club membership per la MDMA, ecc.). Molte di queste idee discendono da quell’intuizione di base: il problema non è solo la sostanza, ma come, chi e dove la usa. Se gestiamo quei come/chi/dove, riduciamo il problema. Questa è letteralmente la lezione del Triangolo di Zinberg in formato politico.
Riduzione del Danno e Servizi di Sanità Pubblica
Abbiamo già trattato la riduzione del danno in termini clinici e di intervento (come filosofia e programmi come scambio siringhe, stanze sicure). Qui la consideriamo come politica di sanità pubblica adottata a livello di città, regioni, nazioni. Molti paesi hanno formalizzato la riduzione del danno come pilastro della loro strategia sulle droghe (insieme a prevenzione, cura, controllo offerta). Questo rispecchia un accoglimento istituzionale dei principi del Triangolo:
- Informazione e Early Warning: Agenzie come l’EMCDDA (Osservatorio europeo) monitorano costantemente le nuove sostanze e i rischi (ad es. allerta su partite di eroina adulterata con fentanili). Diffondono queste informazioni ai servizi e al pubblico. Questo incide sul fattore Droga (sapere cosa circola e avvisare consumatori).
- Materiali di consumo sicuro: Molti paesi forniscono non solo aghi, ma anche condom (prevenire trasmissione HIV in rapporti in cui magari la droga favorisce sesso non protetto), pipe per crack (come visto in Canada, riducono danni polmonari e ustioni), filtri per eroina, acido ascorbico per sciogliere brown sugar (per non usare acidi pericolosi). Tutto questo è sanità pubblica micro che riconosce i dettagli del Setting di strada e li migliora.
- Interventi di prossimità: Unit outreach vanno nei parchi, nelle scene di strada a offrire aiuto, test rapidi HIV/HCV, counselling breve. I governi più lungimiranti finanziano ONG che fanno ciò, riconoscendo che i servizi devono adattarsi al setting dell’utente se l’utente non viene autonomamente al servizio.
- Naloxone diffuso: Politiche di overdose prevention includono leggi di “good samaritan” (chi chiama soccorsi per overdose non verrà arrestato per possesso di droga, per incoraggiare chiamate), e programmi di distribuzione di naloxone a chi è a rischio o ai familiari. Questo è intervenire sul peggior esito del fattore Droga (depressione respiratoria da oppiacei) rendendo la comunità stessa in grado di reagire.
- Trattamento accessibile e pragmatico: Politiche inclusive cercano di abbassare le barriere di accesso: ad esempio consentono terapia metadone anche a chi continua a fare uso di altre droghe (non lo cacciano al primo positivo all’urina), integrano servizi (centri one-stop dove l’utente può farsi curare denti, ricevere cibo, doccia – risolvono bisogni di base di Setting che se no ostacolerebbero il recupero).
- Coinvolgimento delle forze dell’ordine in ottica sanitaria: In alcuni luoghi, la polizia è stata formata in riduzione del danno (portare con sé naloxone, considerare i tossicodipendenti come persone malate e indirizzarli a programmi invece che arrestare se possibile). Ci sono progetti di “police diversion”: l’agente che sorprende un consumatore per reato minore può scegliere di mandarlo in un programma di trattamento invece che in cella. Questo riconosce che la via penale spesso peggiora il setting (casellario rovinato, stigma accresciuto).
- Valutazione e adattamento continuo: Le politiche di riduzione del danno spesso includono la raccolta di dati e ricerca. Ad esempio, nei Paesi Bassi se vedono aumento di morti per ecstasy, studiano la causa (batch molto potente? mixing con altre sostanze? contesto festival troppo caldo? ecc.) e adattano le linee guida (campagne “sai cosa stai prendendo” con check della dose, acqua gratuita ai rave, etc.). È un approccio epidemiologico modulato in base ai tre fattori: se il problema è una droga più forte – controllare/cambiare drug; se è un set di utenti giovani inesperti – educare e fare peer support; se è un setting festival affollato e afoso – migliorare misure di sicurezza e pronto soccorso sul posto.
I risultati di harm reduction su scala nazionale si vedono: es. nei paesi che la adottano da tempo, i tassi di HIV tra utilizzatori di droga sono crollati (in UE meno del 3% dei nuovi casi HIV sono da iniezione, mentre in paesi senza harm reduction arrivano a 30-40%), mortalità stabilizzata o calante, nessun aumento significativo di uso (le misure di HR non hanno mostrato quell’effetto contro-intuitivo di “incentivare” l’uso – la letteratura ha smentito questo timore).
Tuttavia, in alcune nazioni c’è ancora resistenza a implementare harm reduction completa per motivi morali o politici. Spesso, convincere l’opinione pubblica è questione di educazione. Qui il ruolo di modelli come Zinberg è cruciale: spiegare alle masse che aiutare le persone a usare in modo più sicuro non significa approvare l’uso, ma ridurre costi umani e sociali. Pian piano, la narrazione sta cambiando: per l’alcol e il tabacco oramai i messaggi di riduzione del danno sono mainstream (bevi responsabilmente, se fumi passa a alternative meno dannose etc.), per le droghe illegali il cambiamento richiede un superamento del tabù. E questo sta avvenendo generazionalmente: i giovani oggi hanno in media una visione meno stigmatizzante e più pragmatica del tema rispetto a decenni fa, grazie anche alla diffusione di informazioni (internet ha permesso scambio di esperienze e conoscenze fra utenti e con esperti, incrinando la propaganda monolitica).
Cultura, Identità e Politiche di De-stigmatizzazione
Un fattore spesso trascurato nelle politiche è l’identità culturale. Zinberg integrava la dimensione socioculturale, e ciò suggerisce che efficaci politiche devono essere culturalmente appropriate e mirare anche a cambiare percezioni culturali:
- Campagne di riduzione dello stigma – come incluse in piani nazionali (es. in Canada un focus sulla “stigmatization kills” per l’epidemia di oppioidi – far capire che il pregiudizio impedisce alle persone di chiedere aiuto).
- Coinvolgimento di comunità specifiche: minoranze etniche, gruppi LGBT, ecc. che possono avere pattern d’uso diversi o barriere specifiche ad accesso cure (ad esempio, in alcune minoranze c’è particolare stigma a parlare di certi problemi). Includere leader comunitari nella progettazione di interventi, avere operatori “culturalmente competenti” (concetto molto enfatizzato ultimamente, es. assicurare che i servizi di trattamento siano accoglienti per persone di ogni background).
- Riti tradizionali vs Usi moderni: In alcuni contesti, riscoprire elementi culturali può aiutare. Ad esempio, indigene popolazioni che hanno usato sostanze (come la coca in foglie, o il peyote) in modi rituali e moderati: proteggere e rispettare quei contesti può essere parte di politiche inclusive. Il Messico ad esempio tutela l’uso tradizionale del peyote da parte del popolo Wixárika, pur vietando il mescalina in altri contesti. Questa distinzione di contesti riflette l’idea di Zinberg: la sostanza di per sé non è proibita, dipende come e chi e dove la usa (se è in un Setting rituale sacro, si accetta).
- Ridurre paure irrazionali e miti: Politiche efficaci devono combattere la disinformazione (che è un residuo del proibizionismo). Ad esempio, la falsa credenza che distribuire siringhe aumenti l’uso – i dati hanno smentito, quindi le autorità sanitarie devono comunicare chiaramente questi risultati per ottenere sostegno del pubblico. O demistificare droghe come LSD e MDMA, che per decenni hanno subito leggende (tipo “LSD ti fa restare per sempre pazzo se ne prendi anche una volta” – falso). Fornire informazioni obiettive calma le paure e rende possibile discutere di regolazione con la cittadinanza in modo adulto.
In conclusione, l’approccio politico che discende dal Triangolo di Zinberg è pragmatico, centrato sull’uomo e sulla riduzione del danno, piuttosto che ideologico e centrato sulla sostanza. Esso mira a:
- Minimizzare i danni sanitari e sociali piuttosto che ottenere l’utopia di una “drug-free society” (che si è rivelata irrealistica quanto deleteria da inseguire ciecamente).
- Integrare le politiche antidroga in politiche sociali più ampie: alleviare povertà, migliorare istruzione, promuovere coesione sociale – sapendo che questi fattori ridurranno a monte l’insorgere di usi problematici.
- Valutare il successo non solo in tonnellate di droga sequestrate o arresti effettuati (indicatori classici della War on Drugs), ma in parametri di salute pubblica: riduzione decessi, malattie, reinserimento di persone, e anche in parametri di sicurezza reale come riduzione del crimine violento.
Nonostante progressi, va riconosciuto che l’inerzia istituzionale e politica è forte. Cambiare leggi e mentalità richiede tempo. Ma l’impatto delle idee di Zinberg è visibile: da nicchia accademica negli anni ’80, concetti come “riduzione del danno” e “set & setting” sono ora mainstream nelle conferenze internazionali di salute e persino in documenti ONU (nel 2016 l’ONU per la prima volta ha incluso la riduzione del danno nel documento finale di UNGASS, segno di un consenso globale in crescita).
La traiettoria storica sembra quindi muoversi, seppur con passi irregolari, verso politiche sempre più allineate a evidenze come quelle fornite da Zinberg:
meno guerra alla droga, più guerra alle malattie, alla miseria e all’ignoranza che alimentano le dipendenze. E in quest’ottica, il Triangolo di Zinberg rimane uno schema di riferimento per orientare sia il pensiero che l’azione.
Neuroscienze delle Dipendenze: Reward System, Neuroadattamenti e Plasticità Cerebrale
Il modello di Zinberg, focalizzandosi su droga, individuo e contesto, può essere integrato con la comprensione proveniente dalle neuroscienze delle dipendenze. Mentre Zinberg analizzava i fattori psicosociali e comportamentali, in parallelo la ricerca neuroscientifica ha esplorato come l’uso di sostanze modifichi il cervello – e come certe vulnerabilità biologiche possano predisporre alcuni individui. In questa sezione, faremo una panoramica di:
- Come funziona il sistema di ricompensa cerebrale normale e in presenza di droghe (collegandolo al fattore Drug).
- Quali neuroadattamenti avvengono con l’uso cronico (tolleranza, sensibilizzazione, stress, deficit di controllo) e come questi si manifestano in comportamenti compulsivi (collegandolo alle difficoltà di controllo nel Set).
- Il ruolo delle cues ambientali e della memoria associativa nelle dipendenze (collegandolo al Setting).
- La capacità di neuroplasticità del cervello in fase di recupero e come fattori ambientali/terapeutici possano favorire la “guarigione cerebrale”.
- Eventuali spunti da nuove ricerche (genetica, epigenetica) su predisposizioni e impatto dell’ambiente sul gene (collegando natura e cultura).
Il Sistema di Ricompensa Cerebrale e l’Effetto delle Droghe
Tutte le principali droghe d’abuso condividono una caratteristica: attivano, direttamente o indirettamente, il sistema della ricompensa nel cervello, centrato sul neurotrasmettitore dopamina e su circuiti che coinvolgono l’area tegmentale ventrale (VTA) e il nucleo accumbens (NAc). Questo sistema si è evoluto per rinforzare comportamenti favorevoli alla sopravvivenza (cibo, sesso, interazioni sociali positive) provocando sensazioni di piacere e motivazione. La dopamina in particolare segnala al cervello “questo stimolo è saliente, ripetilo”.
Le droghe d’abuso “dirottano” questo meccanismo in vari modi:
- Oppioidi (eroina, ossicodone, morfina): attivano recettori μ-oppioidi nel VTA e NAc, inibendo neuroni GABAergici nel VTA che di solito frenano i neuroni dopaminergici – risultato: scarica di dopamina nel nucleo accumbens. Gli oppiacei inoltre stimolano centri del piacere e riducono stress e dolore, generando euforia e sollievo.
- Stimolanti (cocaina, anfetamina, metamfetamina): aumentano direttamente la dopamina sinaptica nel nucleo accumbens. Cocaina blocca i trasportatori di ricaptazione di dopamina (e anche di serotonina e noradrenalina), quindi i segnali di ricompensa si prolungano. Le anfetamine invece fanno invertire il trasportatore e svuotare la dopamina nei terminali. Il risultato è un’elevatissima concentrazione dopaminergica, che porta a euforia intensa, vigilanza e senso di potenza.
- Alcol: ha effetti diffusi, tra cui disinibire il rilascio di dopamina attraverso modulazione GABA/glutammato; inoltre rilascia endorfine endogene. Questo combinato produce piacere, ansiolisi e in generale una sensazione di benessere a dosi moderate.
- Cannabis (THC): attiva recettori cannabinoidi CB1, che modulano la trasmissione in molte aree. Nel VTA, l’attivazione di CB1 su neuroni GABAergici disinibisce i neuroni dopamina. Quindi anche la cannabis produce aumento di dopamina nel NAc, sebbene più lieve rispetto a stimolanti o oppiacei.
- Nicotine: stimola i recettori nicotinici acetilcolinici su neuroni dopaminergici del VTA, facendoli scaricare di più. Ecco perché fumare tabacco produce un leggero senso di gratificazione e concentrazione.
- Allucinogeni classici (LSD, psilocibina): interessano principalmente recettori serotonergici (5-HT2A) e il loro effetto sul sistema dopaminico è meno diretto; infatti queste sostanze non sono note per creare dipendenza fisica o compulsione nello stesso modo di altre droghe. Questo evidenzia l’importanza del fattore “Drug” – la farmacologia specifica fa differenza: LSD altera la percezione senza aumentare la motivazione ripetitiva perché non stimola fortemente il circuito dopaminergico mesolimbico (il “volerlo di nuovo”). E infatti LSD ha basso potenziale di abuso, coerentemente con lo schema di Zinberg: la droga con meccanismo diverso ha differente rischio intrinseco.
In termini di intensità:
Le droghe come anfetamina e cocaina possono far aumentare la dopamina nel NAc anche di 5-10 volte rispetto al basale (molto più di qualsiasi stimolo naturale). E anche la velocità di aumento conta: fumare crack provoca un picco in pochi secondi, sniffare polvere di cocaina in qualche minuto, mentre un piacere naturale (come mangiare cibo) genera un aumento graduale e moderato. Il cervello non “è preparato” a questi tsunami di dopamina: questo spiega perché l’esperienza drogastica può creare un imprinting così forte, definendo nuovi livelli di ricompensa che la vita quotidiana fatica a eguagliare.
Zinberg diceva che la centralità della droga va ridimensionata, ma riconosceva che alcune droghe hanno di base un potenziale più forte proprio per questi fattori farmacologici. Ad esempio, eroina iniettata ha altissimo rischio: meccanismo oppioide + arrivo rapido al cervello = euforia potentissima in secondi, seguita da desiderio di ripetere e presto tolleranza. LSD orale impiega mezz’ora e dà un’esperienza lunga complessa, meno predisposta a un uso continuativo ravvicinato (anche per tolleranza rapida). Quindi il fattore “drug” – che la neuroscienza chiarisce quantificando questi effetti – è cruciale per definire la potenzialità additiva. Non tutte le sostanze sono uguali e questo risale a differenze neurochimiche. I parametri neurobiologici del potenziale di dipendenza includono: velocità di incremento dopamina, intensità di attivazione, presenza di sindrome d’astinenza fisica.
Ma come interagisce questo con Set e Setting?
La neurochimica del piacere non esiste nel vuoto. Il Set (es. aspettative) può modulare anche la risposta dopaminergica. Ad esempio, studi mostrano che l’effetto placebo attiva dopamina: se credi di assumere una sostanza piacevole, il tuo cervello può rilasciare dopamina anticipatoria. Questo è affascinante: i circuiti di ricompensa rispondono non solo alla chimica, ma anche ai pensieri e contesto (Setting).
Inoltre, lo stato emotivo di base (Set) influenza l’esperienza dopaminergica: una persona stressata potrebbe trovare un rilascio dopaminico da droga ancora più rinforzante perché esce da un deficit emotivo (ricollegandosi alla self-medication: se sei disforico, quell’aumento dopaminico può darti un senso di normalità che altri già possiedono naturalmente). Questo può spiegare perché vulnerabilità psicologiche aumentano il rischio: cervelli con ipodopaminergia di baseline (per predisposizione genetica o per stress cronico) trovano la droga più “terapeutica”, rinforzando l’uso.
Riassunto neuroscientifico del fattore Drug: Le droghe d’abuso intensificano la segnalazione di ricompensa nel cervello, superando i livelli naturali, e per questo possono rapidamente addestrare il cervello a ripeterne l’uso. Questo è il seme del processo di dipendenza sul piano neurale. Ma come si passa dal piacere occasionale alla dipendenza compulsiva? Qui entrano in gioco i neuroadattamenti cronici.
Neuroadattamenti e Ciclo della Dipendenza
Con l’uso prolungato e ripetuto, il cervello cerca di adattarsi all’iperstimolazione. Ci sono vari cambiamenti, spesso raggruppati in:
- Within-system neuroadaptations: adattamenti all’interno del circuito di ricompensa stesso per compensare l’eccesso di stimolo. Ad esempio, riduzione del numero di recettori dopaminici D2 nel nucleo accumbens (osservata in tossicodipendenti con PET scan). Questo significa che il cervello diventa meno sensibile alla dopamina – quindi le stesse cose (comprese le droghe stesse) danno meno piacere = tolleranza. E le attività normali diventano anedoniche (incapacità di provare piacere), perché il sistema è tarato su un livello basso di reattività, attendendosi costantemente un super-stimolo. Ecco perché un dipendente spesso perde interesse per hobby, cibo, sesso: il cervello non li registra più come gratificanti.
- Between-systems neuroadaptations: reclutamento di circuiti di stress e anti-ricompensa. Secondo Koob & Le Moal, con l’andare del tempo, all’euforia iniziale segue un contrappeso di stati emotivi negativi mediati da sostanze come il CRF (fattore di rilascio corticotropina) nell’amigdala, dinorfina, e altri neurotrasmettitori dello stress. Il risultato è che quando l’effetto della droga svanisce, l’individuo non torna alla normalità, scende sotto la linea base in uno stato di disforia, ansia, irritabilità – la cosiddetta “allostasi” negativa. Ciò spinge a usare di nuovo la sostanza, non tanto per ottenere piacere, ma per togliersi dal malessere (da “impulsive use” a “compulsive use” per evitare punizione).
- Compromissione del controllo esecutivo: il lobo prefrontale (PFC), sede di funzioni come decision-making, inibizione delle risposte, pianificazione, subisce alterazioni. Si osserva ridotta attività in certe aree prefrontali in tossicodipendenti, suggerendo minore capacità di valutare le conseguenze a lungo termine e di resistere all’impulso del momento. Inoltre i circuiti di memoria e apprendimento associativo (ad es. amigdala, ippocampo) diventano forti nell’associare stimoli ambientali alla droga. Quindi un segnale (una siringa, un certo vicolo) attiva pattern pre-programmati di craving prima ancora che la parte razionale possa intervenire.
- Sensibilizzazione: paradossalmente, alcuni aspetti del sistema diventano più reattivi agli stimoli droghe-associati col tempo. Ad esempio, la “salienza incentivante” di cue droghe correlate aumenta (teoria di Robinson & Berridge): significa che quei segnali catturano potentemente l’attenzione e suscitano bramosia, più che all’inizio. Dunque, mentre l’euforia può calare per tolleranza, la motivazione/trazione verso la droga può crescere – generando la condizione di volere sempre di più ma goderne sempre meno.
- Cambiamenti di struttura neurale: per es. in animali, l’uso cronico di droghe può cambiare la morfologia dei neuroni, densità di spine dendritiche in NAc e PFC, ecc. Inoltre, processi epigenetici possono “registrare” l’esposizione: modifiche chimiche sul DNA e sugli istoni alterano l’espressione genica a lungo termine dopo periodi di abuso(alcuni di questi cambiamenti epigenetici durano molto e sono ipotizzati contribuire alla vulnerabilità alle ricadute).
Tutto ciò spiega perché la dipendenza è dura da vincere: non è più questione di “scelta volontaria in un momento”, il cervello di un individuo dipendente funziona diversamente:
- La droga diventa priorità assoluta, cognitivamente ed emotivamente: stimoli associati hanno precedenza, e alternative di ricompensa faticano ad attivare il sistema.
- L’individuo sperimenta un craving potente, spesso innescato da emozioni negative o contesti associati, che è vissuto come un impulso quasi riflesso, difficile da resistere.
- In parallelo c’è diminuita capacità di prevedere le conseguenze negative o di ricordare vividamente le ragioni per smettere quando il craving colpisce – la parte razionale viene “sovrascritta” dall’urgenza di sollievo.
Come riflette questo il Triangolo di Zinberg? Possiamo dire che col progredire della dipendenza:
- Il fattore Droga domina sempre di più nel breve termine (il cervello “ha bisogno” del suo input chimico per sentirsi normale).
- Il Set dell’individuo viene alterato biologicamente (il soggetto non è più lo stesso di prima come processi motivazionali ed emotivi).
- Il Setting però rimane cruciale: i trigger ambientali e sociali scatenano e mantengono questi neuroadattamenti attivi. Per esempio, un tossicodipendente spesso racconta che cambiando città e ambiente ha avuto un periodo di sollievo del craving, perché era lontano da tutti i cue associati (classico aneddoto: in clinica di riabilitazione, protetto, il craving può calare; tornato nei vecchi luoghi, arriva fortissimo). Ci sono esperimenti: se si paira un ambiente specifico col consumo di droga in animali, quell’ambiente poi provoca reazioni fisiologiche condizionate (es. i ratti di Siegel con overdose in ambiente diverso: quelli messi in un contesto nuovo non prepararono la risposta compensatoria appresa e una dose abituale risultò letale). Ciò sottolinea che il contesto entra nel cervello, sotto forma di memorie associative che modulano la neurofisiologia. Dunque, anche nella fase di dipendenza consolidata, manipolare il Setting (evitare certe situazioni, o creare nuove associazioni in terapia) è chiave per prevenire ricadute.
Plasticità Cerebrale e Recupero
Fortunatamente, il cervello mantiene una notevole plasticità per tutta la vita. Se i neuroadattamenti hanno costruito la dipendenza, altri adattamenti possono supportare la recupero:
- Studi su ex-dipendenti mostrano che col tempo di astinenza, i recettori D2 possono in parte risalire (non sempre ai livelli normali, ma migliorano in funzionalità). Ciò è correlato a un ritorno di capacità di provare piacere in attività normali.
- Anche il funzionamento prefrontale può migliorare con la prolungata astinenza e con interventi che allenano l’autoregolazione (es. meditazione mindfulness in tossicodipendenti ha mostrato attivare meglio certe aree di controllo).
- La neurogenesi (nascita di nuovi neuroni) nell’ippocampo continua nell’età adulta e può essere promossa da esercizio fisico e ambienti arricchiti; questo può aiutare a formare nuove memorie e strategie di coping, “sovrascrivendo” in parte i vecchi percorsi associativi.
- Fattori neurotrofici come BDNF (brain-derived neurotrophic factor) sono implicati in apprendimento e plasticità; stress cronico li riduce, ma ambienti stimolanti e alcune terapie li aumentano. Uno scenario: un soggetto in una vita degradata (setting povero) ha cervello cronicamente stressato e pochi stimoli costruttivi – questo non solo spinge alla droga, ma riduce la capacità del cervello di riorganizzarsi. Se questo soggetto entra in un setting arricchito (riabilitazione con attività, supporto sociale, etc.), i suoi meccanismi di plasticità possono riattivarsi e facilitare il cambiamento a livello sinaptico necessario per l’astinenza (ad esempio, consolidare nuove abitudini, nuove fonti di gratificazione).
- L’epigenetica è bidirezionale: se l’uso cronico l’ha alterata in un senso, interventi ambientali e farmacologici possono modificarla in un altro. Ad esempio, c’è ricerca su farmaci epigenetici (inibitori di HDAC, ecc.) per “cancellare” memorie di dipendenza, anche se siamo lontani da applicazioni cliniche sicure. Più immediato è il comportamento e l’ambiente come modificatori epigenetici: uno stile di vita sano, riduzione dello stress, terapia psicologica – tutto ciò può riflettersi in espressione genica più resiliente.
- Nuove terapie: Interessantemente, sostanze come la psilocibina o l’ibogaina (un allucinogeno non classico) sono in studio per trattare dipendenze. Esse sembrano “sconvolgere” certi pattern rigidi nel cervello e, in contesto terapeutico (quindi con set e setting ben curati), permettere riorganizzazioni profonde. Ad esempio, trial con psilocibina assistita da psicoterapia mostrano riduzione di craving e aumento di astinenza in fumatori e alcolisti a 12 mesi. Questo integra letteralmente Zinberg e neuro: usiamo una droga (psilocibina) ma con set e setting terapeutico per ottenere un risultato di apprendimento nuovo (il paziente vede la sua vita da altra prospettiva, riferisce di perdere interesse per la sostanza).
Dal punto di vista di normative come DSM, anche se definiscono la dipendenza “cronica”, in realtà circa il 50-60% delle persone con dipendenza raggiunge una remissione stabile a lungo termine (con o senza trattamento, spesso verso mezza età). Questo ricorda l’osservazione di Zinberg che la dipendenza non era inevitabilmente un destino a vita per tutti. Molti “maturano fuori” dall’uso (natural recovery con cambi di vita: lavoro stabile, famiglia li motiva a smettere – di nuovo fattori sociali che guariscono cervello e abitudini). Significa che il cervello può in molti casi ristabilirsi abbastanza da non cercare più compulsivamente la droga, soprattutto se circostanze migliorano.
Naturalmente, la vulnerabilità non è mai zero: in chi ha avuto dipendenza, anche dopo anni, c’è la possibilità che un’esposizione ricordi riaccenda i percorsi di craving (si sono visti casi di ricadute dopo decenni di sobrietà scatenate ad es. da un forte stress o dall’improvvisa opportunità di usare – segno che un residuo di quelle tracce cerebrali rimane). Questo è parallelo al concetto di memorie a lungo termine robuste. Ma qui viene in aiuto la psicoterapia: tecniche di prevenzione delle ricadute e di “cue extinction” cercano di ridurre la potenza di questi ricordi. Ad esempio, la terapia di esposizione (immaginativa o in vivo) ripetuta a craving situazioni senza uso può gradualmente far sì che quei cues perdano la loro capacità di suscitare reazioni fisiologiche forti.
Integrazione di Neuroscienze con Zinberg:
- Possiamo mappare: Droga –> pathway dopaminergici e meccanismi neurochimici; Set –> fattori intrinseci includono predisposizioni genetiche/epigenetiche, differenze neurobiologiche (es. persone con ADHD hanno disfunzioni dopaminergiche esecutive che aumentano rischio, ecc.), stati psichici alterano la chimica (es. stress cronico = più CRF, meno dopamina tono).
- Setting –> fattori ambientali come stress sociale cambiano cervello (monkey studies su D2 recettori ridotti in scimmie subordinate; traumi infantili cambiano asse HPA e funzioni prefrontali), cues ambientali condizionati influenzano neuroattivazione (vedi studi fMRI: cervello di un ex-eroina si attiva in amigdala e accumbens vedendo video di siringhe).
- Le neuroscienze dunque forniscono prove fisiche del perché il Triangolo di Zinberg è valido: mostrano che l’ambiente e la psiche modulano la biologia del cervello in dipendenza e viceversa. Non sono compartimenti separati: un evento sociale (perdita del lavoro) porta a stress –> cambia cervello (CRF elevato, mood down) –> favorisce uso –> la droga poi cambia cervello in altro modo (ricompensa e poi tolleranza) –> persona comportamenti diversi (più isolamento, ecc.) –> feed-back sul setting (famiglia reagisce, magari allontanandolo, peggiorando il contesto), e cosi via in un ciclo. Questo circuito può anche invertire: un cambiamento ambientale positivo (nuovo partner di supporto, housing stable) migliora mood e riduce stress –> cervello più forte nel resistere al craving –> meno uso –> cervello recupera funzioni –> persona più capace di impegnarsi in lavoro o passioni –> feed-back positivo sul contesto e autostima.
In conclusione, le neuroscienze arricchiscono il modello di Zinberg dando un substrato materiale alla triade e aiutando a progettare interventi anche farmacologici (fattore droga) per supportare la persona nel processo di guarigione. Comprendere i neuroadattamenti fa capire perché la sola forza di volontà spesso non basta: occorre tempo e aiuti per “risettare” certi circuiti. E sottolinea ancora di più l’importanza di Set e Setting nel guarire:
guarire il cervello in parte da solo con il tempo (omeostasi) e in parte con esperienze nuove (terapia, legami sani, successi sobri) che letteralmente ricablano i percorsi di ricompensa e controllo.
In un’ottica di neuroscienze sociali, si può dire che il cervello è un organo che risente fortemente del contesto. Il Triangolo di Zinberg in fondo anticipava questa verità: per capire (e trattare) la dipendenza bisogna guardare dentro il cervello (droga), dentro la mente (set) e intorno alla persona (setting). Nessuna di queste prospettive da sola è sufficiente, insieme offrono la visione tridimensionale più completa – e persino la speranza di invertire la rotta grazie alla straordinaria capacità del cervello di adattarsi, se solo gli diamo le giuste condizioni.
Sostanze Psichedeliche: Uso Ricreativo vs Terapeutico, Contesti Rituali e Importanza di Set e Setting
Uno degli ambiti in cui il concetto di set e setting è più noto e discusso è quello delle sostanze psichedeliche (come LSD, psilocibina, mescalina, DMT, MDMA sebbene quest’ultimo sia un empatogeno). Fin dagli anni ’60, ricercatori e utilizzatori hanno osservato che gli effetti di queste sostanze straordinariamente amplificatrici della coscienza dipendono in modo marcato dallo stato mentale del soggetto e dall’ambiente circostante. Infatti, fu proprio negli studi psichedelici che nacque l’espressione “set and setting”, adottata poi da Zinberg nel suo modello generale. In questa sezione analizzeremo:
- L’importanza del Set e Setting nelle esperienze psichedeliche, includendo esempi storici (esperimenti di Leary) e attuali (linee guida nella terapia psichedelica).
- Differenze tra uso ricreativo e uso terapeutico dei psichedelici, e come il contesto definisce i confini tra “trip illuminante” e “bad trip”.
- Il ruolo dei contesti rituali tradizionali (cerimonie indigene con piante sacre) come precursori di un setting sicuro e significativo per le sostanze psicotrope.
- L’attuale “rinascimento psichedelico” in psichiatria e come codifica attentamente set/setting per massimizzare benefici (ad es. la terapia assistita da psilocibina per depressione o MDMA per PTSD).
- Considerazioni su uso ricreativo consapevole: pratiche diffuse tra consumatori informati per garantire un setting adeguato anche fuori da contesti clinici (es. festival con spazi di harm reduction come Zendo project, ecc.).
L’influenza di Set e Setting negli effetti psichedelici
Le sostanze psichedeliche sono particolarmente note per la variabilità delle esperienze: uno stesso dosaggio di LSD può far vivere ad una persona un’estasi mistica e a un’altra un incubo terrorizzante. Perché? Già negli anni ’50-’60, pionieri come Humphry Osmond e Timothy Leary osservarono che i fattori non farmacologici erano determinanti:
- Set (Mindset): comprende l’umore, le aspettative, le intenzioni e la personalità del soggetto. Se uno affronta il trip con paura o in mezzo a conflitti interiori, è più probabile emergano ansie e paranoie (la droga amplifica ciò che c’è). Se invece è sereno e curioso, aperto all’esperienza, andrà più facilmente verso visioni positive. Anche l’intenzione dichiarata conta: chi assume psilocibina in contesto terapeutico magari ha l’intenzione di esplorare traumi o trovare pace spirituale, e spesso il trip produce insight rilevanti a questo scopo; chi la prende per “farsi quattro risate” in un party cercherà, e troverà, un’esperienza superficiale di distorsioni visive e divertimento, ma rischia anche di incappare in confusione se l’ambiente degenera.
- Setting: qui letteralmente l’ambiente fisico-sensoriale e sociale durante il trip. Psychedelic 101 raccomanda ambienti familiari o naturali, esteticamente gradevoli, con musica appropriata, e persone di supporto. Un trip in una discoteca affollata con luci stroboscopiche e sconosciuti può essere travolgente e disorientante. Invece, seduto su un prato tranquillo sotto le stelle con un amico fidato può essere maestoso e pacifico. Leary dimostrò scientificamente il potere del setting con l’esperimento menzionato in ISSUP: modificò la stanza per il DMT in modo confortevole e ottenne che quasi tutti avessero viaggi piacevoli, smentendo la credenza che il DMT inducesse invariabilmente terrore. Un altro studio classico fu il Good Friday Experiment (1962): a un gruppo di teologi venne data psilocibina durante una funzione religiosa in una cappella – con un setting spirituale e preparato, la maggior parte riferì profonde esperienze mistiche positive (uno studio di follow-up 25 anni dopo trovò che consideravano quell’esperienza una delle più significative della loro vita). Ciò supporta come un contesto sacro e sicuro orienti il trip verso esiti profondi e non disturbanti.
- Interazione Set-Setting: c’è un fattore di interazione, ad es. la presenza di una guida o trip-sitter di cui il soggetto si fida (setting sociale) può calmare immediatamente eventuali paure emergenti (set). Nelle terapie psichedeliche attuali, spesso ci sono due terapeuti presenti (uno dei quali preferibilmente dello stesso genere del paziente e l’altro dell’altro genere, per rappresentare un equilibrio materno/paterno). Questa struttura di setting e relazione facilita un set di fiducia e abbandono, permettendo al paziente di affrontare contenuti emotivi difficili senza andare nel panico, perché si sente protetto. Se la stessa persona assumesse la sostanza da sola a casa in uno stato emotivo fragile, potrebbe turbarsi molto di più senza quell’ancora umana.
- Dosi e Controllo del Setting: Psichedelici in dosi alte amplificano talmente la percezione che piccoli cambiamenti ambientali possono deviare l’esperienza. Esempio: rumori improvvisi o litigio intorno a un soggetto in trip possono precipitargli un bad trip. Ecco perché nei contesti rituali tradizionali o clinici si presta estrema attenzione: silenziare telefoni, avvisare di non disturbare, preparare un “nest” confortevole (coperte, cuscini, benda sugli occhi se opportuno, playlist musicale adeguata che accompagna le fasi dell’esperienza). Tutto è calibrato per guidare l’esperienza in modo ottimale. Al contrario, in uso ricreativo a festival è facile che variabili di setting sfuggano di mano (meteo, folla, sirene della polizia, mix con altre sostanze).
In sintesi, con i psichedelici set e setting sono parte integrante del “farmaco” – a tal punto che c’è chi li ha definiti “non-specific amplifiers” della mente. La componente farmacologica genera plasticità e intensità sensoriale/emotiva, ma la direzione che prende dipende da persona e ambiente.
Usi Ricreativi vs Terapeutici dei Psichedelici
Uso ricreativo: intendiamo l’assunzione in contesti non medicali, per scopi di divertimento, esplorazione personale o socializzazione. Esempi: giovani che prendono LSD a un concerto per godersi luci e musica con sinestesia, oppure amici che si ritrovano in natura per “farsi un trip” insieme, o individui che microdosano LSD/psilocibina per creatività o umore (microdosing è un fenomeno recente, assume sub-perceptual doses come potenziamento, quindi molto influenzato dalle aspettative).
- I rischi nell’uso ricreativo derivano spesso da set/setting inadeguati: se uno non è preparato mentalmente (non sa cosa aspettarsi o ha paure inconsce non affrontate), e se l’ambiente non è controllato (può succedere di tutto, dall’arrivo di estranei ostili all’incidente stradale se stupidamente ci si mette a guidare in trip), è più probabile incorrere in esperienze difficili. Molti “bad trip” da LSD avvengono in contesti di festa non strutturati e con persone che magari ridono del malcapitato invece di aiutarlo. In ambienti ricreativi attenti (es. alcuni festival underground e Burning Man) sono nati spazi di psychedelic harm reduction dove volontari formati (spesso psicologi o viaggiatori esperti) accolgono chi sta avendo un brutto momento, fornendo un luogo tranquillo, rassicurazione, parole calmanti. Questo ricalca esattamente i principi di Zinberg: cambiano il setting (da caotico a calmo) e influenzano il set (danno un senso di sicurezza) – molte volte la crisi si risolve e la persona torna a un trip gestibile.
- L’uso ricreativo consapevole quindi può essere sicuro se segue regole: scelta di luogo bello e privo di pericoli, compagnia fidata, definizione di intenzioni (anche se l’intento è “divertirci”, saperlo e concordare ad esempio di evitare discussioni pesanti sotto effetto), avere sobrio designato se possibile. Questo è stato divulgato in community psichedeliche: guide come “The Psychedelic Experience” di Leary et al. negli anni 60, o più di recente forum e libri che spiegano set and setting for tripping. Quindi, la cultura psichedelica ricreativa ha interiorizzato Zinberg ancor prima che lui formalizzasse il triangolo.
Uso terapeutico: Parliamo di sessioni condotte con finalità di trattamento per disturbi mentali o per crescita personale, solitamente in contesto clinico o para-clinico. Esempi contemporanei:
- Terapia assistita da MDMA per PTSD: MDMA non è un allucinogeno tradizionale, ma rientra nelle sostanze psichedeliche lato ampio come entactogeno. In setting terapeutico, si dà MDMA a un paziente con trauma durante una seduta con 2 terapeuti di ~8 ore, seguita da sedute di integrazione senza droga. L’MDMA riduce paura e difese e aumenta empatia/trust, permettendo al paziente di rivisitare memorie traumatiche con minore terrore e più connessione emotiva col terapeuta. Qui il setting è controllatissimo: stanza confortevole, elementi rassicuranti (tessuti, oggetti culturali come menzionato: es, l’équipe di Monnica Williams ha decorato stanze con arte multiculturale per far sentire a proprio agio pazienti di colore). Il risultato è notevole: in trial fase 3, 67% dei pazienti PTSD con MDMA+terapia non qualificavano più per PTSD dopo 3 sessioni, vs 32% nel gruppo placebo+terapia (che comunque è alto, segno che pure la terapia + setting contano).
- Psilocibina per depressione o ansia esistenziale (pazienti con cancro ad esempio): qui di solito c’è una preparazione approfondita (più sedute di talk therapy prima per instaurare fiducia e stabilire obiettivi), poi sessione con psilocibina in cui il paziente sta con cuffie (musica selezionata) e mascherina sugli occhi su un divano, i terapeuti presenti accanto intervengono solo se necessario. Il paziente spesso vive un’esperienza emotiva e simbolica intensa (es. può rivivere ricordi o avere visioni di morte-rinascita), e i terapeuti dopo lo aiutano ad integrare (dare senso e incorporare le nuove prospettive). Studi hanno mostrato miglioramenti rapidi e di lunga durata nei sintomi depressivi, con la profondità dell’esperienza mistica correlata all’esito clinico. Ciò implica che un setting facilitante esperienze “spirituali” (ad es. includere elementi di sacralità o guida verso introspezione profonda) può massimizzare i benefici.
- Ketamina terapia: la ketamina, anestetico dissociativo con proprietà antidepressive rapide, viene somministrata in cliniche (infusioni EV) a dosi sub-anestetiche. Spesso è combinata con terapia. Anche qui, i migliori risultati sembrano quando c’è un contesto di supporto psicologico, vs sole infusioni in stanza medica sterile. Alcune cliniche arredano in modo accogliente, riducono luci, scelgono musica ambient. Esperienze di tipo psichedelico con ketamina possono emergere e, se ben gestite, aiutare a rielaborare, mentre se non accompagnate possono lasciare la persona confusa su cosa farne.
Contesti rituali e tradizionali: Da millenni alcune culture indigene utilizzano sostanze psicoattive (peyote cactus, ayahuasca brews, funghi psilocibinici, iboga, cannabis, etc.) in rituali di guarigione o cerimoniali. Questi contesti forniscono un set e setting comunitario e spirituale strutturato:
- Ad esempio, nel Native American Church, il peyote (mescalina) si consuma di notte in una riunione cerimoniale guidata da un Roadman, con preghiere, canti, un fuoco al centro, e regole di rispetto. L’esperienza individuale è incanalata verso la riflessione spirituale, e la comunità offre sostegno se qualcuno lotta con visioni difficili. Studi antropologici (come di Marlene Dobkin de Rios) hanno evidenziato che in tali contesti il tasso di problemi psicotici o abusi è minimo: il rituale funge da protezione, offrendo quell’apparato di sanzioni e rituali di cui parlava Zinberg (es: “maneggiare con rispetto, usare solo in cerimonia, scopi di guarigione”).
- Ayahuasca in Amazzonia: bevanda enteogena usata dagli sciamani con finalità divinatorie e curative. Il setting tipico: un maloka (capanna cerimoniale) di notte, sciamano conduce con canti icaros, c’è spesso un certo protocollo (dieta purificatoria prima, posizione seduta, spazi per purgare se necessario). L’ayahuasca è nota per causare intense visioni e introspezione spesso accompagnata da nausea/vomito – un contesto guidato ne fa uno strumento di catarsi e crescita. Negli ultimi anni, occidentali partecipano a ritiri di ayahuasca, e gran parte dell’enfasi è sul contesto: scelgono sciamani esperti, luoghi isolati in natura, e preparano mentalmente i partecipanti. Molti riferiscono guarigioni da traumi o dipendenze (c’è chi usa ayahuasca per curare la dipendenza da oppiacei con successo, combinando quell’esperienza spirituale con reinterpretazione della vita).
- Questi esempi suggeriscono che i nostri antenati avessero intuito come “domare” le potenzialità delle piante psicoattive tramite il contesto: se prendi potenti allucinogeni random, potresti disperderti; se li inserisci in una cornice simbolica con guida, possono integrarsi socialmente e dare benefici. Quindi, ancora una volta, Droga invariata, differenza la fa Set/Setting.
Uso rituale vs uso ricreativo: Il confronto tra un cerimonia sciamanica e un rave party evidenzia come la stessa sostanza (es. i funghi psilocibinici sono usati sia in riti Mazatechi che da ragazzi in festa) possa portare a esiti diversi. Non che uno sia per forza “migliore”: le finalità sono proprio differenti (guarigione spirituale vs divertimento). Il punto è che i rischi di effetti negativi (bad trip, danni fisici) e i benefici soggettivi (insight, cambiamenti di comportamento dopo) dipendono fortemente dal contesto di uso:
- Nei contesti tradizionali e terapeutici, molte persone riportano miglioramenti duraturi in ansia, atteggiamento verso la vita, riduzione di desiderio di droghe nocive, ecc. Il set (spiritualità, intenzione di guarigione) e il setting (supporto di guaritori, rituali significativi) fanno sì che l’esperienza venga integrata come un apprendimento e non solo come uno “sballo”.
- Nei contesti ricreativi casuali, spesso il massimo che si ottiene è un bel ricordo o sensazioni piacevoli, ma con minor impatto trasformativo (a meno che la persona non crei da sola significato). Nel peggiore dei casi, uno spavento (bad trip traumatico) o comportamenti pericolosi sotto effetto (purtroppo, per es., incidenti annegamento di persone su LSD a festival non raramente avvenuti quando le persone vagano confuse senza sorveglianza).
Questo non demonizza l’uso ricreativo: molte persone sanno gestirlo responsabilmente e ne traggono creatività o piacere. Ma sottolinea quanto raccomandato spesso: chi usa psichedelici ricreativamente dovrebbe comunque applicare i principi di set/setting per la propria sicurezza e per massimizzare un’esperienza utile. Ad esempio, alcuni utenti preparano la “trip checklist”: assicurarsi di essere in buon stato mentale, definire intenzione (“voglio esplorare x, o semplicemente stare bene nella natura”), scegliere luogo protetto, avere trip sitter, avere pronte cose calmanti (musica rilassante, familiare, eventuali farmaci ansiolitici per emergenza anche se raramente servono). È come applicare un protocollo rituale in micro scala.
Il “Rinascimento Psichedelico” e l’Evoluzione di Set/Setting Clinico
Negli ultimi 10-15 anni stiamo vivendo una rinascita della ricerca psichedelica clinica dopo decenni di blocco (dovuto al proibizionismo anni ‘70). I risultati finora sono promettenti e se tutto continua, entro pochi anni terapie con psilocibina e MDMA potrebbero essere approvate. Ciò porta l’attenzione sul fatto che:
- Il modello clinico attuale per gli psichedelici è strettamente basato su set e setting ottimali – proprio in eredità dall’esperienza storica. Ad esempio, la MAPS (Multidisciplinary Association for Psychedelic Studies) nei suoi manuali per terapeuti MDMA enfatizza dettagli: predisporre la stanza, fare un’incontro per conoscere bene il paziente e farlo sentire al sicuro (build trust), avere oggetti di confort (coperte, simboli spirituali se il paziente li apprezza, ecc.).
- Si è formalizzato il ruolo del “sitter” come co-terapeuta: solitamente due (una donna e un uomo), come detto, per evitare dinamiche di trasfert complicate e offrire un equilibrio. Hanno un atteggiamento non direttivo durante l’esperienza ma sono presenti e rassicuranti (paziente sa che può aprire gli occhi e vedere un volto amico se serve). Viene definito un contratto terapeutico prima: il paziente sa che qualsiasi cosa succeda i terapeuti sono lì per lui, e che può lasciarsi andare e esprimere emozioni anche intense senza timore di giudizio.
- La musica è calibrata: studi hanno identificato playlist che accompagnano la curva temporale dell’effetto (inizio tranquillo, picco con musica evocativa che può stimolare catarsi, fase finale con brani sereni per reintegrare la realtà). La musica funge da “setting sonoro” e può modulare l’umore – è di fatto parte della terapia.
- C’è anche attenzione a dettagli culturali: come nel esempio citato di Monnica Williams che adattò l’ambiente per partecipanti di minoranze etniche, rimuovendo elementi potenzialmente trigger di oppressione (quadri coloniali in un hotel dove facevano training, perché alcuni partecipanti di colore si sentirono a disagio con immagini di bianchi a caccia – segno che persino la decorazione dello spazio deve considerare il background culturale del soggetto). Questo è set/setting su misura: capire l’identità del paziente e creare un setting inclusivo.
- La differenza rispetto al passato è che ora si raccolgono dati sistematici su come set e setting influenzano esiti clinici. E c’è un fiorente campo di “Psychedelic therapy research” che studia ad esempio: come le aspettative del paziente correlano all’esito, o se la personalità (es. alto “openness” = più reazioni positive?; neuroticismo = più ansia durante?), e come preparazione e integrazione influiscono sul mantenimento dei benefici. Questo è un bel loop dove i concetti di Zinberg vengono quantificati e rigorizzati:
- Ad esempio, uno studio ha trovato che un senso di “resa” (letting go) del paziente durante l’esperienza è associato a migliori risultati – e ciò è correlato al fatto di aver avuto fiducia nei terapeuti e contesto (set).
- Chi ha avuto un “bad trip” clinico (momenti di panico forte) spesso comunque trae beneficio se i terapeuti l’hanno aiutato a attraversarlo – indicando che anche esperienze difficili possono diventare curative in un contesto sostenuto (a differenza di esperienze difficili in contesti ricreativi senza supporto che possono lasciare traumi).
- Le misure di “mystical experience” o “ego dissolution” durante la seduta (che sono soggettive) correlano a riduzioni di depressione più delle misure di intensità fisica. Ciò suggerisce che non è solo “far provare tanto”, ma far provare qualcosa di qualitativamente significativo – il setting e il set (intenzioni spirituali ad esempio) facilitano dimensioni mistiche.
Influenza sulla cultura generale: Mentre la terapia psichedelica è ancora per pochi (sperimentale), l’attenzione mediatica su di essa sta reimmettendo nel discorso pubblico il concetto di set e setting. Tante persone leggono articoli su come “con l’aiuto della psicoterapia e in ambiente controllato, l’LSD può aiutare la dipendenza da alcol”, etc. Questo pian piano rimuove lo stigma dai psichedelici (visti come pericolosi allucinogeni anni ‘60) e li posiziona come strumenti medici potenziali – il che va di pari passo con l’accettare che il contesto fa la differenza tra medicina e veleno. Un parallelo storico: la ketamina era nota come droga da club (“Special K”), ora è un farmaco antidepressivo riconosciuto – la differenza? Dose, contesto clinico e supervisione. Così LSD o psilocibina: demonizzati come roba che “ti fa impazzire”, ora se ne parla come sostanze che in contesti giusti potrebbero guarire malattie mentali resistenti.
In conclusione, l’ambito psichedelico offre una dimostrazione lampante del Triangolo di Zinberg: più che per qualsiasi altra droga, per LSD & Co la triade risulta indispensabile a spiegare gli esiti. Perciò, storicamente i psichedelici hanno svolto un ruolo nel convincere la comunità scientifica del concetto di set/setting, e oggi vengono usati come cavalli di Troia per reintrodurre quell’approccio psicosociale nella medicina: la psicoterapia psichedelica è quasi un sacramento scientifico del concetto che mente, cervello e ambiente devono allinearsi per generare guarigione.
Cultura e Identità Individuale nel Consumo e nell’Abuso di Sostanze
L’ultimo vertice del Triangolo di Zinberg, il Setting, ci spinge a considerare non solo l’ambiente immediato, ma anche la cultura di appartenenza e l’identità personale dell’individuo. Droga e Set non esistono nel vuoto: la cultura fornisce significati, norme e ruoli, mentre l’identità individuale – il senso di chi siamo – interagisce con l’uso di sostanze, a volte definendolo. Esploreremo qui:
- Come le differenze culturali influenzano gli atteggiamenti verso le droghe e i modelli di consumo (esempi: culture “wet” vs “dry” per l’alcol, sottoculture giovanili differenti).
- Il ruolo dell’identità sociale e di gruppo (peer group, subcultura musicale, etc.) nel incoraggiare o scoraggiare certi usi, nel fornire rituali e legittimazione.
- L’impatto della stigmatizzazione e dell’etichettamento sull’identità di chi usa droghe (come il considerarsi “un tossico” può diventare un’identità totalizzante difficile da scrollarsi).
- Il concetto di identità in recupero e “recovery capital” – come costruire una nuova immagine di sé facilita l’uscita dalla dipendenza.
- Fattori come etnia, genere, orientamento sessuale – comunità marginalizzate spesso hanno pattern di uso particolari legati a stress e identità (es. comunità gay e uso di certi club drugs, minoranze e accesso/ricerca di sollievo).
- La dimensione dell’autostigma e della vergogna interiorizzata: come combatterla favorisce la guarigione (e qui legame con politiche di destigmatizzazione discusse prima).
- Esempi di modelli culturali virtuosi o problematici: es. cultura mediterranea del vino vs binge anglosassone; identità di “gangster” legata all’eroina anni ‘70 vs identità di “ravers salutisti” che promuovono harm reduction.
Influenza delle Culture di Appartenenza
Ogni società ha narrazioni e valori riguardo alle sostanze. Queste costruzioni culturali determinano in gran parte come, quanto e chi consuma, e come vengono interpretati tali comportamenti.
- Culture permissive vs proibitive verso l’alcol: come esempio classico, l’Italia (e i paesi mediterranei) vs la Scandinavia o gli USA del proibizionismo. In Italia l’alcol (vino) è integrato in contesti famigliari, pasti, con moderazione insegnata fin da giovane; ubriacarsi fradici è in genere disapprovato (o almeno lo era tradizionalmente). Questo ha portato storicamente a tassi minori di alcolismo a livello giovanile e a un pattern di consumo più frequente ma meno intenso (drinking everyday a bicchiere di vino, vs nord europeo che beve di rado ma quando beve, sabato sera, esagera: binge). Uno studio negli anni ’70 (Margaret Mead, “Cultural patterns in alcohol use”) notò che culture senza tabù forti sull’alcol e con rituali inclusivi (bere con la famiglia) avevano meno problemi. Al contrario, culture con forti proibizioni (tipo certe comunità protestanti americane) spesso manifestavano paradossalmente pattern di abuso nascosto. Ciò riflette i concetti di Zinberg: le società mediterranee avevano sviluppato sanzioni e rituali efficaci (bere accompagnato da cibo, con la presenza di anziani, contesti di festa collettiva non centrata solo sull’alcol), mentre altrove l’alcol fu demonizzato, quindi relegato fuori dal contesto quotidiano e consumato clandestinamente e in eccesso appena possibile (setting meno controllato).
- Sottoculture giovanili: i gruppi giovanili spesso definiscono identità attorno a musica, abbigliamento e purtroppo a volte sostanze specifiche. Ad esempio:
- La scena Hip-hop anni ’90-2000 in USA glorificava a tratti l’uso di “sizzurp” (sciroppo di codeina con soda) e cannabis, come parte dello stile (identità “Chopped and Screwed” nel Sud). L’identità del rapper di successo veniva associata a bere lean in uno styrofoam cup (immagine iconica). Quindi i ragazzi emulavano questo come status.
- La scena Rave e EDM è stata fortemente associata a MDMA (ecstasy) fin dagli anni ’80-90 in UK e poi globalmente. L’uso di “E” divenne quasi un elemento definitorio della sottocultura rave: l’abbraccio collettivo, l’empatia, l’edonismo pacifico – valori del movimento – erano effettivamente amplificati da MDMA. Quindi qui c’è un esempio di identità culturale (raver) strettamente intrecciata con una droga specifica, al punto che in contesti repressivi si disse “sradichiamo i rave per fermare l’ecstasy” e viceversa – di nuovo dimostra che la droga non è isolata, viaggia con la cultura. L’aspetto interessante è che la sottocultura rave, col tempo, ha anche prodotto anticorpi: ha fortemente spinto la riduzione del danno (test kit, informazione) ed alcuni ravers optano per drogarci di meno o di alternative (tipo musica e danza come high naturali). La cultura può quindi auto-regolarsi (sviluppare sanzioni come “bevi acqua”, “non lasciar solo un amico in difficoltà” – di fatto regole orizzontali di Zinberg).
- La sottocultura punk ed eroina: negli anni ’70 per alcuni gruppi punk l’eroina fu un simbolo di nichilismo e autodistruzione rock (vedi Sid Vicious dei Sex Pistols). L’identità “junkie” fu quasi romanticizzata in certa musica. Questo ovviamente fu un contesto culturale che peggiorò la micro-epidemia di eroina in quell’ambiente. Diversamente, altre sottoculture punk/hardcore (straight edge) rifiutarono completamente le droghe come atto di ribellione salutare – loro identità fiera era “niente alcool, niente fumo, niente droghe”. E quell’identità di gruppo proteggeva i membri dall’uso, offrendo appartenenza e approvazione sociale per l’astinenza.
- Culture religiose: Religioni diverse hanno diversi precetti. I musulmani osservanti non consumano alcol (haram), e infatti in società islamiche tradizionali il tasso di alcolismo è storicamente basso – però col contraltare che se qualcuno beve, deve farlo di nascosto (setting clandestino) e talvolta in modo pericoloso (es. alcol autoprodotto non controllato, ecc.). Alcune sette religiose usano sostanze: es, i Rastafariani integrano la cannabis come sacramento (e raramente la associano a comportamenti autodistruttivi; anzi la venerano come erba di saggezza – il contesto spirituale ne modera l’uso).
- Valori culturali e vulnerabilità: Studi (come quelli su popolazioni latine negli USA) hanno trovato che forte adesione a valori tradizionali (es. familismo, religiosità) può proteggere i giovani dall’abuso. Mentre la discriminazione culturale (es. minoranze che si sentono rifiutate dalla società dominante) aumenta il rischio. Questo evidenzia come l’identità culturale e il sentirsi parte di un gruppo stimato vs stigmatizzato influenza il set (autostima, stress) che a sua volta influenza l’uso.
Identità Personale, Stigma e Dipendenza
L’identità individuale – ovvero come una persona vede sé stessa – può essere modellata dall’esperienza di consumo di sostanze e a sua volta influenzare il percorso di consumo:
- Quando una persona entra in una fase di dipendenza, spesso l’identità viene colonizzata dal ruolo di “tossicodipendente”. Soprattutto perché la società la etichetta così, ma poi lo crede anche lei stessa: “Sono un drogato”. Questo può diventare un circolo vizioso: se uno sente che quella è la sua identità principale, fa fatica a immaginare di uscirne (anche se smettesse di usare, chi sarebbe? La droga definiva le sue giornate e la sua rete sociale). Lo stigma esterno viene interiorizzato come vergogna: “non valgo nulla, tanto finirò sempre per usare, è la mia natura debole”. Questi sentimenti minano la capacità di recupero. John Kelly, ricercatore, evidenzia che stigma internalizzato è correlato a minor tasso di trattamento e maggior rischio di ricaduta.
- Per questo, i programmi efficaci spesso lavorano su costruire una nuova identità positiva. Ad esempio, nelle comunità terapeutiche, i membri prendono ruoli (capo squadra lavoro, responsabile cucina, etc.) e vengono chiamati “residents”, “students” ecc., non “tossici”. Nella loro micro-società acquisiscono identità di persone affidabili, solidali – integrando valori pro-sociali.
- Un caso particolare è l’identità negli approcci di 12 Passi: qui da un lato il primo passo è “sono alcolista/tossicodipendente” – quindi di fatto appropriazione dell’etichetta, ma in un contesto di accettazione, non di giudizio. Paradossalmente, chiamarsi “alcolista” all’interno di AA non porta vergogna, perché è condiviso e visto come punto di partenza per migliorarsi. Poi con i passi successivi, la persona ricostruisce se stessa come un individuo spirituale in recupero. Quindi si passa da “alcolista attivo distruttivo” a “alcolista in recupero che aiuta altri”: l’identità finale non è di uno stigma ma di membro utile della comunità. Molti riferiscono che quell’identità di “persona in via di guarigione” (in NA si portano ciondoli col numero di anni puliti con orgoglio, invertendo il segno del stigma) è potente per mantenere la sobrietà.
- Il concetto di Recovery Capital nella ricerca attuale indica l’insieme di risorse che facilitano il recupero, includendo aspetti sociali (supporto familiare), umani (competenze, salute), finanziari, e culturali (valori, identità). Un forte recovery capital è un fattore protettivo. Avere un’identità occupazionale (“sono un buon cuoco”) o parentale (“padre premuroso”) può dare motivazione per smettere o continuare l’astinenza. Sovente i trattamenti cercano di far leva su queste identità alternative o di costruirne di nuove (ad esempio, far riscoprire passioni creative o sportive all’ex dipendente in modo che possa definirsi “un musicista” invece che “un ex tossico”).
- Peer influence e identità di gruppo: Durante l’adolescenza, i pari contano tantissimo. Se il gruppo con cui uno si identifica fuma canne e sfotte chi non lo fa, il ragazzo inizierà per appartenenza (coazione all’identità di gruppo). Viceversa, se il gruppo è devoto allo sport e disapprova le droghe, quell’identità di “atleta” può proteggere. Ciò spiega perché spesso i interventi preventivi tentano approcci di peer education: usare leader giovanili che promuovano identità alternative (es. “si può essere cool e divertirsi senza sballarsi”).
- Minoranze e identità multiple: Una persona che appartiene a una minoranza (etnica, sessuale, etc.) può sperimentare stress addizionale (teoria del minority stress per LGBT per esempio). Se quell’identità minoritaria è causa di stigma esterno, la persona può usare la droga per alleviare l’ansia o il dolore del rifiuto (self-medication sociale). Ad esempio, negli anni dell’epidemia di HIV, i gay facevano uso elevato di depressivi e stimolanti – parte per far fronte allo stress omofobia e all’angoscia AIDS. Oggi ancora, tassi di uso problematico di sostanze sono più alti in popolazioni LGBTQ rispetto a coetanei etero, in parte a causa di stigma e traumi (Set) e in parte perché la cultura gay maschile per decenni ha avuto come fulcro di socialità bar e club (Setting di alcol e party drugs). Interventi efficaci qui combinano destigmatizzazione (a livello macrosociale) e programmi su misura (affrontare traumi, creare spazi sober LGBT).
- “Addict identity” come risorsa: Paradossalmente, alcune identità derivate dall’esperienza di dipendenza, quando rielaborate, possono generare resilienza. Molti ex-dipendenti attivi come counselor dicono “sono un ex tossico e questo mi rende in grado di aiutare altri come me” – quindi quell’identità passata, invece di rimanere uno stigma, diventa un distintivo di competenza ed empatia. Movimenti di advocacy di persone con SUD (es. International People who Use Drugs network) stanno cercando di rivendicare un ruolo, un po’ come fecero disabili o malati di mente nei movimenti antistigma. L’idea è creare un’identità collettiva positiva (“non siamo reietti, siamo persone con pari dignità e chiediamo politiche giuste”), che contrasti l’identità negativa imposta.
- Famiglia e ruoli: L’identità di un individuo è anche definita dai suoi ruoli familiari – e la tossicodipendenza li sconvolge (figlio passa a ruolo di “problema”, genitore passa a “codipendente” o “salvatore”, ecc.). Il trattamento di solito cerca di ristabilire ruoli sani: far tornare il figlio a essere responsabile e fidato, i genitori a sostenitori ma non controllori ossessivi, etc. Così l’identità familiare con la persona può guarire (non viene più visto come la pecora nera ma come un membro che ha avuto una malattia ed è guarito). Questo è cruciale per prevenire ricadute: se esce dalla rehab e la famiglia continua a vederlo come “il tossico a rischio”, quell’etichetta può divenire profezia auto-avverante per stress e mancanza di fiducia.
Cultura, Politiche e Identità
Già toccato prima, ma ribadiamo:
- Le politiche drogate influenzano l’identità pubblica delle persone che usano sostanze. Se la legge tratta tutti come criminali, la percezione che l’opinione pubblica ha e che il consumatore ha di sé è di devianza – difficile cercare aiuto se ciò significa ammettere di essere un “delinquente”. Se invece la politica definisce l’uso come questione di salute, l’individuo può vedersi come “paziente” o “persona in bisogno”, identità che consente di chiedere aiuto senza tanto stigma.
- Il linguaggio nella politica e nei media conta: parlare di “epidemia di oppiacei” come crisi sanitaria vs “invasione di spacciatori e tossici” come crisi criminale costruisce due narrative identitarie diverse per gli attori coinvolti (nel primo caso i tossicodipendenti possono essere visti come vittime di aziende farmaceutiche e di sistema sanitario lacunoso, nel secondo come complici di criminalità – guarda come in USA la percezione pubblica di chi è colpito da oppiacei è più compassionevole, forse perché colpisce bianchi di classe media, e quindi li dipingono come vittime di Big Pharma).
- Media e stereotipi: Fino a qualche decennio fa, film e TV mostravano tossicodipendenti come personaggi unidimensionali tragicomici o malvagi. Ora iniziano a comparire rappresentazioni più sfumate (serie come “Euphoria” che, pur con licenze drammatiche, cercano di mostrare la psicologia dietro l’uso e un contesto familiare). Questo influisce sulla cultura: se i giovani crescono vedendo ritratti realistici, possono sviluppare più empatia e anche attenzione ai rischi. Quindi cultura mediatica crea cornici di interpretazione che poi l’individuo internalizza o contro cui reagisce.
Integrazione: Persona come nodo di cultura e biografia
In fin dei conti, il modello di Zinberg, includendo cultura e identità, ci ricorda che la dipendenza è un fenomeno umano totale: biologico, psicologico e culturale. L’individuo è al centro di forze multiple:
- Le sue predisposizioni e traumi (set interno),
- Le sostanze che incontra (drugs),
- Il tessuto sociale e simbolico in cui vive (setting dall’ambiente immediato fino alla società).
Per rispondere efficacemente alla dipendenza, bisogna quindi:
- Agire a livello culturale per generare contesti protettivi e significati positivi. Ciò può voler dire educare i giovani a formarsi identità ricche (sportivo, artista, volontario…) che non lascino il vuoto riempito dalla droga; vuol dire promuovere culture dell’uso responsabile dove l’uso avviene – es. movimenti di nightlife safer dancing; vuol dire anche combattere stigma in tutti i settori così che “tossicodipendente” non sia più una macchia indelebile sulla reputazione di una persona, ma solo una condizione transitoria e recuperabile.
- Lavorare con l’individuo sulla sua narrazione di sé: in terapia spesso si riscrive la “storia personale” in modo che la persona non sia definita dai suoi errori ma dalle sue forze nel superarli. Esempio: far notare al paziente “sei sopravvissuto a tanti traumi, questo mostra che sei resiliente” invece di “hai rovinato tutto con la droga”; quell’inquadramento permette un’identità di sopravvissuto forte, non di vittima impotente.
- Considerare l’appartenenza come bisogno essenziale: come disse un detto nel recovery “il contrario di addiction è connection”. Favorire il reinserimento sociale, i legami affettivi, il trovare gruppi dove si sente accettato (che sia un gruppo di NA, una squadra di calcio amatoriale, una classe di yoga, una chiesa – dipende dall’individuo). Quando uno si sente parte di qualcosa di più grande e con valore, è meno incline a tornare alla condotta autolesiva isolata.
In sintesi, cultura e identità operano a tutti i livelli della catena di dipendenza:
- Prima: influenzano l’approccio all’uso (norme protettive o rischiose).
- Durante: modulano l’esperienza (che significato do all’essere sballato? Mi vede come un ribelle figo o come un fallito? Ciò incide su come procedo).
- Dopo: determinano la capacità di recupero (posso diventare “un ex tossico felice” o rimarrò “per sempre tossico” a miei occhi? La cultura e il supporto sociale lo condizionano).
Il Triangolo di Zinberg abbraccia tutto ciò – ed è un promemoria che dietro ogni “consumatore di droga” c’è una persona con una storia, un contesto, un volto culturale. Riconoscendo questo, le risposte alla dipendenza diventano più umane ed efficaci, perché non puntano solo a togliere la sostanza, ma a riempire e trasformare la vita della persona in tutte le sue dimensioni.
Conclusione
Abbiamo percorso in dettaglio il concetto del Triangolo di Zinberg (Drug, Set, Setting) e le sue molteplici ramificazioni. Lungo questo viaggio, è emerso un quadro chiaro: la relazione tra gli esseri umani e le droghe è un fenomeno complesso e sfaccettato, che non può essere spiegato – né affrontato – considerando solo la sostanza chimica o solo la volontà dell’individuo in astratto.
Riassumendo i punti chiave:
- Il modello teorico di Norman Zinberg ha rivoluzionato negli anni ’70 la comprensione delle dipendenze, spostando l’attenzione dal paradigma semplicistico “droga malefica = dipendenza inevitabile” a un paradigma interattivo: gli effetti di una sostanza psicoattiva dipendono dal Drug (proprietà farmacologiche), dal Set (la persona che la assume: il suo corpo, la sua psiche, le sue aspettative) e dal Setting (il contesto ambientale, sociale e culturale in cui avviene il consumo). Questi tre fattori interconnessi determinano non solo l’esperienza acuta ma anche i rischi di sviluppare un uso problematico.
- Implicazioni cliniche e psicosociali: Adottare il modello di Zinberg in ambito sanitario significa valutare e trattare la dipendenza in modo olistico. L’approccio triadico ha mostrato vantaggi nel prevenire le ricadute (intervenendo sui trigger ambientali e sui bisogni psicologici) e nel personalizzare le terapie. Oggi le linee guida sul trattamento delle SUD raccomandano interventi integrati: terapia farmacologica (per il fattore droga), supporto psicologico (per il set) e interventi sociali (per il setting), riflettendo proprio l’insegnamento di Zinberg La riduzione del danno, la decriminalizzazione e i programmi di recupero centrati sulla dignità del paziente sono dirette emanazioni pratiche di questa visione.
- DSM-5-TR e Zinberg: Pur operando su piani diversi (uno è un manuale diagnostico dei sintomi, l’altro un modello esplicativo), abbiamo visto come i concetti di Zinberg possano arricchire l’interpretazione dei criteri diagnostici e guidare piani terapeutici su misura. Il DSM-5-TR riconosce, tra i criteri di disturbo da uso, dimensioni di controllo individuale compromesso, impairment sociale, uso rischioso e dipendenza fisica – che corrispondono rispettivamente agli effetti del set, del setting, dell’interazione individuo-ambiente e del fattore droga. Il Triangolo fornisce il “perché” di quei criteri e indica su quali leve agire per migliorarli (es. lavorare sul contesto per ridurre i criteri di uso in situazioni rischiose, potenziare le risorse personali per migliorare il controllo, ecc.).
- Confronto con altri modelli: Il modello di Zinberg risulta altamente compatibile con il moderno approccio bio-psico-sociale – di cui rappresenta una specifica declinazione nel campo delle sostanze – e con i modelli di apprendimento comportamentale, integrando però aspetti cognitivi e sociali che i comportamentisti puri trascuravano. Si sposa bene con la self-medication hypothesis, sottolineando che molti usi di droghe sono tentativi di compensare sofferenze interne. Allo stesso tempo, bilancia il modello neurobiologico riconoscendo le basi cerebrali della dipendenza ma evitando determinismi riduzionisti: il cervello è plasmato dall’ambiente e viceversa, e anche i neuroadattamenti più radicati possono essere modulati tramite interventi su set e setting (apprendimento, nuovi contesti, nuove connessioni). Infine, il netto contrasto con il modello morale/punitivo ne evidenzia il pregio umanistico: Zinberg ci invita a vedere il consumatore di droghe non come un “peccatore” da condannare, ma come una persona influenzata da fattori modificabili – una prospettiva che apre alla compassione e al cambiamento efficace.
- Politiche sulle droghe e società: L’adozione dei principi di Zinberg a livello di politiche pubbliche porta a strategie pragmatiche di riduzione del danno, de-stigmatizzazione e regolamentazione controllata. Abbiamo visto come varie nazioni abbiano ottenuto successi riducendo overdose e malattie con programmi di scambio siringhe, stanze del consumo sicuro, terapie sostitutive e decriminalizzazione del consumo. Queste misure discendono dall’idea che non si può eliminare la droga dalla società, ma si può gestire il contesto in cui è usata per minimizzare i danni. Allo stesso modo, la regolamentazione legale di alcune sostanze (cannabis in primis) riflette la scelta di riportare il fattore Drug sotto controllo statale, togliendolo all’incertezza del mercato nero – in armonia con l’osservazione di Zinberg che la purezza e le modalità di accesso sono determinanti negli esiti. La de-stigmatizzazione, sia tramite linguaggio non giudicante sia attraverso l’inclusione delle persone con vissuto di dipendenza nei processi decisionali, è fondamentale per ricostruire quel Setting sociale attorno al consumatore che promuova la guarigione invece che l’emarginazione.
- Neuroscienze e Triangolo di Zinberg: Le scoperte neuroscientifiche degli ultimi decenni hanno, in un certo senso, validato e approfondito il modello di Zinberg. Sappiamo oggi che le droghe attivano il sistema dopaminergico di ricompensa in misura molto superiore agli stimoli naturali, spiegando la potenza del fattore Drug. Sappiamo anche che lo stress ambientale, il supporto sociale e i fattori psicologici influenzano a livello neurobiologico la vulnerabilità e il recupero – il che è la traduzione in termini scientifici di come Setting e Set possano “entrare nel cervello”. I neuroadattamenti come tolleranza, craving condizionato e deficit di controllo esecutivo descrivono il meccanismo per cui, una volta instaurata la dipendenza, l’individuo fatichi a modificare il proprio comportamento. Ma la plasticità cerebrale offre anche speranza: col tempo e con esperienze correttive, molti cambiamenti cerebrali possono regredire o essere compensati. Ciò enfatizza l’importanza di offrire alle persone nuovi set e setting positivi per permettere al cervello di “reimparare” la gratificazione e l’equilibrio senza droghe.
- Psichedelici come caso di studio: Abbiamo dedicato un’ampia parte ai psichedelici perché essi incarnano forse in modo paradigmatico il Triangolo di Zinberg. La loro riscoperta in ambito terapeutico ha messo in luce come la stessa sostanza possa essere un’arma a doppio taglio – curativa o pericolosa – a seconda di come viene somministrata, con quali preparativi e in quale ambiente. Gli studi clinici con psilocibina e MDMA mostrano risultati straordinari quando Drug è inserito in un Set di intenzione di guarigione e Setting di supporto psicoterapeutico. Ciò non fa che ribadire su base scientifica moderna l’antico insegnamento: non sono le droghe di per sé a portare salvezza o dannazione, ma il modo in cui le utilizziamo.
- Influenza della cultura e identità: Infine, abbiamo riflettuto su come la cultura di una persona e la sua identità plasmino il suo rapporto con le sostanze. L’uso di droghe può essere un comportamento appreso socialmente – sia per emulazione di modelli (adolescente che fuma perché è “figo” nel suo gruppo) sia come tentativo di conformarsi o ribellarsi ai valori dominanti. L’identità di “dipendente” può a sua volta imprigionare l’individuo in un circolo di stigma e autostigma, e per uscirne è spesso necessario un processo di ridefinizione del sé (diventare “una persona in recupero”, ritrovare ruoli sociali positivi, ecc.). Tutto questo relega la dipendenza non al capriccio individuale o al determinismo farmacologico, ma la colloca entro dinamiche collettive. Come società, ciò significa che dobbiamo creare contesti culturali che riducano la spinta verso consumi distruttivi (promuovendo senso di appartenenza, scopi di vita, supporto ai vulnerabili) e che accolgano chi inciampa invece di respingerlo.
In conclusione, il Triangolo di Zinberg ci insegna una lezione fondamentale: per comprendere e affrontare il fenomeno delle droghe, dobbiamo abbandonare le visioni unidimensionali. Non esistono soluzioni semplici come “basta proibire la sostanza” o “basta che uno abbia forza di volontà”. Serve piuttosto un approccio integrato e compassionevole che consideri tutti e tre gli angoli:
- La sostanza in sé, con la sua farmacologia – da conoscere scientificamente, regolare e, dove possibile, sostituire con alternative meno dannose (come nel caso delle terapie sostitutive per oppiacei).
- L’individuo, con la sua biologia e la sua storia interiore – da curare come paziente, aiutare a sanare ferite emotive e sviluppare resilienza e consapevolezza (attraverso psicoterapia, empowerment personale, trattamento di comorbidità).
- L’ambiente, dalla microdimensione (famiglia, amici, routine quotidiana) fino alla macro (società, leggi, cultura) – da trasformare in senso favorevole alla salute: costruire comunità di supporto, offrire opportunità economiche e di realizzazione, ridurre stigma e isolamento.
Solo intervenendo sinergicamente su questi tre fronti possiamo sperare di prevenire efficacemente le dipendenze, aiutare chi ne soffre a uscirne e minimizzare i danni sociali e individuali correlati all’uso di droghe.
Il modello di Norman Zinberg, a decenni dalla sua formulazione, si mostra più attuale che mai, fornendo una bussola tanto agli operatori sanitari quanto ai policy-maker. Esso ci ricorda, in ultima analisi, una verità profondamente umanistica: il rapporto con le droghe è un riflesso del rapporto dell’uomo con sé stesso e con il proprio ambiente. Cambiando quest’ultimo in meglio e fornendo all’individuo comprensione e strumenti, è possibile trasformare anche il primo. Invece di vedere la droga come un nemico esterno onnipotente, dovremmo vederla come parte di un triangolo che, con conoscenza e intervento, possiamo riequilibrare. È un messaggio di realismo ma anche di speranza: se Droghe, Individui e Contesti interagiscono, allora agendo su individui e contesti possiamo davvero fare la differenza, e guidare molte vite da un destino di distruzione a un percorso di recupero e reintegrazione.
In definitiva, “Il Triangolo di Zinberg” non è solo uno schema teorico, ma un invito a guardare alle dipendenze in modo tridimensionale e a rispondere ad esse con strategie altrettanto multi-sfaccettate, radicate nella scienza e nella comprensione dell’esperienza umana. Con questa guida, speriamo di aver reso omaggio a quella visione e fornito al lettore una comprensione approfondita del perché – e soprattutto del come – il modello Drug-Set-Setting può aiutarci a costruire un approccio più efficace e umano alle droghe nella società contemporanea.
Lascia un commento