Immaginate una persona che, a distanza di anni da un evento traumatico, si ritrova con il cuore in gola e il respiro corto al solo rumore di una sirena. Il corpo reagisce come se il pericolo fosse di nuovo reale, anche se la mente razionale sa che è al sicuro. In situazioni così, le parole spesso non bastano: non si può “ragionare via” la paura, perché è il corpo a parlare. Ed è proprio qui che interviene il Trauma Resiliency Model (TRM), un approccio terapeutico innovativo che insegna a sentire e regolare il trauma attraverso il corpo, restituendo speranza e strumenti concreti sia a terapeuti sia a chi ha vissuto eventi traumatici.
In questo articolo approfondito esploreremo la storia e le basi teoriche del TRM, un modello definito “bottom-up” e centrato sulle sensazioni corporee. Scopriremo le sue 9 abilità chiave – dalle tecniche di grounding alle strategie di pendolazione – che aiutano a riportare equilibrio nel sistema nervoso e a trasformare ricordi dolorosi. Approfondiremo il concetto di “zona di resilienza”, uno spazio interno di equilibrio (simile alla finestra di tolleranza di cui parla Daniel Siegel) entro cui possiamo affrontare lo stress senza esserne sopraffatti. Vedremo inoltre come queste abilità possono essere applicate nella vita quotidiana dai pazienti stessi per gestire ansia, flashback e difficoltà emotive, e presenteremo esempi concreti – piccole storie cliniche e aneddoti – per dare vita ai concetti.
Il linguaggio sarà semplice e narrativo, adatto tanto a terapeuti esperti quanto a lettori non specialisti o a chi, dopo aver vissuto un trauma, vuole capire come poter guarire attingendo alle proprie risorse innate. Non servono tecnicismi eccessivi, ma accuratezza e chiarezza: il TRM è un “modello di speranza” – come lo definisce la sua ideatrice Elaine Miller-Karas – e merita di essere raccontato in modo accessibile e coinvolgente. Iniziamo dunque questo viaggio alla scoperta della resilienza che già esiste dentro di noi, aspettando solo di essere risvegliata.
Alle origini del TRM: storia e ispirazioni di un “modello di speranza”
Il Trauma Resiliency Model nasce ufficialmente intorno al 2015, grazie al lavoro di Elaine Miller-Karas, assistente sociale clinica americana e co-fondatrice del Trauma Resource Institute in California. Miller-Karas, insieme alla collega Laurie Leitch, sviluppò inizialmente il Community Resiliency Model (CRM), un programma di auto-aiuto comunitario pensato per trasmettere semplici abilità di regolazione emotiva alle persone colpite da eventi difficili (dai sopravvissuti a disastri naturali ai membri di comunità ad alto stress). Sulla base di quel nucleo di abilità di resilienza “per tutti”, Miller-Karas elaborò il Trauma Resiliency Model come intervento clinico completo per il trattamento del trauma, destinato a terapeuti e pazienti in un contesto terapeutico vero e proprio.
Fin da subito il TRM si è distinto come un approccio somatico e “bottom-up”: invece di partire dal racconto dettagliato dell’evento traumatico o dall’analisi cognitiva dei pensieri, il TRM parte dalle sensazioni corporee. Questa prospettiva è fortemente influenzata dalle ricerche sul trauma e il corpo emerse negli ultimi decenni. Ad esempio, il lavoro del medico Peter Levine (fondatore del metodo Somatic Experiencing) ha mostrato come gli animali, dopo un pericolo, “scaricano” la tensione fisica intrappolata attraverso movimenti istintivi, evitando così il congelamento del trauma nel sistema nervoso. Levine ha introdotto concetti come la titolazione (esposizione graduale al ricordo traumatico a piccole dosi) e la pendolazione (oscillazione tra sensazioni piacevoli e sensazioni traumatiche) – tecniche che il TRM ha integrato esplicitamente fra le sue abilità chiave. Allo stesso modo, le idee del celebre psichiatra Bessel van der Kolk (autore de Il corpo accusa il colpo, The Body Keeps the Score) hanno rafforzato la consapevolezza che “il corpo conserva la memoria del trauma” e che spesso le parole non bastano: serve coinvolgere il corpo nel processo di guarigione.
Un’altra influenza fondamentale è la Teoria Polivagale del neuroscienziato Stephen Porges. Porges ha rivoluzionato la comprensione del sistema nervoso autonomo spiegando che il nostro nervo vago – il lungo nervo che collega cervello, cuore, visceri e molti organi – media diversi stati di risposta allo stress: uno stato di sicurezza e connessione sociale (vago ventrale), lo stato di attacco-fuga (sistema simpatico) e lo stato di spegnimento o collasso (vago dorsale). Questi stati costituiscono veri e propri “circuiti di sopravvivenza” automatici. Miller-Karas ha abbracciato la teoria polivagale e l’ha resa accessibile ai pazienti: nel TRM si insegna a riconoscere quando si è in uno stato di iper-attivazione (attacco/fuga, allerta, panico) o ipo-attivazione (collasso, torpore, “congelamento”) e come ritornare allo stato ottimale di sicurezza. Come spiega Miller-Karas, il nostro sistema nervoso ha una “progettazione elegante” che gli consente non solo di reagire al pericolo, ma anche di tornare all’equilibrio e guarire, se gli forniamo il giusto supporto. In altre parole, dentro ciascuno di noi esistono meccanismi innati di resilienza: il TRM si propone di attivarli e rafforzarli.
Va sottolineato che il TRM non è pensato per sostituire altre terapie, ma può integrarsi con esse. È compatibile con approcci tradizionali (ad es. terapia cognitivo-comportamentale) così come con EMDR, mindfulness, terapia narrativa, ecc. In effetti, molti terapeuti formati in TRM lo usano come “base di sicurezza” somatica su cui innestare altre tecniche: ad esempio, prima di affrontare con EMDR un ricordo traumatico, possono impiegare le abilità di regolazione del TRM per assicurarsi che il paziente abbia sufficienti risorse per tollerare l’attivazione emotiva. Non a caso, il TRM è stato definito un modello “psico-biologico” integrato, che unisce la comprensione psicologica (emozioni, pensieri, comportamenti) alla regolazione biologica (sensazioni, riflessi neurofisiologici).
Elaine Miller-Karas, nel suo libro Building Resilience to Trauma (2015), chiama il TRM il suo “modello di speranza”. La speranza risiede nell’idea che anche dopo “le più terribili esperienze di vita, è possibile ritrovare la speranza e trasformare radicalmente il percorso della nostra vita”. Questa trasformazione avviene riscoprendo la saggezza del corpo: “Non dobbiamo rimanere intrappolati dalle tempeste che sconvolgono il nostro corpo”, ama dire Miller-Karas. Il TRM insegna proprio a “andare con il sistema nervoso, non contro di esso”, lavorando con le emozioni in modo nuovo e più sicuro. Invece di forzare il racconto o la rievocazione del trauma, il terapeuta TRM segue attentamente le reazioni somatiche del paziente momento per momento, guidandolo con delicatezza verso la resilienza.
Le basi neurobiologiche: quando il trauma “sconvolge” il sistema nervoso
Per capire a fondo il TRM, occorre una breve incursione nella neurobiologia del trauma. Quando viviamo un evento traumatico o molto stressante, il nostro sistema nervoso autonomo entra in azione per proteggerci. Possiamo immaginarlo come un sistema a tre livelli (qui semplifichiamo concetti dalla teoria polivagale di Porges e dal modello del “triune brain” di Paul MacLean):
- 1) Il cervello rettiliano (sopravvivenza) – il livello più primitivo, legato al tronco encefalico – governa le risposte istintive di attacco, fuga o congelamento. È da qui che parte la scarica di adrenalina che ci mette in allerta o, se il pericolo appare insormontabile, ci fa “spegnere” immobilizzandoci.
- 2) Il sistema limbico (emotivo) – la parte di mezzo del cervello, sede di amigdala e altri centri emozionali – attribuisce colore affettivo all’esperienza. L’amigdala è l’allarme che rileva la minaccia e avvisa tutto il sistema (“Attenzione, è pericoloso!”), innescando le risposte di livello 1.
- 3) La neocorteccia (pensiero) – la parte più evoluta, sede delle funzioni cognitive superiori – in condizioni di calma aiuta a contestualizzare e razionalizzare (“È solo un film horror, non un pericolo reale”). Tuttavia, sotto trauma intenso, la corteccia spesso va “offline”: pensare lucidamente durante un attacco di panico o mentre riviviamo un flashback è quasi impossibile, perché i centri di sopravvivenza dominano la scena.
Dopo un trauma, capita che questi sistemi rimangano deregolati. In pratica, il cervello di sopravvivenza continua a suonare falsi allarmi anche quando non c’è più pericolo. È per questo che persone con disturbo post-traumatico da stress (PTSD) possono sobbalzare a rumori forti, avere ipervigilanza costante o al contrario sentirsi insensibili e distaccate: il loro sistema nervoso oscilla tra uno stato di iper-attivazione simpatica (“lotta o fuggi” perenne, con ansia, insonnia, irritabilità, allerta) e uno di ipo-attivazione (“congelamento” emotivo, intorpidimento, senso di morte interiore). Spesso oscillano da un estremo all’altro senza riuscire a mantenere a lungo lo stato intermedio di calma vigile. Questo stato intermedio è ciò che il TRM chiama Resilient Zone, la zona di resilienza.
Nella prospettiva del TRM (in linea con concetti come la finestra di tolleranza di Siegel), i sintomi da stress traumatico non sono segni di follia o debolezza di carattere, ma comuni risposte biologiche a eventi estremi. Il corpo e il cervello hanno fatto del loro meglio per tenerci in vita di fronte alla minaccia; solo che, quando quella minaccia non è stata completamente elaborata, restano “inceppati” in modalità sopravvivenza. Come afferma il Trauma Resource Institute, “i sintomi non si possono semplicemente ‘parlare via’, ma si possono ‘sentire via’”. Cioè, non basta comprendere intellettualmente il proprio trauma: bisogna risolverlo a livello sensoriale, nel corpo.
Questa idea – che può sembrare poetica – in realtà poggia su solide evidenze scientifiche. Studi di neuroimaging mostrano che, quando una persona rivive un trauma, si attivano fortemente le regioni subcorticali (amigdala, ippocampo, tronco encefalico), mentre aree del linguaggio e della logica si zittiscono. Ecco perché molti traumatizzati faticano a raccontare coerentemente cosa hanno vissuto: il ricordo è frammentato e immagazzinato come sensazioni corporee, immagini, emozioni grezze, più che come una storia con un inizio e una fine. Chi ha subito traumi spesso dice “so che ora sono al sicuro, ma sento come se non lo fossi”. Quel sentire è reale: è il corpo in cui l’esperienza traumatica si è “scritta” sotto forma di dolori cronici, tensioni muscolari, tachicardie improvvise, insonnie e incubi, oppure intorpidimento e dissociazione (sensazione di essere scollegati da sé stessi o dal mondo).
Il TRM, allora, insegna innanzitutto a sviluppare una nuova consapevolezza di queste sensazioni. Invece di esserne spaventati o travolti, il paziente impara a osservarle come segnali biologici e a gestirle con apposite tecniche, in modo da riportare gradualmente il sistema nervoso in equilibrio. È un po’ come diventare piloti di sé stessi durante una tempesta: anziché farsi sballottare inconsapevolmente dalle turbolenze interne, si impara a leggere gli strumenti di bordo (i segnali del corpo) e a muovere i comandi (respiro, movimenti, attenzione) per attraversare la tempesta e tornare a ciel sereno.
Di fondamentale importanza è il concetto di neuroplasticità: il cervello e il sistema nervoso possono cambiare e imparare nuovi modi di reagire, a qualsiasi età. Ogni volta che pratichiamo un’abilità del TRM – ad esempio fare un esercizio di grounding per calmare la mente – stiamo “allenando” nuovi circuiti neuronali. Come dice un noto principio neuroscientifico, “neuroni che sparano insieme si legano insieme” (“what fires together, wires together”): ripetere esperienze di sicurezza e autorilassamento crea nuove connessioni che renderanno sempre più facile, col tempo, tornare alla calma dopo uno stress. In pratica, stiamo rinforzando la nostra resilienza biologica.
Prima di addentrarci nelle abilità pratiche del modello, visualizziamo graficamente ciò di cui stiamo parlando. La figura seguente illustra i diversi stati del sistema nervoso di cui abbiamo discusso – uno stato ottimale di equilibrio e connessione (in mezzo) e due stati estremi di difesa, alti e bassi – secondo la teoria di Porges. Questa mappa aiuta a riconoscere dove ci troviamo in un dato momento e rappresenta l’obiettivo del TRM: aiutarci a restare o ritornare nella nostra “zona resiliente” invece di restare intrappolati in modalità di pericolo.
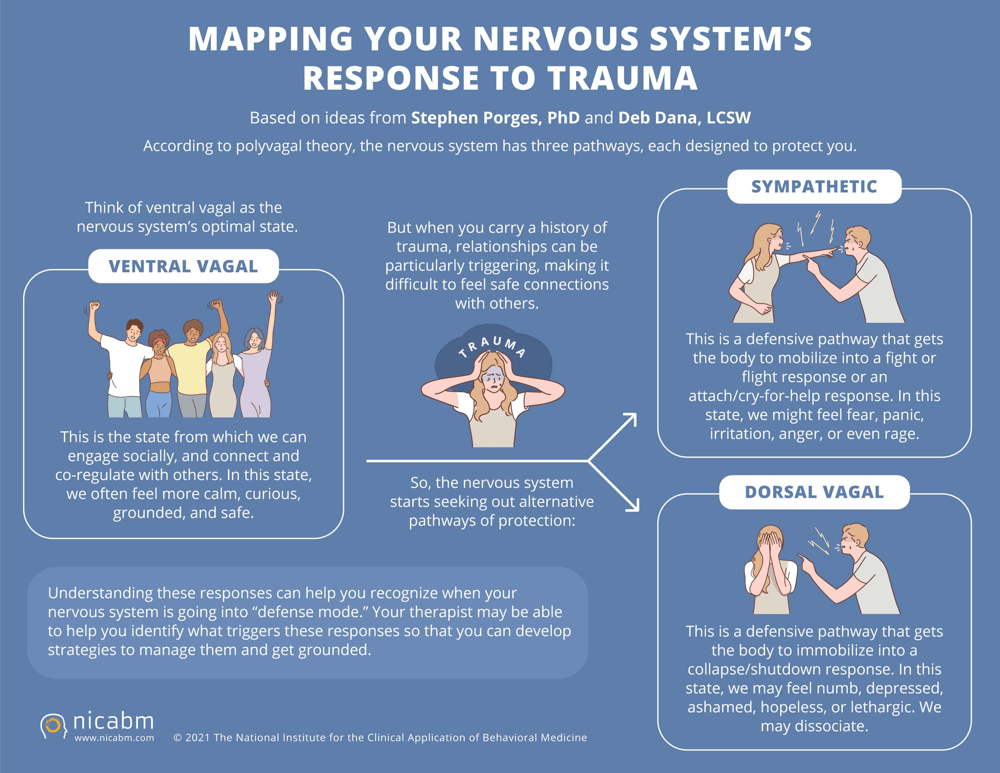
Figura 1. Mappatura del sistema nervoso secondo la Teoria Polivagale di Stephen Porges. In uno stato di sicurezza (ventro-vagale, al centro) ci sentiamo calmi, connessi e presenti. Se percepiamo una minaccia, il sistema simpatico ci spinge verso l’attivazione “lotta o fuga” (a destra: paura, panico, rabbia, agitazione); se la minaccia appare insuperabile, subentra la risposta dorsovagale di “spegnimento” (a sinistra: collasso, immobilità, disperazione, dissociazione). Il TRM insegna a riconoscere questi stati e a ritrovare l’equilibrio.
La “zona di resilienza”: ritrovare l’equilibrio tra iper-attivazione e apatia
Abbiamo accennato alla Resilient Zone (zona di resilienza): approfondiamo questo concetto cruciale. Possiamo definirla come quello stato di benessere psico-fisico in cui, pur con qualche fisiologico stress, riusciamo a mantenere il controllo delle nostre emozioni e reazioni. In zona di resilienza ci sentiamo “presenti” nel qui-ed-ora, sufficientemente calmi ma anche vigili, in grado di affrontare le sfide senza essere sopraffatti. Non significa essere euforici o completamente rilassati – un certo grado di attivazione è normale e persino utile per spronarci – ma significa rimanere entro una finestra di tolleranza ottimale. Fuori da questa zona, invece, entriamo nelle già descritte modalità estreme: Zona Alta (iper-arousal, quando le emozioni e l’ansia vanno fuori scala) o Zona Bassa (ipo-arousal, quando ci spegniamo emotivamente).
Un modo semplice per immaginare la zona di resilienza è pensare a una banda orizzontale dentro la quale la nostra attivazione sale e scende nel corso della giornata. A volte siamo un po’ su di giri (vicini al margine superiore, ma dentro la banda), altre volte un po’ giù di corda (verso il margine inferiore), ma rimaniamo funzionali. Tuttavia, eventi avversi o trigger traumatici possono farci “uscire” da questa banda – come una linea che esce dal tracciato. Quando sforiamo verso l’alto, siamo “fuori finestra” in iper-attivazione (es. crisi di ansia, attacchi di collera, tachicardia, respiro affannoso, mente caotica). Quando sprofondiamo sotto, siamo fuori in ipo-attivazione (es. senso di vuoto, stanchezza improvvisa, immobilità, confusione mentale, distacco emotivo). Spesso chi soffre di trauma oscilla tra questi due poli senza riuscire a stare nel mezzo.
Scopo primario del TRM è aiutare le persone a ampliare la propria zona di resilienza e a rientrarvi quando ne vengono sbalzate fuori. Più la nostra banda è ampia, più stress possiamo gestire senza perdere la stabilità. E se ne usciamo – perché la vita continuerà a mandarci alti e bassi – il TRM ci insegna come ricentrarci.
Ecco un diagramma che illustra questo concetto in modo visivo. Al centro vediamo la fascia della Resilient Zone (“OK Zone”), dove c’è flessibilità e adattamento; in alto e in basso, le zone in cui restiamo “bloccati” a livelli patologici di attivazione (High Zone e Low Zone). Notate come l’obiettivo indicato sia di allargare quella fascia e di tornarci rapidamente dopo le perturbazioni della vita.
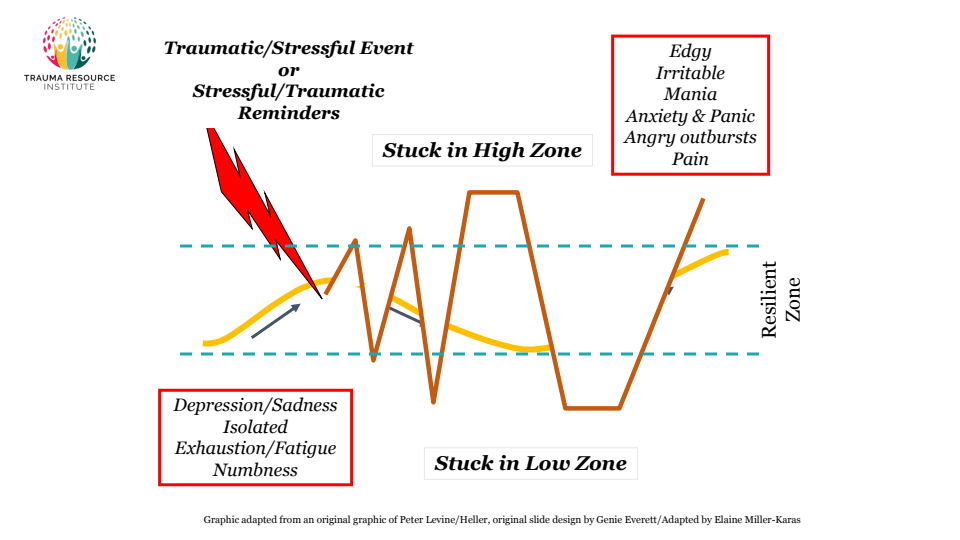
Figura 2. Diagramma della “Zona di Resilienza” (fascia centrale) rispetto agli stati di iper-attivazione bloccata (High Zone, in alto) e ipo-attivazione bloccata (Low Zone, in basso). Quando operiamo entro la nostra zona resiliente, mente, corpo e spirito sono in uno stato di benessere e flessibilità. Eventi di vita stressanti possono farci uscire temporaneamente dalla zona (linea che esce dai margini), ma con le giuste abilità possiamo recuperare l’equilibrio. Grafico adattato dal Trauma Resource Institute (credit: E. Miller-Karas, ispirato ai lavori di Levine/Heller).
Un esempio concreto: Marco è un ex vigile del fuoco che ha assistito a eventi traumatici. Nel periodo peggiore del suo PTSD, bastava un lieve odore di fumo per mandarlo fuori zona – in pochi secondi il suo cuore schizzava a mille, la mente lo catapultava indietro all’incendio che quasi gli costò la vita, e lui si ritrovava tremante (iper-arousal). Di notte, invece, passava improvvisamente all’altro estremo: si svegliava da incubi terribili per poi sentirsi intorpidito, seduto al buio incapace di provare qualcosa se non un vuoto paralizzante (ipo-arousal). Attraverso il TRM, Marco ha imparato prima di tutto a riconoscere questi stati e a etichettarli senza giudizio: “Ok, ora sono fuori dalla mia zona – sono in modalità panico, oppure mi sto spegnendo”. Solo riconoscere dove si trova sulla mappa del sistema nervoso gli dà un primo senso di controllo. Dopodiché, sa di poter utilizzare alcune abilità (respirazione, movimento, attenzione guidata) per riancorarsi. Oggi, quando sente odore di fumo e l’innesco parte, Marco riesce – non sempre, ma spesso – a fermarsi, percepire i piedi a terra, rallentare il respiro, e dire a sé stesso “Sei qui, è solo un barbecue nel vicinato, non è un incendio pericoloso”. In pratica, riesce a restare nella zona resiliente o a rientrarci in tempi brevi. Questo gli permette non solo di soffrire molto meno, ma anche di tornare a godersi attività quotidiane (un falò in campeggio, che prima evitava rigorosamente).
La zona di resilienza, dunque, non è uno stato statico di beatitudine costante, ma piuttosto un range dinamico entro cui ci muoviamo restando integri. Con il TRM, diventiamo più abili nel “prendere la curva” delle emozioni senza uscirne di strada. E quando finiamo nelle zone estreme (il che è umano), abbiamo a disposizione un “volante” per sterzare di nuovo verso il centro.
Le 9 abilità del TRM: strumenti pratici di regolazione e rielaborazione
Veniamo ora al cuore pratico del Trauma Resiliency Model: le nove abilità che terapeuti e clienti imparano e utilizzano per stabilizzare il sistema nervoso, prevenire o attenuare i sintomi traumatici e – quando si è pronti – rielaborare in sicurezza i ricordi traumatici. Queste abilità si dividono in due categorie principali:
- Sei abilità di base di autoregolazione – derivano dal Community Resiliency Model (CRM) e sono strumenti di auto-aiuto utilizzabili da chiunque, in qualsiasi momento. Vengono insegnati ai pazienti fin dall’inizio del percorso TRM, e persino al di fuori della terapia (in contesti comunitari, scuole, famiglie). Servono per gestire l’attivazione nel qui-ed-ora, aumentare le sensazioni di benessere e tenere la persona entro la sua zona di resilienza. Possono essere usate singolarmente o combinate tra loro nella vita quotidiana: l’idea è che il paziente diventi sempre più autonomo nel “auto-calibrarsi” emotivamente.
- Tre abilità avanzate di rielaborazione del trauma – queste tecniche vengono introdotte solo quando c’è una sufficiente stabilizzazione e preferibilmente con la guida di un terapeuta esperto. Sono ispirate ai metodi somatici (Peter Levine e altri) e servono per processare gradualmente il materiale traumatico che prima era congelato, portando a completare le risposte di difesa interrotte. In altre parole, mentre le prime sei abilità mirano al presente (gestire sintomi e costruire resilienza nel qui-ed-ora), le ultime tre guardano anche al passato (liberare il sistema nervoso dai traumi immagazzinati). Spesso queste tecniche vengono integrate nelle sedute quando il cliente è abbastanza saldo da “toccare” il trauma senza esserne travolto.
Di seguito presentiamo tutte e nove le abilità in ordine didattico, spiegandole con termini semplici e fornendo esempi concreti di come si applicano. Immaginiamo di avere una “cassetta degli attrezzi” composta da questi nove strumenti. Non è detto che vadano usati tutti con ogni persona o in ogni circostanza: anzi, il TRM è molto flessibile e personalizzabile. Alcune persone trovano certi strumenti più efficaci di altri – e va benissimo così. Come dice Miller-Karas, è un modello “permissivo”: “Se una delle abilità non funziona, provane un’altra!”. Col tempo, molti riferiscono di averne alcune preferite su cui fanno più affidamento, ma la vera forza sta nell’avere un repertorio ampio, così che almeno uno strumento funzioni nei momenti critici.
Le prime 6 abilità di autoregolazione (Community Resiliency Model)
1. Grounding (Radicamento nel presente): è l’abilità di ancorarsi al “qui e ora” attraverso i sensi. Quando siamo ansiosi o traumatizzati, spesso “usciamo dal momento presente” – la mente vaga verso scenari minacciosi o ricordi dolorosi, il corpo può sentirsi irreale. Il grounding ci aiuta a tornare al momento attuale, ricordando al cervello che in questo istante siamo al sicuro. Come si fa? Ci sono molte tecniche semplici: ad esempio, sedersi comodamente e spingere delicatamente i piedi contro il pavimento, notando i punti di contatto; oppure descrivere a voce 5 cose che vediamo nella stanza in questo momento, 4 cose che sentiamo con l’udito, 3 che possiamo toccare, 2 che annusiamo, 1 che assaporiamo (il famoso esercizio dei 5-4-3-2-1 sensi). Essere “grounded” significa sentirsi letteralmente “con i piedi per terra”, stabili nel proprio corpo. Esempio: Giulia, durante un attacco di panico, impara a divenire consapevole dei suoi piedi nudi sul tappeto: “Sento il tessuto morbido sotto la pianta, premo le dita a terra…”. Continuando così per qualche minuto, il suo respiro piano piano rallenta e la tempesta di emozioni si placa quel tanto che basta da farle capire che è qui, ora, al sicuro nel suo salotto, non più intrappolata nel ricordo passato. Il grounding è spesso il primo passo insegnato in TRM, proprio perché crea immediatamente un senso di sicurezza e controllo nel presente. Da notare che “grounding” non significa “stare calmi per forza”: significa piuttosto essere presenti, qualsiasi cosa stiamo provando, trovando appigli nei sensi per non venir trascinati via dall’ansia.
2. Tracking (Monitoraggio delle sensazioni interne): questa abilità insegna a prestare attenzione, in modo curioso e non giudicante, alle sensazioni fisiche interne (battito cardiaco, tensioni muscolari, farfalle nello stomaco, respiro, calore o freddo, ecc.). “Tracking” vuol dire seguire con la mente ciò che accade nel corpo, momento per momento, come un esploratore che mappa un territorio sconosciuto. Spesso viviamo le sensazioni corporee sgradevoli con apprensione (“Perché ho questo nodo alla gola? Cosa c’è che non va in me?”) oppure le ignoriamo del tutto, specialmente se abbiamo imparato a dissociarci. Il TRM invita invece a sviluppare una consapevolezza interocettiva: notare le sensazioni sia di malessere che di benessere, distinguerle e dar loro un nome. Ad esempio, un paziente può imparare a riconoscere: “Sto cominciando a sudare e il cuore batte forte – questi sono segnali di attivazione, di allarme” oppure “Mi sento una leggerezza nel petto – questo è un segnale di sollievo, di calma”. L’idea è che, diventando esperti delle proprie sensazioni, si può intervenire prima che escano dal nostro controllo. Se mi accorgo subito che l’ansia sta crescendo (es. respiro superficiale, tensione alle spalle), posso usare un’abilità per fermarla sul nascere; se realizzo che sto entrando in uno stato di torpore (es. vista offuscata, testa che “galleggia”), posso provare a muovermi o parlare per riemergere. Esempio: Luca, durante una sessione di terapia, nota un nodo allo stomaco quando parla di un certo ricordo. Il terapeuta gli chiede di monitorarlo: di che dimensione è il nodo? Ha una forma? Si muove o sta fermo? È caldo, freddo, pulsante? Luca inizialmente pensa che sia strano soffermarsi su queste cose, ma poi scopre che descrivere la sensazione pian piano la rende meno minacciosa. Come un meteorologo del proprio corpo, sta osservando la “nuvola di tensione” allo stomaco e si accorge magari che col respiro quella nuvola si sposta o si ridimensiona. Il tracking disinnesca le reazioni automatiche, perché ci sposta dalla modalità “subire le sensazioni” alla modalità “osservarle con curiosità”. È un primo passo verso il controllo: uscire dal pilota automatico e rendersi conto che possiamo scegliere dove dirigere l’attenzione. Il TRM insegna infatti a discernere tra sensazioni di sofferenza e sensazioni di benessere, così da poter deliberatamente spostare il focus sulle seconde quando siamo sopraffatti dalle prime. Il tracking fornisce i dati grezzi su cui lavorare: se il grounding è come ancorare una barca nella tempesta, il tracking è come avere un radar che ci dice dove siamo e cosa sta succedendo intorno (dentro) a noi.
3. Resourcing (Ricorso alle risorse positive) e Resource Intensification:** resourcing significa attingere intenzionalmente a ricordi, immagini, persone o oggetti che suscitano in noi sensazioni di benessere, sicurezza o forza. Tutti noi abbiamo delle “risorse” interne o esterne: possono essere memorie felici (ad esempio il ricordo del nonno affettuoso dell’infanzia, o di una vacanza spensierata al mare), immagini che ci danno pace (un luogo naturale amato, come un bosco, o una figura protettiva), oppure risorse presenti come il sostegno di una persona cara, la propria fede spirituale, un talento o qualità personale di cui siamo orgogliosi, persino un oggetto “portafortuna” o il nostro animale domestico. Nel TRM, il terapeuta aiuta il cliente a identificare alcune risorse chiave della sua vita e a “collezionarle” in una sorta di album mentale. Ma il passo fondamentale è la resource intensification, ossia l’intensificazione della risorsa attraverso le sensazioni. In pratica, quando si richiama alla mente una risorsa (es. ricordando quel nonno o immaginando di essere in riva al mare), non ci si limita a pensarla in modo astratto: ci si concentra su come il corpo risponde a quella immagine positiva. Forse, pensando al nonno, sento un calore nel petto o un sorriso affiorare; immaginando il rumore delle onde, magari le mie spalle si rilassano. Queste sensazioni di benessere vanno notate, assaporate e persino amplificate: ad esempio, il terapeuta potrebbe dire “Rimani su quella sensazione di calore nel petto… se avesse un colore, quale sarebbe? Lascia che si diffonda…”. Questo rafforza la traccia neuronale della positività, rendendola più facilmente accessibile anche sotto stress. Esempio: Sara soffre di incubi dopo un’aggressione subita per strada. In terapia, come risorsa, individua il suo gatto domestico: quando lo accarezza si sente al sicuro. Il terapeuta le fa descrivere dettagliatamente quell’esperienza: “Com’è la pelliccia sotto le tue dita? Che suono fa mentre fa le fusa? Come ti senti quando lui si accoccola sulle tue ginocchia?” Sara sorride e dice: “Mi sento il cuore più calmo, le braccia si rilassano…”. “Ottimo, resta su quella calma, nota dove la senti di più…”. Più avanti, quando Sara avrà un flashback dell’aggressione, uno degli strumenti di coping immediati potrà essere proprio pensare al suo gatto – e soprattutto rievocare le sensazioni di calma e affetto associate ad esso. In pochi secondi il suo corpo potrà passare dal panico a uno stato più tranquillo, grazie a quella risorsa interna attivata. Il resourcing, quindi, è un potente antidoto a emozioni difficili: offre un porto sicuro mentale in cui rifugiarsi per far abbassare la tempesta fisiologica.
4. Gesturing/Spontaneous Movement (Gesti autorassicuranti e movimento spontaneo): questa abilità incoraggia a usare consapevolmente i piccoli movimenti o gesti spontanei del corpo che possono favorire calma e conforto. Spesso, senza neanche accorgercene, facciamo gesti per consolarci o proteggerci: ci abbracciamo da soli stringendoci le braccia attorno al corpo, dondoliamo leggermente stando seduti, tamburelliamo le dita per scaricare la tensione, ci passiamo la mano sui capelli o accarezziamo un ciondolo al collo. Nel TRM, questi movimenti istintivi vengono portati alla consapevolezza e potenziati come strumenti di autoregolazione. Ad esempio, abbracciarsi da soli può sembrare una piccolezza, ma in momenti di ansia può dare un vero segnale di sicurezza al cervello (ricordando l’esperienza di essere tenuti in braccio da piccoli). Altri gesti utili includono: posare una mano sul cuore o sullo stomaco (gesto di rassicurazione), massaggiarsi lentamente le spalle o il collo, stirare leggermente braccia e gambe per rilasciare la tensione muscolare, oppure premere i palmi delle mani l’uno contro l’altro per qualche secondo per poi lasciare andare (gesto che scarica e poi rilascia l’energia). L’idea è che il corpo “sa” di cosa ha bisogno: se prestiamo attenzione, spesso sentiremo un impulso verso un certo movimento autorassicurante. In TRM il terapeuta può anche suggerire gesti se il paziente è molto bloccato, ma preferibilmente li fa emergere dal paziente stesso chiedendo ad esempio: “Sentendo questa emozione, il tuo corpo ha voglia di fare qualche movimento? Proviamo ad ascoltarlo…”. Esempio: Davide, parlando di un ricordo doloroso di abuso, inizia a sentire un’ansia fortissima. D’istinto si stringe l’avambraccio con l’altra mano. Il terapeuta nota questo gesto e lo incoraggia: “Ti va di provare a ripetere quel gesto in modo più consapevole? Cosa succede se stringi un po’ il braccio e poi rilasci?” Davide segue il suggerimento: stringe dolcemente l’avambraccio con la mano opposta, poi lascia andare. Nota che per un attimo la respirazione gli si è calmata. Il terapeuta sottolinea: “È come se quel gesto ti stesse dando supporto. Possiamo considerarlo una tua risorsa – un abbraccio a te stesso.” Da allora Davide userà spesso questo gesto a casa quando si sente sopraffatto, trovandolo miracolosamente calmante. Allo stesso modo, a molti capita di trovare sollievo in movimenti ritmici: una passeggiata, dondolare su una sedia a dondolo, ballare lentamente. Il TRM legittima questi comportamenti come efficaci modalità di autoregolazione naturale. Ascoltando il corpo, spesso scopriamo che esso stesso ci indica come confortarci.
5. Help Now! (Tecniche di aiuto immediato): sotto questo nome (in inglese “Aiutati Adesso!”) rientra una serie di strategie rapide per gestire l’attivazione acuta. Sono un po’ i “trucchi d’emergenza” da usare quando ci accorgiamo che stiamo perdendo il controllo emotivo e abbiamo bisogno di un pronto intervento per non essere sopraffatti. Molte di queste tecniche derivano dal buon senso e vengono insegnate anche fuori dal TRM, ma qui vengono sistematizzate come parte integrante del modello. Eccone alcune:
- Orientamento visivo: guardarsi intorno nella stanza e nominare ad alta voce diversi oggetti o colori (“vedo un tavolo marrone, una lampada bianca, il cielo fuori dalla finestra è blu…”). Questo sposta l’attenzione dai pensieri interni angoscianti al mondo esterno concreto, ricordando al cervello che siamo in un luogo sicuro adesso.
- Contatto con l’acqua: bere un sorso d’acqua fredda lentamente, oppure schizzare un po’ d’acqua sul viso, o tenere un cubetto di ghiaccio in mano. Le sensazioni fisiche intense ma controllabili (freschezza, sapore) “resettano” in parte il sistema nervoso che si era imbambolato nel panico o nella dissociazione.
- Calcolo o compiti cognitivi semplici: fare un piccolo esercizio mentale, come contare all’indietro da 100 sottraendo 7 ogni volta, o elencare i nomi di tutti i mesi in ordine alfabetico. Sembra strano, ma impegnare intenzionalmente la mente in un compito cognitivo aiuta a spezzare il circuito chiuso delle emozioni in loop.
- Coinvolgimento del corpo: fare qualche salto, alcune flessioni contro il muro, oppure camminare descrivendo un quadrato nella stanza, o ancora battere i piedi per terra alternando destra e sinistra. Sono tutte azioni che “riadattano” un sistema nervoso fuori controllo, scaricando l’energia in eccesso se si è in iper-arousal o attivando un po’ se si è in torpore. Anche il “bear hug” (abbraccio dell’orso) – cioè abbracciarsi stretto stretto – rientra tra le tecniche Help Now di emergenza.
- Stimoli sensoriali forti ma innocui: annusare un profumo energizzante (menta, agrumi) se si è intorpiditi, oppure al contrario ascoltare un brano di musica lenta e rilassante se si è in panico. Insomma, usare i sensi per modulare lo stato interno.
Queste tecniche Help Now vengono spesso insegnate come un piccolo kit di pronto soccorso psicofisico. Il terapeuta TRM potrebbe fare una mini-lista insieme al paziente, da tenere a portata di mano, per ricordare cosa fare “in caso di emergenza emotiva”. Esempio: Martina soffre di flashback improvvisi in cui rivive un incidente stradale. Quando succede, il suo terapista le ha raccomandato: 1) di descrivere ad alta voce 5 dettagli dell’ambiente (orientamento), 2) di toccare qualcosa di freddo o pungente – lei tiene un piccolo pupazzo di gomma antistress che ha punte morbide, lo stringe nella mano per “ancorarsi” – e 3) di iniziare a cantare una canzone semplice che conosce bene. La prima volta che Martina ha provato questi passi da sola è rimasta sorpresa: il flashback è svanito in meno di un minuto e lei ha evitato un attacco di panico. Le tecniche Help Now non risolvono il trauma di fondo, ma sono vitali per attraversare i momenti peggiori in sicurezza. Danno alla persona un senso di autoefficacia: “Se sto per perdere il controllo, ho qualcosa di concreto da fare subito per aiutarmi”.
6. Shift and Stay (Sposta l’attenzione e Mantienila): questa abilità insegna a cambiare volontariamente il focus dell’attenzione da una sensazione/emozione angosciante a una sensazione/emozione più neutra o positiva, e mantenerlo lì finché il sistema non si calma. In pratica combina il tracking e il resourcing in un esercizio di flessibilità attentiva. Quando siamo in uno stato di sofferenza intensa, tendiamo a rimanere bloccati in esso – ad esempio, un dolore fisico o un’ansia forte monopolizzano tutta la nostra consapevolezza. Shift and stay ci ricorda che, anche nei momenti peggiori, dentro di noi coesistono sensazioni diverse; se riusciamo a trovare anche un piccolo punto di minor dolore o di neutralità nel corpo, possiamo “spostare” lì l’attenzione e restarci abbastanza a lungo da dare sollievo all’intero sistema. Ad esempio, durante un attacco d’ansia potremmo accorgerci che, mentre il petto è strettissimo e il cuore martella, forse le nostre mani o i nostri piedi sono caldi e formicolanti in modo piacevole, oppure la sedia sotto di noi è stabile e ci sta supportando. Allora deliberatamente spostiamo la concentrazione su quelle sensazioni “OK” (il calore nei piedi, la pressione rassicurante della sedia) e stiamo lì, mantenendo l’attenzione ancorata al segnale di benessere, finché l’attivazione ansiogena non diminuisce di intensità. Esempio: Pietro soffre di dolore cronico alla schiena a seguito di un infortunio traumatico; durante la terapia riferisce che in certi giorni il dolore lo fa disperare e gli fa riaffiorare la paura dell’incidente. Il terapista TRM gli propone uno shift-and-stay: mentre Pietro descrive il suo dolore (sensazione di morsa bruciante nella zona lombare), l’operatore gli chiede se c’è qualche parte del corpo che in questo momento non fa male, o che anzi si sente bene. Pietro dopo un po’ dice: “Be’, le mie mani in realtà stanno bene, sono calde e sciolte”. “Perfetto – risponde il terapeuta – concentra tutta la tua attenzione su quella sensazione di calore nelle mani. Descrivila.” Pietro chiude gli occhi e si focalizza: “Sì, sento un formicolio piacevole nel palmo, come quando ci si scalda accanto al fuoco”. “Ottimo, resta su quella sensazione e su nessun’altra per un po’…”. Dopo qualche minuto, Pietro nota che anche la schiena fa un po’ meno male – non è miracoloso, il dolore non è sparito, ma la sua soglia di sopportazione è migliorata e soprattutto lui ora sa di non essere solo il suo dolore: esistono altre percezioni nel suo corpo. Questo esercizio, applicato alle emozioni, aiuta a non farsi trascinare dai vortici emotivi. In un certo senso è un’arte di dividere per governare: invece di combattere direttamente la sensazione sgradevole (cosa che spesso la peggiora), sposto i riflettori mentali su qualcosa di più gestibile e li mantengo lì sinché il “mostro” nell’ombra non si riduce da solo. Con la pratica, lo shift-and-stay diventa una risposta quasi automatica agli stress: davanti a un forte disagio, la persona allenata cercherà d’istinto anche una piccola sensazione positiva presente e la userà come ancora. Questo evita di cadere in reazioni impulsive o di panico. In DBT (Dialectical Behavior Therapy) una cosa simile viene chiamata entrare nella “wise mind”, la mente saggia, cioè agire da uno stato di calma centrata. Nel TRM, grazie allo shift-and-stay, agiamo dalla nostra zona di resilienza anziché dal cervello emotivo in fiamme.
Le prime sei abilità sopra descritte costituiscono il bagaglio fondamentale che viene insegnato a tutti i pazienti TRM (e spesso anche ai loro familiari, in modo che possano sostenere e co-regolare i loro cari). Queste tecniche, come abbiamo visto, possono essere utilizzate ovunque: nello studio del terapeuta durante una seduta, ma anche a casa, al lavoro, a scuola, nel mezzo di un attacco di panico notturno o in una situazione sociale stressante. L’obiettivo è che diventino abitudini di resilienza incorporate nella vita quotidiana. Ad esempio, una persona potrebbe iniziare la giornata con 5 minuti di grounding e respiro profondo per settare bene il sistema nervoso; durante una riunione tesa di lavoro potrebbe in modo discreto fare tracking delle proprie sensazioni e magari massaggiarsi una mano (gesto autorassicurante) sotto al tavolo per tenere bassa l’ansia; la sera, se affiora tristezza, potrebbe deliberatamente ricordare una risorsa positiva (una canzone amata o l’immagine di una passeggiata in montagna) per non lasciarsi sprofondare troppo giù. Questi piccoli aggiustamenti continui mantengono la persona in equilibrio e costruiscono resilienza nel tempo – un po’ come allenarsi regolarmente mantiene i muscoli tonici, allenare queste abilità mantiene flessibile e forte il nostro “muscolo emotivo”.
Le 3 abilità di elaborazione del trauma (con la guida del terapeuta)
Quando – e solo quando – le abilità di base hanno dato alla persona abbastanza stabilità nel presente, il TRM prevede l’impiego di ulteriori tre abilità mirate ad aiutare il paziente a rielaborare i traumi passati non risolti. Queste tecniche derivano in gran parte dall’esperienza clinica di approcci somatici al trauma e richiedono generalmente la presenza di un professionista formato, perché si va a “toccare” direttamente il materiale traumatico. L’idea non è di rivivere il trauma tutto in una volta (come poteva accadere in vecchi approcci catartici), bensì di processarlo a piccole dosi, in maniera graduale e integrata con la regolazione. In pratica, il cliente e il terapeuta lavorano in tandem: il cliente fornisce il coraggio di guardare l’esperienza difficile, il terapeuta fornisce la “cornice di sicurezza” entro cui farlo senza restare travolti, usando all’occorrenza le abilità di base per mantenere l’equilibrio.
Ecco le tre abilità avanzate:
7. Titration (Titolazione del ricordo traumatico): il termine “titolazione” viene dalla chimica (aggiungere un reagente goccia a goccia finché la soluzione cambia colore) e qui indica l’esposizione graduale e controllata al ricordo traumatico. Invece di immergere la persona bruscamente nel trauma (cosa che rischierebbe di ri-traumatizzarla), il TRM procede per “piccoli sorsi”. Concretamente, il terapeuta chiederà al paziente di evocare solo un frammento del ricordo o un aspetto tollerabile di esso, monitorando attentamente le reazioni fisiche. Non appena vede segnali di eccessiva attivazione (ad esempio il respiro accelera molto, la persona stringe i pugni, sbianca o trema), interviene per far titolare: cioè per interrompere l’esposizione e riportare l’attenzione a qualcosa di stabilizzante (una risorsa, una sensazione presente, ecc.) finché il sistema non si calma. Poi, eventualmente, si torna per un altro “sorso” del ricordo. Questo avanti-indietro – esposizione minima, ritorno alla sicurezza, di nuovo esposizione un pochino più in là, ecc. – permette al trauma di essere elaborato a poco a poco, senza sopraffazione. Esempio: Immaginiamo Francesca, sopravvissuta a un grave incidente d’auto. In terapia TRM, dopo molte sedute in cui ha imparato a regolarsi, decide di affrontare quell’episodio. Il terapeuta le chiede di descrivere l’incidente, ma lentamente, come fotogramma per fotogramma. Francesca inizia: “Stavo guidando sulla statale… all’improvviso ho visto dei fari nella corsia opposta…”. A questo punto la sua voce trema e gli occhi si riempiono di lacrime (segni di attivazione forte). Il terapeuta la ferma dolcemente: “Okay, restiamo qui un attimo. Sei ancora qui con me, nello studio, al sicuro. Facciamo un respiro. Cosa noti nel tuo corpo ora?” Francesca: “Il cuore batte fortissimo”. Terapeuta: “Va bene, prova a mettere la mano sul petto, senti il calore della mano e dimmi se il battito rallenta un pochino… bene… Ora, guarda intorno a te, descrivi qualcosa che vedi nella stanza.” Francesca distoglie lo sguardo dalla visione interna del ricordo e dice: “Vedo la pianta nell’angolo… è verde scuro.” Pian piano il colore torna sul viso di Francesca; ha titolato quella prima scarica emotiva. Dopo una pausa, il terapeuta potrebbe chiederle: “Come ti senti? Ce la fai ad andare avanti di qualche secondo nel racconto?” Se Francesca se la sente, proseguirà: “Quei fari… venivano a tutta velocità… ho sentito un rumore assordante—”. Di nuovo il terapista nota segni di iper-arousal e la ferma: “Okay, di nuovo torniamo qui. Senti i tuoi piedi a terra, muovili un po’. Bravissima. Ora bevi un sorso d’acqua…”. Così facendo, in diverse sedute, Francesca riuscirà a raccontare tutto l’incidente senza andare in panico, perché ogni volta che la reazione corporea rischia di sopraffarla, il terapeuta gliene fa vivere solo “un pochino” e poi la aiuta a tornare nel presente. Col tempo, il ricordo perde la sua carica spaventosa: il corpo impara che può pensarci senza rivivere tutto come se accadesse di nuovo. La titolazione, in sintesi, smonta il trauma in piccole parti digeribili, permettendo un’elaborazione progressiva e sostenibile. È l’opposto dell’idea di “buttare la persona a capofitto nel trauma per desensibilizzarla”: è più una desensibilizzazione gentile, rispettosa dei tempi del sistema nervoso.
8. Pendulation (Pendolazione tra risorsa e ricordo): strettamente legata alla titolazione, la pendolazione è l’abilità di oscillare intenzionalmente tra l’evocare elementi traumatici e l’evocare elementi rassicuranti, in modo da ricondizionare il cervello a collegare il trauma non solo a orrore e impotenza, ma anche a sensazioni di sicurezza e padronanza. Immaginiamo un pendolo che da un lato ha il ricordo traumatico e dall’altro ha una risorsa o stato di calma. In pratica, il terapeuta chiede al paziente, mentre lavora su un contenuto difficile, di fare brevi incursioni nella parte più disturbante seguite sempre da un movimento verso qualcosa di positivo o neutro. Ad esempio: “Ripensa un attimo a come ti sentivi intrappolato nell’auto dopo l’incidente (pausa, osserva la reazione)… bene, ora lascia quell’immagine e concentrati invece sul viso dell’infermiere gentile che ti ha aiutato dopo lo schianto (pausa)… ora torna un secondo alla sensazione di intrappolamento… e di nuovo, torna all’infermiere e al sollievo di quando ti ha detto che eri salvo.” Questa altalena crea una sorta di integrazione: dolore e sicurezza iniziano a coesistere nella memoria, e il cervello apprende che può passare dall’uno all’altra. È un modo per evitare che la persona resti bloccata nella parte peggiore dell’esperienza – le diamo sempre una “via di uscita” verso qualcosa di positivo, eppure poco a poco facciamo sì che anche la parte negativa venga digerita. Peter Levine descrive la pendolazione come il naturale movimento del sistema nervoso: contrazione (attivazione) e espansione (calma), come le onde del mare o il respiro che entra ed esce. Nel trauma la contrazione è rimasta bloccata; con questo esercizio insegniamo al sistema a oscillare di nuovo fluidamente. Esempio: Antonio è traumatizzato per un terremoto vissuto da bambino. Raccontando in TRM quel momento, raggiunge la scena in cui è rimasto sotto il tavolo paralizzato dalla paura. Il terapista vede che Antonio sta rivivendo l’impotenza (spalle curve, occhi sgranati). Allora lo guida: “Antonio, inizia a dondolare lentamente il tuo corpo avanti e indietro (letteralmente pendolare fisicamente) mentre continui a raccontare… e ora fermiamoci e pensa invece a quando finalmente sei uscito e hai visto il volto di tua madre (ricordo rassicurante)… bene, respira quella sensazione… ora torniamo un attimo al buio sotto il tavolo – cosa provi adesso?… Ok, di nuovo vai al volto di tua madre e alla coperta calda che ti ha avvolto dopo…”. Dopo alcune di queste oscillazioni, Antonio racconta di sentire che la paura sotto il tavolo è meno intensa, perché ormai sa, anche a livello corporeo, che alla fine si uscirà da sotto quel tavolo e ci sarà mamma ad aspettarlo. Ha collegato i due estremi nella sua memoria: il terrore e la salvezza. Questa tecnica è estremamente utile per evitare re-traumatizzazioni: il paziente non viene mai lasciato troppo a lungo “nelle fauci del lupo”, sa che entro pochi secondi il terapista gli chiederà di focalizzarsi su qualcosa di confortante. Ciò paradossalmente permette di esplorare anche i punti più dolorosi con maggiore coraggio, perché c’è sempre un’àncora pronta dall’altra parte.
9. Completion of Survival Responses (Completamento delle risposte di sopravvivenza): è forse l’aspetto più caratteristico delle terapie somatiche del trauma: permettere al corpo di portare a termine le reazioni difensive (lotta, fuga) che durante il trauma sono state bloccate. Quando viviamo un evento terribile spesso non possiamo reagire come vorremmo: magari volevamo scappare ma eravamo intrappolati, volevamo urlare ma la voce non è uscita, volevamo combattere ma eravamo immobilizzati dalla paura o dalla situazione. Quegli impulsi di sopravvivenza inibiti restano come “congelati” nel sistema nervoso, contribuendo a sintomi persistenti (incubi, tensioni croniche, sensi di colpa irrazionali per non aver fatto X o Y). Il TRM mira a sciogliere questi blocchi consentendo – in un ambiente sicuro, durante la terapia – di mettere in atto quei gesti o azioni protettive che non si sono potute compiere all’epoca. Può sembrare bizzarro, ma spesso è un’esperienza profondamente liberatoria per il paziente, a livello viscerale. Esempio: Claudia, vittima di un’aggressione sessuale, ricorda di essersi congelata completamente per il terrore; col tempo ha sviluppato un enorme senso di vergogna e rabbia verso se stessa per “non aver fatto niente” in quel frangente. In una sessione TRM di fase avanzata, il terapeuta – dopo aver stabilizzato Claudia emotivamente con le abilità precedenti – la invita gentilmente a concentrarsi sul suo corpo ora: “Mentre parli di quell’istante in cui eri immobilizzata, che cosa sente il tuo corpo che vorrebbe fare? Ascoltati. C’è forse un impulso, anche minimo, in qualche muscolo?” Claudia sta in silenzio e poi dice: “Le mie braccia… sento un fremito nelle braccia, come se volessero spingere via qualcosa”. Terapeuta: “Ottimo, è il tuo istinto di protezione. Va bene, ascolta quelle braccia. Lasciale muovere al rallentatore, come per spingere via. Non devi forzare, segui solo l’impulso che viene.” Claudia solleva lentamente le mani, le tende in avanti e piano piano compie un gesto di spinta nell’aria. Mentre lo fa, le scendono lacrime – ma non sono solo lacrime di dolore, c’è un sollievo. Il suo corpo sta completando una reazione di difesa rimasta incompiuta anni prima. Incredibilmente, dopo aver fatto questo, Claudia riferisce di sentirsi come più leggera e potente, come se avesse “finalmente fatto qualcosa per sé stessa”. Da quel giorno, i suoi incubi in cui era paralizzata sotto l’aggressore diminuiscono e in quelli che ancora si presentano, immagina di respingerlo via. Questo è il potere del completamento: inviare al cervello il messaggio che il pericolo è passato e che siamo capaci di difenderci. Altre forme di completamento possono essere: dare pugni nell’aria o contro un cuscino (per chi aveva l’impulso di combattere), alzarsi e mettersi in posizione di corsa (per chi voleva fuggire), gridare in un luogo sicuro (per chi aveva la voce bloccata), o anche tremare liberamente (molti animali dopo un pericolo tremano per scaricare – se a noi umani viene da tremare ricordando un trauma, assecondare quel tremore può completare la risposta di scarico). Naturalmente tutto questo avviene sotto attenta supervisione, assicurandosi che il paziente non si dissoci o travolga nell’atto: se ciò accade, si torna alle abilità base per regolare, e magari si rimanda il completamento a un altro momento. Ma quando avviene con successo, spesso i clienti descrivono una sensazione fisica di chiusura, come se un cerchio si fosse finalmente chiuso e l’energia intrappolata si fosse liberata. È il corpo che dice: “Ok, ora ho fatto quello che dovevo fare. Ora posso davvero lasciar andare il passato.”
Vale la pena ribadire che queste ultime tre abilità non vengono mai praticate “a freddo”. Prima c’è sempre un lungo lavoro sulle risorse, sulla stabilizzazione e un consenso col paziente. Il TRM non forza mai qualcuno a rivivere un trauma o a compiere un atto di completamento se la persona non si sente pronta. Tutto si basa sul ritmo del cliente: “seguiamo il sistema nervoso e non andiamo contro” – questa frase guida ogni intervento TRM. Il terapeuta è come un allenatore che corre al fianco dell’atleta: se vede che sta per sforzare troppo il muscolo (metafora del sistema nervoso), gli dice di rallentare e recuperare fiato. La sicurezza viene prima di tutto. D’altronde, come sottolinea Miller-Karas, non c’è bisogno di ulteriore dolore per guarire dal dolore: il TRM cerca di ridurre al minimo la sofferenza durante la terapia, puntando sulla gradualità e sulle risorse positive tanto quanto sul trauma stesso.
Applicazioni cliniche e benefici: il TRM in azione
Il Trauma Resiliency Model, pur essendo relativamente recente, si è diffuso rapidamente in vari contesti clinici e comunitari grazie alla sua efficacia pratica e versatilità. Vediamo alcune applicazioni e benefici osservati:
- Terapia individuale del trauma: naturalmente, il TRM viene impiegato nel trattamento di disturbi post-traumatici (PTSD, complesso PTSD) sia derivanti da traumi singoli (incidenti, calamità naturali, aggressioni) sia da traumi cumulativi o relazionali (abusi infantili, violenza domestica, esperienze belliche). Spesso viene affiancato ad altri approcci. Ad esempio, molti terapeuti integrano TRM ed EMDR: usano il TRM nelle fasi iniziali per insegnare stabilizzazione e magari anche durante l’EMDR stesso per aiutare il cliente a restare nella finestra di tolleranza tra una serie di bilaterale e l’altra. Oppure, un terapeuta cognitivo-comportamentale può inserire esercizi di grounding e resourcing nelle sue sessioni per aiutare il paziente a tollerare meglio l’esposizione gradita a memorie traumatiche. Il vantaggio del TRM in terapia individuale è che empowerment il paziente: gli dà strumenti che può usare anche senza il terapeuta, rompendo quell’asimmetria per cui il clinico “fa qualcosa” e il paziente subisce. Qui invece il paziente diventa attivo e impara a essere lui il regolatore del proprio sistema. Questo aumenta l’autostima e riduce la sensazione di impotenza legata al trauma.
- Terapia di gruppo e comunitaria: grazie alle sue componenti didattiche e di auto-aiuto, il TRM è stato portato anche in contesti di gruppo. Ad esempio, esistono programmi di Community Resiliency Model (CRM) per gruppi di persone esposte a eventi traumatici collettivi (terremoti, incidenti di massa, conflitti). In questi workshop di gruppo, formatori insegnano le 6 abilità di base a decine di partecipanti contemporaneamente, con esercitazioni pratiche, in modo che possano poi applicarle nel quotidiano. Ad esempio, il CRM è stato insegnato a operatori umanitari, a comunità colpite dal terremoto di Haiti, a rifugiati siriani, ecc., con buoni risultati in termini di riduzione di sintomi da stress traumatico e aumento del senso di efficacia personale. Anche in contesti scolastici sono state portate versioni adattate: bambini e adolescenti imparano semplici tecniche di grounding e resourcing per gestire ansia e stress, migliorando il clima classe e la capacità di attenzione.
- Trauma complessi e dissociativi: il TRM si è rivelato utile anche con pazienti affetti da traumi complessi e disturbi dissociativi, che spesso faticano a tollerare terapie focalizzate direttamente sul trauma. Poiché enfatizza il rafforzamento della stabilità prima di toccare i ricordi, il TRM ben si adatta come fase 1 (stabilizzazione) in un percorso per traumi gravi. I pazienti con dissociazione possono trarre molto giovamento dal grounding e dal tracking, che li aiutano a restare ancorati al corpo e al presente, riducendo episodi di depersonalizzazione o amnesie dissociative. Per alcuni, imparare a nominare sensazioni corporee è già una scoperta rivoluzionaria (spesso hanno vissuto scissi dal corpo per anni). Inoltre, l’approccio non giudicante e normalizzante del TRM – che spiega come sintomi bizzarri siano in realtà reazioni biologiche comprensibili – aiuta a ridurre la vergogna e lo stigma che molti traumatizzati cronici provano. Invece di sentirsi “pazzi”, capiscono di essere “biologicamente corretti” nelle loro risposte, e questo allevia moltissimo il peso psicologico.
- Disturbi psicosomatici: un altro campo di applicazione sono quei disturbi fisici con forte componente da stress (colon irritabile, fibromialgia, cefalee tensionali, fatica cronica). Il TRM, lavorando sulle sensazioni corporee e sulla riduzione dell’iper-attivazione cronica, può contribuire a migliorare i sintomi fisici. Ad esempio, insegnare a una persona con colon irritabile a notare le sensazioni precoci di tensione addominale e a usare tecniche di respirazione e grounding potrebbe ridurre la severità degli attacchi. Alcune cliniche del dolore stanno esplorando l’uso di approcci somatici come il TRM per insegnare ai pazienti un miglior auto-monitoraggio e modulazione del dolore (come l’esempio fatto di shift-and-stay sul dolore lombare di Pietro).
- Prevenzione e auto-cura per professionisti: interessante notare che Elaine Miller-Karas insiste molto sul fatto che le abilità del TRM siano utili anche ai terapeuti stessi e ai caregiver, non solo ai pazienti. Chi lavora con il trauma è esposto a burnout e trauma vicario (sentirsi traumatizzati a propria volta dall’ascolto delle storie altrui). Imparare a monitorare le proprie sensazioni e praticare regolarmente grounding, resourcing e gli altri strumenti può aiutare psicologi, medici, soccorritori, insegnanti a mantenere la propria zona di resilienza nonostante il lavoro stressante. In effetti, molti workshop TRM dedicano tempo all’auto-applicazione: il terapeuta è invitato a notare quando lui stesso è fuori finestra (magari in seduta con un cliente molto attivato) e a utilizzare, ad esempio, un rapido esercizio Help Now (come sentire i piedi a terra o fare un respiro profondo) per tornare presente e regolato, così da essere più efficace nell’aiutare l’altro. Questo crea un effetto benefico a catena di co-regolazione: un terapeuta calmo e centrato può fungere da “ancora” per il paziente agitato, aiutandolo a sua volta a calmarsi. Non per nulla, nel TRM c’è attenzione anche al linguaggio non verbale del terapeuta: voce calma, gesti lenti, postura accogliente – tutti aspetti che trasmettono sicurezza al sistema nervoso del paziente. Ma per poterli attuare genuinamente, il clinico deve prima regolare se stesso. Dunque TRM offre strumenti per farlo.
E per quanto riguarda l’efficacia? Pur essendo un modello giovane, iniziano ad emergere studi pilota e ricerche su TRM/CRM. Una ricerca del 2018 condotta da Linda Grabbe e Elaine Miller-Karas su gruppi di persone che hanno appreso il Community Resiliency Model ha mostrato riduzioni significative nei sintomi di depressione, ansia e stress traumatico rispetto a gruppi di controllo. In contesti comunitari, partecipanti a training CRM hanno riferito di sentirsi più capaci di gestire le proprie reazioni emotive e di percepire un maggior senso di connessione con gli altri (questo perché molte abilità, come il resourcing, portano anche a condividere storie positive, creando legami sociali). Ovviamente, servono studi più ampi e controllati per consolidare l’evidenza scientifica, ma sul piano clinico aneddotico il TRM sta ricevendo molti riscontri positivi da terapeuti di diversi orientamenti, che lo trovano un’aggiunta preziosa al loro arsenale.
Un altro vantaggio notato è la rapida apprendibilità: le abilità di base sono semplici, spesso intuitive, e possono essere insegnate anche a persone con basso livello di alfabetizzazione psicologica. Ad esempio, con i bambini si può insegnare il grounding facendoli giocare a “fare l’albero con radici nella terra”, o il tracking come gioco del “detective del corpo”. Con adulti poco propensi alla terapia verbale, il TRM offre un approccio più pratico e meno minaccioso (“Proviamo insieme questo esercizio per il respiro” invece di “Parliamo dei tuoi sentimenti”). Questo lo rende utile in culture diverse dove magari la psicoterapia classica non è familiare. Il linguaggio del corpo è universale: chiunque può capire cosa significa sentire il proprio cuore battere o notare le proprie mani tremare – e imparare a lavorarci.
Usare la resilienza quotidianamente: consigli per i pazienti
Una delle caratteristiche più apprezzabili del Trauma Resiliency Model è che non confina la guarigione alla stanza della terapia. Al contrario, trasferisce nelle mani dei pazienti una serie di strumenti pratici che possono usare nella vita di tutti i giorni. In questa sezione, offriamo qualche consiglio diretto, come se ci rivolgessimo a una persona che ha imparato le abilità TRM e vuole integrarle nella propria routine quotidiana per gestire lo stress e favorire il benessere. Anche se non siete in un percorso terapeutico formale, provare queste strategie può essere utile per chiunque voglia aumentare la propria resilienza emotiva.
- Inizia la giornata con un esercizio di centratura: prima di affrontare le sfide quotidiane, prenditi 5 minuti ogni mattina per “sintonizzarti” su te stesso. Ad esempio, fai grounding appena alzato: siediti con i piedi nudi a terra, senti il pavimento freddo/caldo sotto di essi, allunga lentamente la schiena immaginando radici che scendono dai tuoi piedi. Fai qualche respiro profondo e traccia (track) le sensazioni nel tuo corpo – c’è tensione da qualche parte? C’è invece qualche punto che si sente bene (es. le spalle rilassate dopo la notte)? Questo piccolo check-in ti aiuta a entrare nel giorno presente, lasciando magari i residui dei sogni o dello stress di ieri. Se trovi utile, pensa a una risorsa che vuoi portare con te nella giornata: ad esempio un pensiero positivo, una frase ispiratrice, o il ricordo di un momento felice – dedica 30 secondi a evocarla e notare come ti fa sentire. Questo sarà il tuo “tonico” di resilienza per cominciare bene.
- “Prendi la temperatura” durante la giornata: Miller-Karas suggerisce di monitorare regolarmente il proprio stato emotivo-somatico, un po’ come faremmo con la temperatura corporea in convalescenza. Ogni tanto, magari in pausa pranzo o in un momento di transizione (prima di una riunione, appena saliti in auto, ecc.), chiediti: “Sono nella mia zona di resilienza in questo momento?” Se la risposta è sì – bene, prendi nota di come si sente il tuo corpo quando sei in equilibrio (memorizzare le sensazioni di calma è utile per richiamarle). Se la risposta è no – sto un po’ fuori fase, troppo agitato o giù di corda – non aspettare che peggiori: applica una delle abilità. Ad esempio, se sei in ansia (tendenza zona alta), potresti fare un minuto di respirazione lenta contando 4 secondi inspiro, 6 sec espiro, e intanto fissare un oggetto nella stanza descrivendolo mentalmente (orientamento). Se sei apatico o annebbiato (tendenza zona bassa), potresti alzarti, fare due passi veloci o qualche stretching, o sciacquare il viso con acqua fresca. Questo aggiustamento regolare impedirà alle piccole disregolazioni di accumularsi fino a farti perdere le staffe o crollare a fine giornata. In pratica, prendersi micro-pause di autoregolazione è un ottimo investimento: bastano anche 2 minuti ogni due ore.
- Crea il tuo “kit di emergenza” personale: pensa a quali tra le abilità apprese sono quelle che per te funzionano meglio nei momenti di crisi acuta (attacco di panico, flashback, forte angoscia improvvisa). Preparati un piano di emergenza in tre passi, scritto su un bigliettino o note del telefono. Ad esempio: “1) Mi accorgo che sto andando in panico: subito faccio 5-4-3-2-1 (nomino 5 cose che vedo, ecc.) per ancorarmi. 2) Poi bevo acqua lentamente e sento l’acqua scendere (grounding interno). 3) Infine chiamo al telefono la mia amica del cuore per sentire la sua voce (risorsa esterna di supporto sociale).” Avere questo schema predefinito ti aiuta, perché in piena crisi è difficile pensare lucidamente a cosa fare – meglio averlo deciso prima, in tempi di calma. Inserisci nel tuo kit anche eventuali oggetti fisici: ad esempio, molte persone tengono con sé un piccolo oggetto grounding (un sasso liscio, un ciondolo, una pallina anti-stress) da toccare per calmarsi. Altri portano una foto o scritta ispiratrice (risorsa visiva) nel portafogli. Sapere di avere questi aiuti a portata di mano già riduce l’ansia anticipatoria (“Se sto male, so cosa fare” – questo pensiero è rassicurante di per sé).
- Pratica la gratitudine somatica la sera: alla fine della giornata, prima di dormire, prova questo breve esercizio: mentre sei a letto, ripassa mentalmente tre momenti della giornata in cui ti sei sentito bene o al sicuro (anche piccole cose: il sorriso di un collega, il caffè caldo al mattino, una battuta che ti ha fatto ridere, un momento in cui hai notato di essere calmo…). Per ciascuno, ringrazia in modo specifico (“Grazie per quel bel sole mentre camminavo verso casa, mi ha scaldato il viso e mi ha fatto sentire vivo”). Poi nota come si sente il tuo corpo in questo stato di gratitudine – magari più disteso, con una sensazione di calore nel petto. Questo esercizio combina resourcing e shift verso il positivo prima del sonno, il che può aiutare a dormire meglio e ricalibrare la mente su contenuti di benessere. Non ignoriamo che i traumatizzati spesso la sera sono invasi da pensieri negativi o immagini disturbanti; contrattaccare attivamente con pensieri grati non è negare i problemi, ma dare spazio anche a ciò che c’è di buono, per non lasciare che il trauma colori ogni ora del giorno.
- Coinvolgi i tuoi cari nelle abilità: se hai amici stretti, partner o familiari di cui ti fidi, condividi con loro alcune tecniche che hai imparato e che ti aiutano. Può diventare un lavoro di squadra. Ad esempio, tuo marito potrebbe sapere che se ti vede “andare in allarme” ti suggerirà con dolcezza: “Facciamo insieme 5 respiri profondi, ok?” – invece di farsi prendere anche lui dal panico. Oppure un’amica, quando nota che stai parlando a raffica perché sei ansiosa, potrebbe dirti: “Andiamo a fare una passeggiata veloce intorno all’isolato” (usando la tecnica del movimento). Spiegare a chi ti sta vicino queste strategie crea anche comprensione: loro capiranno meglio cosa ti succede e come aiutarti. Ad esempio, un bambino che conosce il CRM potrà dire al genitore: “Mamma, vedo che sei arrabbiata, facciamo il gioco dei 5 sensi insieme?” – diventando lui stesso un agente di resilienza nella famiglia. Questo costruisce un ambiente di supporto reciproco, una sorta di cultura condivisa della regolazione emotiva, che fa bene a tutti.
- Sii gentile con te stesso: pratica, non perfezione. Infine, ricorda che applicare queste abilità è un percorso, non un esame. Ci saranno giorni in cui ti dimenticherai di usarle e andrai in crisi – va bene. Non scoraggiarti pensando “uffa, ho fallito, non ho fatto grounding e sono stato malissimo”. Invece, impara retrospettivamente: anche il rendertene conto dopo è un passo avanti (“La prossima volta potrei provare X”). Ogni volta che pratichi una skill, anche brevemente, stai rafforzando quei famosi percorsi neuronali della resilienza. Quindi celebra i piccoli successi: “Oggi ero triste e invece di chiudermi totalmente sono riuscito a chiamare un amico – bravo me, ho usato una risorsa sociale!”. Coltiva un atteggiamento di curiosità: queste abilità sono strumenti di esplorazione di te stesso, divertiti anche a sperimentarle. Per esempio, potresti tenere un diario dove annoti “Oggi tracking: ho scoperto che quando parlo con il capo stringo i denti senza accorgermene” – queste consapevolezze sono oro, perché pian piano ti conosci e gestisci meglio. Nessuno è calmo al 100% sempre, neanche i terapeuti TRM. La differenza sta nell’avere qualche strumento in più quando la vita si fa turbolenta. E tu ora ne hai almeno nove nella tua cassetta: magari non li userai tutti sempre, ma sicuramente hai più opzioni di quante ne avessi prima. Questo di per sé è un cambiamento enorme.
Conclusione: Un viaggio di speranza attraverso il corpo
Il Trauma Resiliency Model ci insegna una lezione profonda: dentro di noi esistono già le radici della guarigione. Anche dopo esperienze che hanno scosso la nostra vita, il nostro corpo possiede una saggezza innata per ritrovare l’equilibrio – a patto di saperlo ascoltare e guidare con gentilezza. Elaine Miller-Karas e i suoi colleghi hanno tradotto questa saggezza in un linguaggio e in pratiche accessibili, offrendoci un ponte tra la scienza moderna del trauma e l’antica conoscenza che il corpo “sa” come guarire.
Abbiamo esplorato insieme la storia di questo modello, nato per portare speranza laddove c’erano solo sintomi e paura. Ne abbiamo visto le basi teoriche: dalla neurobiologia dello stress alle teorie di Porges e Levine, fino al concetto chiave della zona di resilienza. Abbiamo poi aperto la cassetta degli attrezzi del TRM, trovandovi strumenti semplici ma potenti: dal radicarsi coi sensi, al monitorare il proprio universo interiore, dal coltivare risorse positive fino al completare movimenti di liberazione che magari aspettavano da anni. Ogni abilità è come una luce accesa nel buio del trauma, una luce che il paziente può imparare ad accendere da sé nei momenti difficili.
Le piccole storie ed esempi condivisi – Maria che placa l’ansia sentendo i piedi a terra, Davide che scopre il potere di un autoabbraccio, Claudia che finalmente spinge via il suo aggressore in modo simbolico – illustrano che questo processo non è teoria astratta, ma vita che si trasforma. Non c’è magia: c’è lavoro, pratica e spesso il coraggio di affrontare sensazioni inizialmente sgradevoli. Ma all’interno di quello sforzo c’è una grande speranza: la speranza che il trauma non sia una condanna definitiva, che il nostro sistema nervoso non sia rotto irreparabilmente, ma possa “resettarsi” e persino trovare un nuovo significato dopo la sofferenza.
Molti terapisti esperti che hanno adottato il TRM raccontano di aver visto i loro pazienti fare progressi notevoli: persone che da anni erano bloccate in terapia verbale senza riuscire a toccare il nucleo del dolore, grazie al lavoro somatico sono riuscite a “sbloccare” emozioni e ricordi imprigionati, a ridurre sintomi come incubi, ipervigilanza, attacchi di panico, e infine a rifiorire. Rifiorire è proprio la parola: il TRM non si accontenta di ridurre i sintomi, mira a far riscoprire alle persone la capacità di provare gioia, connessione, padronanza – in breve, di tornare a vivere pienamente, nonostante il trauma subito. Non si tratta di dimenticare ciò che è accaduto, ma di integrarlo come una parte della propria storia che non definisce però tutto il proprio essere. La narrazione che emerge dal lavoro somatico è spesso una narrazione nuova: da “sono una vittima impotente” a “sono un sopravvissuto forte, con risorse e saggezza”.
In conclusione, il Trauma Resiliency Model rappresenta un approccio al trauma profondamente umano. Ci ricorda che guarire non significa fare grandi discorsi o analisi interminabili, ma spesso fare piccole cose concrete: respirare, sentire, muoversi, condividere un sorriso, piantare i piedi a terra e sapere che in questo momento va tutto bene. È un ritorno alle basi della vita sensoriale, dove il dolore e il piacere, la paura e la sicurezza, coesistono e danzano finché pian piano la seconda prevale sulla prima.
Se avete letto fin qui – che siate terapeuti in cerca di strumenti per i vostri pazienti, o persone comuni in cerca di sollievo – spero che questo viaggio vi abbia lasciato qualcosa. Magari la curiosità di approfondire ancora (esistono libri, corsi e perfino un’app gratuita chiamata “iChill” sviluppata dal Trauma Resource Institute per guidarvi nelle abilità CRM). Magari vi ha lasciato una scintilla di speranza: la consapevolezza che, per quanto tumultuose siano le acque interiori, possiamo imparare a navigarle. E magari già ora vi state accorgendo del vostro respiro che entra ed esce – e dentro quel semplice atto c’è il potere di calmare la vostra mente. Questa è la bellezza del TRM: ci riporta al qui e ora, all’adesso in cui siamo vivi e capaci di affrontare ciò che viene, un passo alla volta. Il trauma è parte della storia, ma non è tutta la storia. Con resilienza, la storia continua – e può essere una storia di rinascita.
Lascia un commento